В урологической практике острый пиелонефрит встречается очень часто. С развитием медицины заболевание перестало быть смертельно опасным, но если его запустить, последствия могут быть угрожающими. Быстро поставить верный диагноз и начать полноценное лечение при пиелонефрите очень важно.
Острый пиелонефрит и его виды
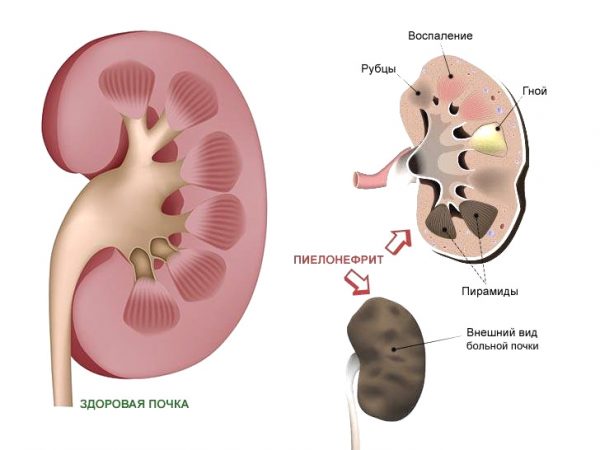
Впервые возникший инфекционно-воспалительный процесс в чашечно-лоханочной системе и паренхиме (основной ткани) одной или двух почек называют острым пиелонефритом.
Воспалительные явления могут вызывать разные микроорганизмы. Чаще всего причиной заболевания являются такие возбудители:
- кишечная, паракишечная или синегнойная палочка,
- стафилококк,
- энтерококк,
- протей,
- клебсиелла.
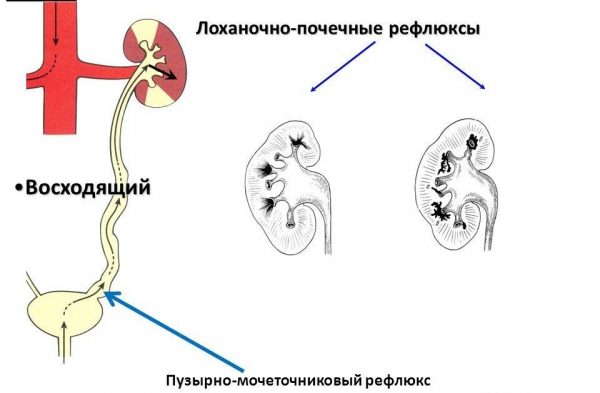
Микробы могут проникнуть в почку разными путями:
- через кровь из других первичных инфекционных очагов, то есть гематогенным путём,
- через инфицированную мочу, попадающую в лоханку при рефлюксе, — обратном забросе из мочевого пузыря и мочеточников. Из лоханки возбудители проникают в почечную ткань (форникальный рефлюкс). Этот путь называется восходящим или уриногенным.
Заболевание часто возникает у детей, так как в раннем возрасте функциональные возможности и морфологическое строение почек ещё неполноценны, а нагрузка на выделительные органы очень велика. В зрелом возрасте чаще болеют женщины средних лет.
Пиелонефрит не является заразным заболеванием. Ни контактным, ни воздушно-капельным путём инфекция не может передаться окружающим людям.
Острое воспаление почек может перейти в хроническую форму при неэффективном антибактериальном лечении, когда в органах накапливаются L-формы микроорганизмов. Такие бактерии утратили клеточные стенки, но сохранили способность к развитию. Эти формы устойчивы к терапии, способны долго существовать в тканях почек и активироваться в определённых условиях. Хронизации острого процесса способствуют также неустранённые факторы нарушения оттока мочи и патологические явления в других органах.
Виды патологии
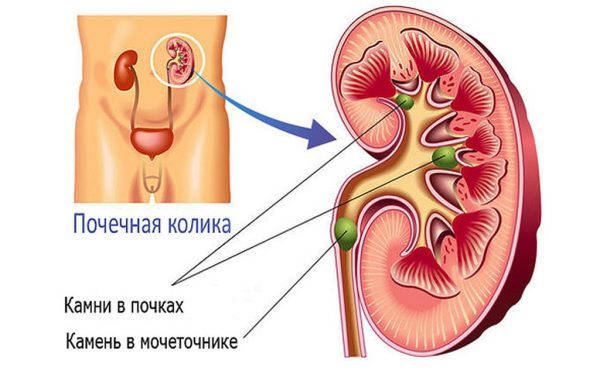
Заболевание может носить первичный или вторичный характер. В первом случае воспаление начинается на фоне нормальной уродинамики, ему не предшествуют другие патологии почек и мочевых путей. Во втором варианте развитие инфекционного процесса провоцирует обструкция выводящих путей (нарушение проходимости). Поэтому вторичный пиелонефрит часто называют обструктивным. Причиной затруднения мочевого оттока могут быть:
- камни в почке или мочеточнике,
- новообразования,
- аномалии мочевых путей, например, стриктура (патологическое сужение) мочеточника или уретры,
- сдавливание выводящих путей растущей маткой во время беременности (гестационный пиелонефрит),
- аденома простаты (у мужчин),
- пузырно-мочеточниковый рефлюкс (врождённая патология).
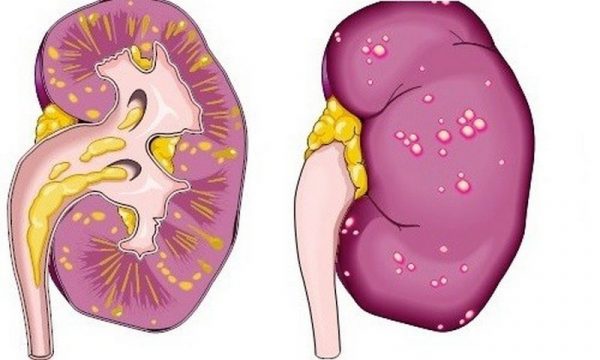
В зависимости от вовлечённости в процесс одной или обеих почек воспаление может быть односторонним или двусторонним. По характеру патологических изменений в больном органе пиелонефрит может быть серозным или гнойным. Эти воспалительные явления в почечных тканях определяют стадии патологии:
- первая фаза — серозное воспаление. Больной орган увеличен и напряжён, паранефральная клетчатка отёчна, в межуточной (соединительной почечной) ткани формируется множество мелких инфильтратов. Образуется серозный экссудат в лоханке, её слизистая оболочка воспалена и изъязвлена. При вовремя начатом полноценном лечении симптомы регрессируют, и поражённый орган восстанавливается, в худшем случае заболевание переходит в следующую стадию,
- фаза гнойного воспаления. Включает в себя 3 этапа:
- гнойничковое (апостематозное) воспаление — характеризуется формированием множества небольших гнойников в корковом слое почки,
- карбункул — образуется вследствие слияния гнойников в один крупный очаг,
- почечный абсцесс — представляет собой гнойный распад паренхимы почки в ранее образовавшихся очагах, опасность абсцесса состоит в возможности его прорыва и проникновения гноя в окружающую клетчатку, что влечёт за собой развитие тяжёлого паранефрита или флегмоны.
После выздоровления больного рассосавшиеся воспалительные инфильтраты в почке замещаются соединительной тканью, то есть формируются рубцы, иногда очень крупные.
Причины болезни и провоцирующие факторы
Причина пиелонефрита — инфекция, которая попадает в почки из других воспалённых органов. Это может быть мочевой пузырь, предстательная железа, яичники или отдалённо расположенные органы — миндалины, уши, зубы, бронхи, лёгкие, гайморовы пазухи, жёлчный пузырь, кожа.
Нарушение оттока мочи, на фоне которого развивается вторичное воспаление лоханок и паренхимы почек, значительно утяжеляет симптоматику заболевания. Чаще всего острое воспаление возникает из-за мочекаменной болезни, причём приступ почечной колики способствует развитию пиелонефрита буквально за считаные часы. Это происходит в результате заброса содержимого лоханки в интерстициальную (внутреннюю соединительную) почечную ткань.
Предрасполагающими факторами развития патологии, помимо урогенитальных инфекций, являются:
- неоднократные переохлаждения,
- снижение защитных сил организма,
- недостаток витаминов,
- частые простуды,
- сахарный диабет,
- хроническое обезвоживание,
- беременность,
- начало половой жизни (у девушек),
- травмы поясничной области,
- послеоперационные осложнения,
- гормональные нарушения.
Видео: доступно о воспалении почек
Проявления острого пиелонефрита
Воспаление почек проявляется местными и общими признаками, которые отличаются в зависимости от формы и стадии болезни. При серозном виде патологии симптоматика более спокойная, гнойный пиелонефрит проявляется очень ярко. При воспалении, не связанном с обструкцией, преобладают признаки общей интоксикации, а при нарушении мочевого оттока — резко выражены местные симптомы.
Клинические проявления болезни возникают резко, симптомы нарастают молниеносно (от пары часов до суток). У больного стремительно ухудшается самочувствие, появляется общая слабость, сильный озноб, потливость, температура повышается до 39–40 оС. Пациент страдает от выраженной головной боли, ломоты в теле и суставах, тошноты, вздутия живота, поноса или запора, тахикардии.

Местные симптомы проявляются болью внизу спины, иногда очень сильной. Она отдаёт в паховую область, живот, бедро. Болезненность может быть выражена слабо и иметь тупой, тянущий характер. Диурез (объём выделяемой мочи) обычно не нарушен, жидкость при пиелонефрите (если нет обструкции) в организме не задерживается. Моча приобретает неприятный запах и становится мутной. Пиелонефрит может сочетаться с циститом (особенно у женщин). Воспаление мочевого пузыря дополняет клиническую картину дизурическими явлениями:
- резями при мочеиспускании,
- затруднением отхождения мочи,
- ложными позывами в туалет.
Пиелонефрит на фоне обструкции выводящих путей, как правило, начинается с почечной колики — сильнейшего болевого приступа с ознобом, рвотой, повышением температуры, нарушением мочеиспускания. После выхода конкремента, перекрывшего мочевые пути, температура снижается, состояние больного улучшается. Если фактор обструкции не устранён, может возникнуть повторный приступ и серьёзные осложнения, требующие немедленной медицинской помощи.
При переходе острого пиелонефрита в стадию гнойного воспаления у больного наблюдаются упорные боли в проекции почек, гектическая лихорадка (резкие подъёмы температуры до очень высоких цифр с кратковременными спадами). Человека мучают ознобы, приступы рвоты, резкая слабость, головные и мышечные боли. Передняя брюшная стенка и мышцы поясницы резко напряжены и болезненны. На фоне тяжёлой интоксикации может возникать спутанность сознания, пациент бредит.
Острый пиелонефрит, как правило, протекает с температурным симптомом в трёх стадиях:
- в первый период, предшествующий развитию заболевания, может отмечаться незначительное повышение показателей до 37–37,2 оС — это реакция на начало воспаления, она наблюдается в течение первых часов после поражения,
- вторая стадия — резкий подъём температуры до 39–40 оС в результате иммунного ответа организма на инфекцию, при ослабленных защитных силах цифры могут не превышать 37,5–38 оС,
- третий этап наступает после снятия острых проявлений инфекционного процесса медикаментозной терапией, до выздоровления показатели держатся в пределах 37,2–37,7 оС.
Температура при остром почечном воспалении обычно повышена на протяжении одной-двух недель (при учёте адекватного лечения), при гнойном процессе может держаться от 7 дней до 2 месяцев. Вялотекущая форма воспаления характеризуется температурным симптомом в течение 2–4 недель.
Видео: причины и симптомы острого пиелонефрита
Диагностика патологии
Предварительный диагноз может поставить терапевт или педиатр (ребёнку). Затем больного обязательно направляют к нефрологу, который занимается диагностикой и последующим лечением пациента.
Для распознавания патологии сначала проводят физикальное обследование:
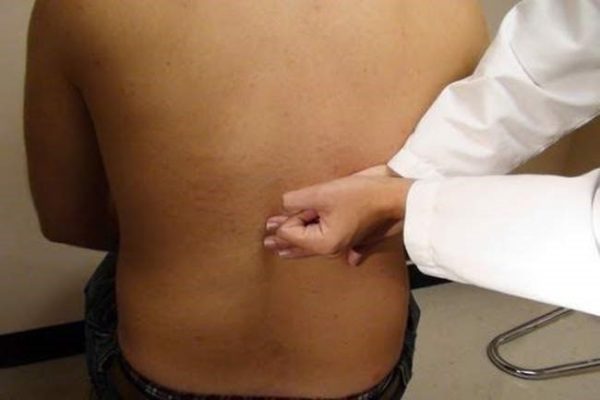
- при ощупывании поясницы и области подреберий врач оценивает размеры, подвижность, упругость почки — она увеличена и болезненна, мышечные стенки напряжены,
- лёгкое постукивание по 12 ребру (проекции почки) приводит к усилению болезненности — это положительный симптом Пастернацкого,
- у женщин дополнительно проводят вагинальное обследование, у мужчин — ректальный осмотр предстательной железы.
Обязательны лабораторные исследования крови и мочи.
Таблица — лабораторные показатели при пиелонефрите
| Обследование | Показатели |
| Общий анализ мочи |
|
| Бакпосев мочи | высевается микробный возбудитель и определяется его чувствительность к антибиотикам |
| Анализ по Нечипоренко | высокий уровень лейкоцитов и цилиндров, в некоторых случаях — эритроцитов |
| Клинический анализ крови |
|
| Биохимия крови | повышенные значения мочевины и креатинина (не всегда) |
Инструментальные методы диагностики
Инструментальные методы диагностики острого пиелонефрита:
- ультразвуковое исследование почек, дающее возможность визуализировать очаги деструкции в паренхиме, состояние околопочечной клетчатки, наличие и причину обструкции выводящих путей,
- магнитно-резонансная или компьютерная томография. Помогают выявить точную локализацию деструктивных очагов и распространённость воспалительного процесса, что особенно важно при гнойном пиелонефрите,
- обзорная и экскреторная урография. Дают возможность оценить размеры почек, обнаружить наличие карбункула или абсцесса, ограничение подвижности больного органа, что является достоверным признаком пиелонефрита. Экскреторная урография необходима для выявления нарушений фильтрующей и выводящей функций почек,
- ретроградная пиелоуретерография. Необходима при тяжёлом состоянии больного и заключается в проведении рентгеновских снимков после введения рентгеноконтрастного вещества непосредственно в мочеточник,
- нефросцинтиграфия и почечная ангиография. Применяются не всегда, их используют в качестве дополнительных методов для уточнения диагноза.
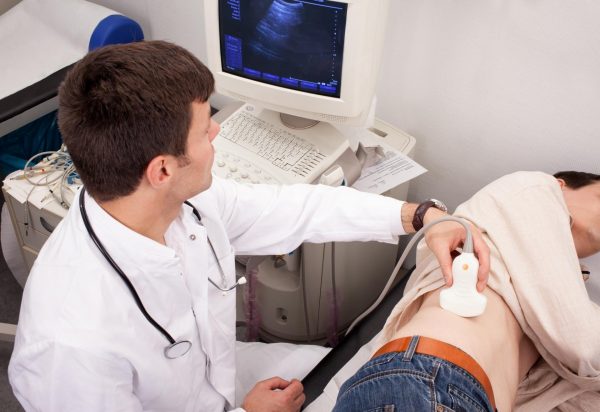
Лабораторные и аппаратные методы исследования помогают дифференцировать острый воспалительный процесс в почках с острым холециститом (воспалением жёлчного пузыря), холангитом (поражением жёлчных протоков), аппендицитом, аднекситом (воспалением яичника), общими инфекционными процессами с лихорадкой.
Методы лечения заболевания
Острый пиелонефрит лечится в условиях больницы, в урологическом отделении, так как необходим постоянный мониторинг состояния больного, проведение УЗИ и анализы мочи в динамике. Воспаление почек чревато серьёзными осложнениями, поэтому самолечение недопустимо.
При появлении сильных болей в пояснице и высокой температуре нужно вызвать бригаду скорой помощи. До её приезда необходимо уложить больного в постель и дать жаропонижающий препарат (Парацетамол, Нурофен). Применять согревающие процедуры (как при почечной колике) нельзя, так как существует опасность быстрого развития осложнений. До врачебного осмотра не используют обезболивающие препараты, чтобы не смазать клиническую картину и не затруднить дифференциальную диагностику.
Лечение патологии должно быть комплексным и включать в себя антибактериальную и противовоспалительную терапию, обильное питьё, диетическое питание. Терапевтическая тактика зависит от формы пиелонефрита (серозный или гнойный), а также наличия или отсутствия обструкции.
Медикаментозное лечение
При поступлении в больницу пациенту сразу проводят процедуры по восстановлению пассажа мочи, если пиелонефрит имеет обструктивную форму. С этой целью может быть проведена катетеризация лоханки через мочеточник или пункционная чрезкожная нефростомия.
Антибиотики назначаются безотлагательно после выяснения степени тяжести воспаления (не дожидаясь результатов бакпосева, затем проводится коррекция). Схемы терапии:
- лёгкую форму лечат пероральными средствами из группы фторхинолонов:
- Офлоксацином (Зоноцином),
- Ципрофлоксацином (Ципровином, Медоциприном),
- Норфлоксацином (Нолицином, Норбактином),
- среднюю и тяжёлую формы:
- аминогликазидами — Гентамицином, Амикацином в комбинации с Ампициллином или без него,
- фторхинолонами,
- цефалоспоринами последних поколений — Цефуроксимом (Зинацефом), Цефамандолом, Цефотаксимом, Цефтазидимом, Цефтизоксимом, Цефоперазоном, Цефтриаксоном — в сочетании с аминогликазидами или без них.
После длительного курса антибиотиков назначают уроантисептики на 10–14 дней:
- Неграм, Невиграмон,
- Уросульфан,
- Грамурин,
- Палин,
- Нитроксолин (5-НОК),
- Фурагин.
С первых дней болезни на фоне повышенной водной нагрузки применяют диуретики (мочегонные средства) — Лазикс, Верошпирон, они улучшают почечный кровоток и способствуют быстрому вымыванию микробов и продуктов воспалительного процесса из почек.
На фоне стихания инфекционного процесса (на 5–7 день от начала антимикробной терапии) назначают антиоксиданты, противовоспалительные средства, иммуномодуляторы и антисклеротические препараты. Применяют:
- НПВС (нестероидные противовоспалительные средства) — Индометацин, Вольтарен, Ортофен,
- десенсибилизирующие (противоаллергические) препараты — Тавегил, Кларитин, Супрастин,
- антиоксиданты — витамин Е, Унитиол,
- средства для улучшения микроциркуляции — Эуфиллин, Трентал (Пентоксифиллин),
- антисклеротические препараты — Делагил,
- иммунокорректоры — Ликопид, Реаферон, Циклоферон, Виферон, Т-активин, Иммунал.
Длительное применение антибиотиков требует назначения противогрибковых препаратов и витаминов (С, РР, группы В). В стадии ремиссии показаны поливитамины и средства растительного происхождения — Канефрон, Цистон, Фитолизин.
Фотогалерея: препараты для лечения острого воспаления почек
Аугментин применяют для лечения лёгкой формы пиелонефрита
Фитолизин — растительный препарат, обладающим противовоспалительным и умеренным мочегонным действием
Нитроксолин — антимикробное средство для лечения острого пиелонефрита
Фуросемид — мочегонное средство, применяется при пиелонефрите для скорейшего вымывания бактерий из почек
При остром пиелонефрите Эуфиллин применяют для улучшения местного кровотока
Антибактериальное средство группы хинолонов Невиграмон применяют в качестве уроантисептика
Фурадонин — уроантисептик, применяемый при остром пиелонефрите
Канефрон — растительный препарат, обладающим противовоспалительными и мочегонными свойствами
Офлоксацин — антибиотик из группы фторхинолонов, назначается при остром пиелонефрит лёгкой и средней степени тяжести
Цефуроксим — антибиотик, применяемый для лечения любых форм пиелонефрита
Народные методы борьбы с острым пиелонефритом
Народные средства могут служить дополнением к назначенной терапии. Целебные травы допускается использовать только с разрешения лечащего врача. В остром периоде целесообразно применять морс или пастеризованный сок клюквы или брусники (по стакану 2–3 раза в день). Ягоды содержат вещества, которые действуют на мочевые пути как уросептик, усиливают действие антимикробных препаратов и закисляют мочу, что важно для борьбы с патогенной флорой.

Рекомендуются также отвары трав, обладающие мочегонным и антимикробным действием, напиток из ягод шиповника.
Отвар листьев толокнянки:
- Столовую ложку сухого сырья залить водой (250 мл) и кипятить на водяной бане примерно 10 минут.
- Процеженный отвар принимать по 2 столовые ложки 4–5 раз ежедневно.

Сбор для почек:
- Берёзовые листья, тысячелистник, кукурузные рыльца, шалфей и ромашку нужно взять в разных частях.
- Одну ложку смеси залить кипятком и настоять в течение часа.
- Процедить и пить по 100 мл 3 раза в день за 20 минут до приёма пищи.

Овсяный кисель:
- 200 гр неочищенного овса кипятить в литре молока.
- Принимать по четверти стакана трижды в день.

Мочегонный и противовоспалительный сбор:
- Листья толокнянки, берёзы, траву спорыша, грыжника, фенхеля, мяты, цветки ромашки и календулы взять в равных пропорциях.
- Измельчённые травы залить водой (50 гр на 400 мл) и кипятить на водяной бане 15 минут.
- Пить по 100 мл дважды 4 раза в день.
Травяные сборы нужно принимать длительно, даже в период ремиссии.
Видео: как лечить воспаление почек
Правила питания
Диета при остром воспалении почек должна быть направлена на их щажение. Для этого из рациона исключаются продукты, обладающие раздражающим действием на мочевые пути:
- жареное,
- бульоны,
- жирное мясо,
- копчёности,
- маринады,
- консервы,
- грибы,
- бобовые,
- лук, редис, чеснок,
- орехи,
- кофе, какао,
- алкогольные напитки.

Рацион должен быть основан на легкоусвояемой и витаминизированной пище. В острой фазе рекомендуется питаться:
- пудингами,
- овощными и фруктовыми пюре,
- лёгкими мучными блюдами,
- нежирными кисломолочными продуктами.
Когда состояние больного начнёт улучшаться, рацион можно расширить за счёт нежирного мяса, разнообразных каш, молочных блюд, макарон, салатов, овощных и крупяных супов, омлетов, свежих фруктов. Готовить нужно преимущественно на пару, методом тушения и отваривания.

Соль в питании особо не ограничивают, так как при пиелонефрите отёки обычно отсутствуют. Исключением являются случаи, когда у больного имеется тяжёлое двустороннее поражение почек с нарушением их функций, и повышено артериальное давление.
Жидкость также не ограничивают, наоборот, нужно больше пить — не меньше 2–2,5 литров в сутки. Рекомендуют некрепкий чай, отвар шиповника, морсы, компоты, соки, минеральную воду без газа. Водная нагрузка противопоказана в случае развития нефротического синдрома (появления отёков), при сердечной недостаточности, высоком артериальном давлении и обструкции мочевых путей.
Пациенту можно употреблять бахчевые культуры с мочегонным эффектом — дыни, арбузы. Диету назначают на весь период болезни и восстановления (от 1 до 3 месяцев).
Видео: питание при воспалении почек
Физиолечение
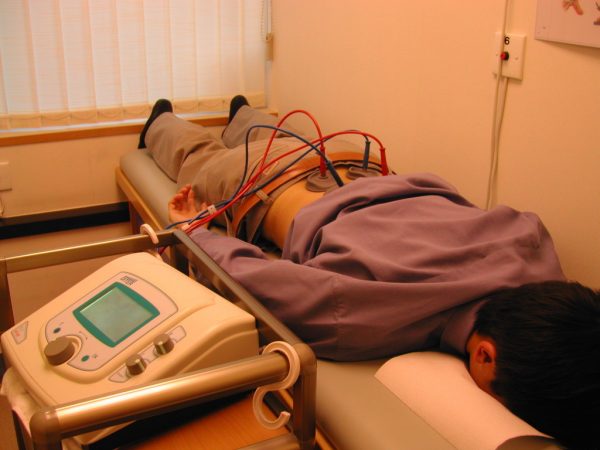
Из физиотерапевтических процедур при остром пиелонефрите назначаются следующие:
- СМВ-терапия — применение высокочастотного электромагнитного поля. Оказывает выраженное противовоспалительное и бактериостатическое действие,
- УВЧ — лечение высокочастотным электрополем для устранения спазмов и воспаления,
- УФОК — ультрафиолетовое облучение крови. Показано при гнойных процессах,
- электрофорез с антибактериальными препаратами,
- магнитотерапия — лечение низкочастотным импульсным магнитным полем. Процедуры оказывают противовоспалительный, противоотёчный, обезболивающий эффект.
Хирургическое вмешательство
Серозное воспаление в почках лечится консервативно. Помощь хирургов требуется в случае появления гнойно-деструктивных очагов. Доступ к поражённому органу при операции осуществляют открытым методом, так как врач обязан провести ревизию паранефральной клетчатки на наличие воспалительных инфильтратов и присутствия гнойного экссудата.
Чаще всего осуществляется декапсуляция почки (разрез наружной оболочки органа), за счёт чего снижается внутрипочечное давление, уменьшается отёк межуточной ткани, нормализуется местное кровообращение. Сформированные гнойники вскрывают, полости дренируют. Для организации мочевого оттока из прооперированного органа накладывают нефростому — в лоханку помещают трубку, другой конец которой выводят наружу. В случае поражения гнойным процессом более 2/3 почки и невозможности сохранить орган, проводят нефрэктомию — полное удаление.
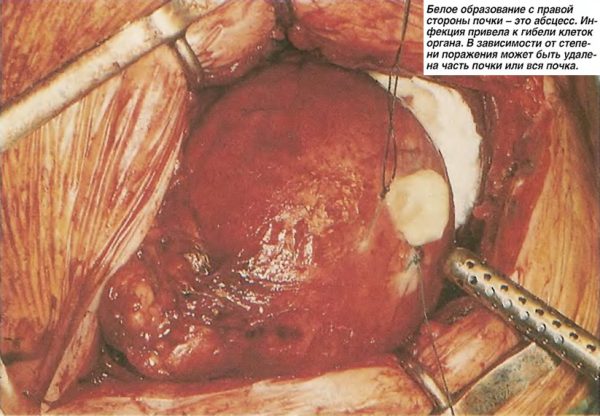
В послеоперационном периоде больной получает антибактериальную, дезинтоксикационную и противовоспалительную терапию.
Обострение дисметаболического пиелонефрита
Пиелонефрит может возникать как осложнение обменной (дисметабической) нефропатии в случае присоединения бактериальной инфекции. К развитию патологии обычно приводит нарушение цистинового обмена. Как правило, в этом случае воспалительный процесс в почках носит хронический рецидивирующий характер. С другой стороны, к обменным нефропатиям могут приводить инфекции органов мочевыводящей системы, в том числе и пиелонефрит. В этом случае развивается фосфатурия или уратная нефропатия.
Обострение болезни требует применения антимикробных, диуретических средств и специальных препаратов, которые подбирают в зависимости от вида обменных нарушений. Медикаментозное лечение проводится в сочетании с диетой, причём разные виды нарушения метаболизма требуют ограничения определённых продуктов. Назначают препараты, созданные на основе растительного сырья.
Особенности лечения у детей и беременных
Детям и будущим мамам при остром пиелонефрите обязательно назначают антибиотики, причём препаратами выбора являются защищённые пенициллины — Аугментин, Амоксиклав. Фторхинолоны не назначают. Беременным противопоказаны аминогликозиды, нитрофураны и сульфаниламидные средства. Детям, помимо антибиотиков пенициллинового ряда, назначают цефалоспорины, допускается назначение аминогликозидов. Широко применяют фитопрепараты — Канефрон, Фитолизин, Лекран.

Назначается диета №5 — полноценная, витаминизированная, с преимущественно молочными, овощными и белковыми блюдами и ограничением животных жиров.
Меры предосторожности
Воспаление почек требует не только тщательного лечения, но и накладывает отпечаток на весь образ жизни человека, причём не только в период восстановления. Перенёсшим заболевание противопоказаны:
- алкоголь,
- переохлаждения,
- тяжёлые физические нагрузки,
- силовые виды спорта.
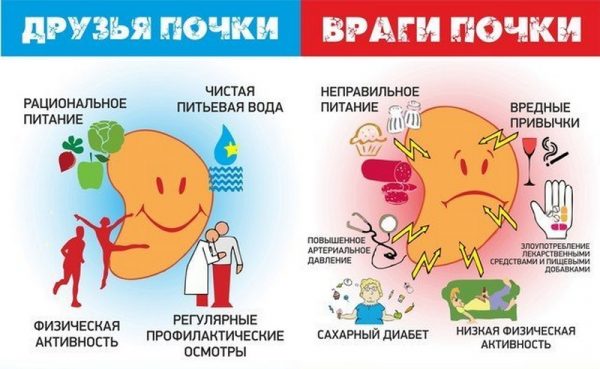
Из меню нужно исключить острые, жирные, солёные продукты. Грубое пренебрежение основами здорового питания может спровоцировать повторный эпизод пиелонефрита.
Перспективы выздоровления и возможные последствия
У большей части пациентов острое воспаление почек удаётся полностью вылечить в течение 2–3 недель. В 25% случаев острый процесс переходит в хроническую форму с последующим сморщиванием почки (нефросклерозом), развитием стойкой артериальной гипертензии и хронической почечной недостаточности. Прогноз лечения зависит от возраста больного, общего состояния его здоровья, длительности и формы заболевания, наличия сопутствующих патологий, адекватности подобранной терапии, выполнения врачебных рекомендаций.
Среди осложнений пиелонефрита наиболее опасны:
- паранефрит (гнойное расплавление околопочечной клетчатки),
- уросепсис (массированное инфицирование крови) с развитием бактериотоксического шока,
- пионефроз — гнойное расплавление почки,
- некротический папиллит (омертвение почечных сосочков),
- перитонит,
- острая почечная недостаточность.
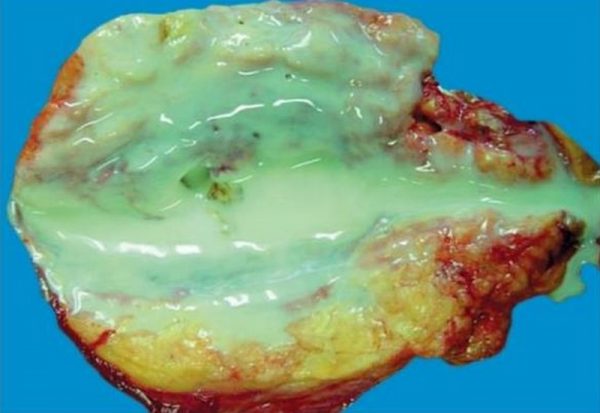
При отсутствии экстренных мер каждое из этих осложнений может окончиться летальным исходом.
Основные меры профилактики
Профилактика острого пиелонефрита подразумевает:
- лечение очагов воспаления, которые являются потенциальными источниками инфекции,
- своевременное устранение причин нарушения уродинамики (обструкции мочевых путей),
- гигиенический уход за мочеполовыми органами для предупреждения восходящего инфицирования почек,
- питьё достаточного количества чистой воды,
- соблюдение правил рационального питания,
- ведение здорового образа жизни (спорт, закаливание, отказ от вредных привычек).
После излечения острой формы недуга оправдано проведение противорецидивной терапии. Такая необходимость вызвана тем, что при диспансерном обследовании части больных, перенёсших первичный острый пиелонефрит, диагностируют хроническую форму заболевания (через 2–3 года после манифестации патологии). Для противорецидивного лечения используют антибактериальные препараты, к которым ранее была выявлена чувствительность. Их применяют прерывистыми курсами по 7–10 дней каждый месяц на протяжении полугода, в последующем превентивная терапия может быть продолжена ещё на 2 года — курсами 1 раз в квартал.
Отзывы
Нашему ребёнку 10 мес. поставили страшный диагноз острый пиелонефрит. Была температура 39, в моче ураты, лейкоциты 40. Лечимся 3-ю неделю: 7 дней кололи Цефтриаксон 500 тыс. МЕ, затем 7 дней пили Нифуроксазид сироп, затем нам назначили Канефрон пить на протяжении 1 месяца. На 14 день лечения анализ крови норма — соответствует возрасту, в анализе мочи — небольшое воспаление (лейкоциты 6, 7 — 9). На следующий день состояние здоровья ребёнка ухудшилось (вялость, плаксивость, темп.37), в анализе мочи лейкоциты уже 30–40. Вот теперь назначили перорально Аугментин.
Злата
http://uroportal.com.ua/forum/50–69–1
Болела пиелонефритом (острым) 3 раза — осень — весна — осень. Тоже боялась что не буду с больниц вылезать, температура была и 40, очень болел бок, но после последнего лечения все изменилось. Во-первых с такими проблемами забудьте о лёгкой одежде в холодные сезоны, ваша поясница и ноги всегда должны быть в тепле, сейчас вас пока пролечат антибиотиками, возможно, что-то прокапают (мне делалаи уколы Цефтриаксона), уколы лучше чем таблетки — опять же меньше нагрузки на почки. Посоветую от себя хорошие средства: Уролесан — очень хорошая вещь, пейте почечные сборы, я пила Нефрофит, клюквенный сок (компот), конечно, есть ничего такого сильно солёного, острого нельзя, так как почки воспалённые и так слабые. Вот уже 1,5 года тьфу-тьфу эта бяка не беспокоит, и то если где-то перемёрзну, приеду домой, сделаю травяной чаёк, попью и всё норм.
Натали
http://www.woman.ru/health/woman-health/thread/4483431/
У меня до беременности был острый пиелонефрит, даже грозили операцией, соответственно во время беременности даже не сомневалась что буду проблемы с почками, сразу села на диету, которой придерживалась при лечении почек, чтобы не было осложнений и пила Канефрон и ещё витаминки гомеопатические, да, были иногда ухудшение анализов, но быстро поправлялась — главное подойти к этому серьёзно и все будет ок и без вреда ребёнку
Ejenn
http://forumodua.com/archive/index.php?t-170594.html
Сыну было 3 недели, с острым пиелонефритом на скорой с температурой под 40 увезли, сказали, что из-за того, что у меня после 30-й недели был прегестоз, оксалаты в моче, может из-за этого ему и передалось, не знаю, выздоровел, 3 года у нефролога стояли на учёте…
Декабрьская Жара
https://deti.mail.ru/forum/zdorove/detskoe_zdorove/pielonefrit_u_detej/
Острый пиелонефрит не терпит легкомысленного отношения. Болезнь может привести к тяжёлым последствиям, поэтому лечиться нужно серьёзно. Ответственный подход к врачебным рекомендациям и готовность пересмотреть свой образ жизни — залог безоговорочной победы над недугом.