Гепатит В – это воспалительное поражение печени, вызываемое вирусом HBV. Возбудитель передаётся при соприкосновении с кровью или другими биологическими жидкостями инфицированного человека и эндемичен во многих регионах мира. По данным ВОЗ, приблизительно у трети населения планеты обнаруживаются серологические доказательства перенесённой в прошлом острой инфекции, у 340 миллионов человек имеются маркеры текущего хронического гепатита B (ХГВ). Последний характеризуется широким спектром клинических форм — от бессимптомного вирусного носительства до хронического воспаления с выраженной активностью. Около 10 миллионов носителей HBV живёт в России. ХГВ чаще всего имеет благоприятное течение, однако примерно у 20% пациентов в определённые периоды жизни развиваются тяжёлые осложнения патологии – цирроз и карцинома (рак) печени. От этих осложнений ежегодно в мире гибнет около 800 тысяч человек. Спасением является вакцинация.
Этиология
Вирус гепатита В (HBV) впервые был выявлен в крови и клетках печени больного человека в 1970 году. Он получил название частицы Дейна по имени описавшего его исследователя. За несколько лет до этого события учёные обнаружили у аборигенов Австралии один из антигенов данного вируса, который получил одноимённое название. HBV считается родоначальником семейства гепаднавирусов, который может длительно персистировать (постоянно присутствовать) в организме хозяина. Вирус состоит из сердцевины (ядра, нуклеотида), внутри находится две цепочки молекулы ДНК и фермент (полимераза). Возбудитель гепатита В является единственным ДНК-содержащим типом среди всех гепатотропных патогенов.
В ядре вируса содержится антиген HBсAg, который в печени человека прочно интегрирован внутрь гепатоцита и в сыворотке крови не определяется. В ходе репродукции (воспроизведения) вируса HBсAg трансформируется в HBeAg, который обнаруживается только при острой инфекции и является показателем активного воспалительного процесса. В оболочке вируса находится поверхностный (австралийский) антиген HBsAg. Он начинает выявляться в крови человека примерно через полтора месяца после заражения, у инфицированных лиц циркулирует постоянно.
Патоген HBV размножается преимущественно в гепатоцитах (клетках печени). Однако его также можно обнаруживать у больных в лимфоцитах, клетках почек, поджелудочной железы, костного мозга.
Вирус гепатита В восприимчив к этанолу, во внешней среде отличается чрезвычайной устойчивостью:
- в замороженных компонентах крови (плазма, эритроцитарная масса) сохраняется не менее 10 лет,
- при кипячении погибает в течение минуты,
- при автоклавировании уничтожается за 40 минут,
- при температуре от +28 до +32 градуса по Цельсию выживает в течение 6 месяцев,
- в условиях от +18 до +20 градусов способен жить до 15 лет,
- в хлорированной среде выдерживает 2 часа,
- в формалине живёт не более 7 дней.
Патоген HВV является самым изменчивым из всех ДНК-содержащих вирусов. Учёные зарегистрировали более 60 штаммов, 8 генотипов.
Доказано, что существует взаимосвязь между определённым генотипом, субтипом HBV и тяжестью течения гепатита, возможностью развития фульминантных (злокачественных) форм, эффективностью проводимой терапии.
Эпидемиология
Заражение НВV-инфекцией происходит парентеральным путём, то есть минуя желудочно-кишечный тракт. Инфицирование восприимчивых лиц возможно от больных различными формами острого гепатита В (5-6%), ХГВ и вирусоносителей (95-96%). Вирус у заражённых лиц содержится во всех биологических жидкостях, особенно много его в крови, сперме, влагалищном секрете.
Способы, которыми может передаваться вирус:
- инъекционный – использование нестерильных или плохо обработанных шприцев, иголок для татуировок, маникюрных щипчиков, а также стоматологических, хирургических инструментов,
- гемотрансфузионный – переливание заражённой крови или компонентов (плазма, эритроциты, тромбоциты),
- половой – все виды незащищённого секса,
- перинатальный путь – во время родов есть опасность передачи вируса от больной матери ребёнку,
- контактно-бытовой – пользование в быту общими с инфицированным человеком бритвенными станками, маникюрными принадлежностями, зубными щётками, опасным считается контакт с открытыми ранами и повреждениями.
Всеобщая восприимчивость к HBV обусловлена наличием специфических рецепторов к HBsAg на поверхности гепатоцитов.
Группы риска по инфицированию:
- медработники,
- люди, пребывающие в закрытых учреждениях (интернаты, колонии),
- реципиенты препаратов из крови и донорских органов,
- больные, нуждающиеся в гемодиализе,
- пациенты хирургических отделений с высокой инфузионной нагрузкой (внутривенные вливания),
- наркоманы,
- работники секс индустрии,
- новорождённые дети от инфицированных женщин,
- постоянно окружающие больного или носителя HBV члены семьи или половые партнёры.
Пищевые продукты и вода не могут рассматриваться в качестве возможных путей передачи гепатита типа B. Вирус не распространяется при случайных контактах сотрудников во время выполнения трудовой деятельности, а также при рукопожатиях, чихании, кашле, объятьях.
Патогенез
Из кровяного русла вирус попадает в клетки печени. Прямого разрушительного влияния на гепатоциты он не оказывает. Цитолиз (распад) клеток является следствием реакций клеточного иммунитета организма. Лимфоциты атакуют и уничтожают возбудителя, а вместе с ним поражённые клетки печени. Начинается воспалительный процесс, иногда он протекает очень остро, иногда латентно. Взаимодействие возбудителя с клеткой может приводить к интеграции (объединению) сегментов вирусной ДНК с геномом (генетическим материалом) гепатоцита. Это играет определённую роль в персистировании (длительном существовании) заболевания с высоким риском развития гепатоцеллюлярной карциномы. Активация воспалительного процесса возможна при суперинфекции (например, вирусом D типа), ослаблении защитных сил организма под действием разных неблагоприятных факторов.
В генезе хронического гепатита принимают участие аутоиммунные процессы, при развитии которых важность гуморального иммунитета повышается (продукция антител, направленных против собственных изменённых вирусом клеток).
В результате размножения вируса в клетках печени происходит массивный некроз паренхимы органа, при этом белковые частицы клеточной оболочки начинают выступать в роли аутоантигенов.
Цитолиз гепатоцитов приводит к повреждению капилляров и инфильтрации ткани печени клеточными элементами (лимфоцитами), что обуславливает развитие воспаления.
 Фульминантный (злокачественный) гепатит обычно является следствием чрезмерного гипериммунного ответа, который вызывает обширный некроз печени. Такая ситуация может быть генетически обусловленной. К тому же определённую роль в патогенезе молниеносного течения гепатита могут играть мутантные штаммы HBV, а также ускоренный апоптоз (распад гепатоцитов на отдельные тельца), индуцированный инфекцией.
Фульминантный (злокачественный) гепатит обычно является следствием чрезмерного гипериммунного ответа, который вызывает обширный некроз печени. Такая ситуация может быть генетически обусловленной. К тому же определённую роль в патогенезе молниеносного течения гепатита могут играть мутантные штаммы HBV, а также ускоренный апоптоз (распад гепатоцитов на отдельные тельца), индуцированный инфекцией.
Благоприятный прогноз гепатита – это выздоровление с освобождением организма от вирусов и формированием стойкого иммунитета.
Формы заболевания
Инкубационный период при вирусном гепатите В длится от полутора до 6 месяцев, в среднем он составляет 2-3 месяца. Различают 2 основные формы заболевания: острый (по МКБ-10 имеет код B16) и хронический гепатит b (код B18).
Острая форма
Характеризуется циклически протекающим воспалением паренхимы печени с наличием или отсутствием желтухи. В 90-94% случаев у взрослых пациентов заканчивается выздоровлением. У остальных развивается хронический гепатит, который с течением времени может привести к циррозу печени и карциноме. Продолжительность течения острой инфекции не превышает полугода. В диагностике имеют значения факты из анамнеза о недавнем переливании крови, хирургических манипуляциях, незащищённом половом контакте и другой возможной причине заражения. Клиника характеризуется постепенным началом болезни. Преджелтушный период продолжается до 4-5 недель, на фоне наступления желтухи самочувствие ухудшается, печень всегда увеличена. Биохимический анализ крови выявляет повышение в 10 и более раз активности печёночных трансфераз (ферментов АЛТ и АСТ), возрастание общего связанного билирубина, обнаружение маркёров острого гепатита (HBsAg, анти-НВсIgM) в сыворотке крови.
Хроническая форма
Вероятность того, что вирусная инфекция типа В станет хронической, зависит от возраста заражения гепатитом.
С наибольшей вероятностью хронизация процесса происходит у детей, заразившихся HBV в дошкольном возрасте:
- у 82–88% детей, инфицированных на первом году жизни,
- у 28–48% детей, инфицированных в возрасте 1-7 лет.
Среди взрослых пациентов:
- хроническая инфекция развивается у 4-5% взрослых людей, переболевших острым гепатитом, но здоровых в остальном,
- у15–25%взрослых людей, инфицированных гепатитом В в детстве (они рискуют умереть от рака или цирроза печени).
Примерно у двух третей больных хронический гепатит типа B протекает латентно. В остальных случаях есть более выраженная симптоматика со сменой периодов ремиссии и обострения.
Стадии болезни
Вирус и иммунная система хозяина постоянно взаимодействуют друг с другом, это отражается на изменении заболевания с течением времени. Что такое гепатит б с точки зрения динамики патологического процесса?
Выделяют 5 стадий или фаз ХГВ, которые необязательно являются последовательными:
- Иммунная толерантность. Характерна в основном для молодых пациентов, инфицированных в детстве, продолжается эта стадия 2-3 десятков лет. Отличается отсутствием иммунного ответа на инфекцию, высоким уровнем виремии (концентрации вируса в крови), HBeAg позитивностью, нормальным уровнем АЛТ и отсутствием гистологической активности воспаления в печени. В этой стадии пациенты высоко контагиозны (могут заражать окружающих).
- Иммунологическая активность (хронический HBeAg-положительный гепатит). Эта фаза длится разное время, в зависимости от возраста заражения. Иммунитет атакует поражённые вирусом гепатоциты. Характерен повышенный уровень АЛТ и разная степень гистологической активности воспаления в печени. Продолжительность этой стадии прямо пропорциональна риску развития фиброза печени, приводящего к циррозу.
- Иммунный контроль (неактивное вирусное носительство). Переход в эту фазу регистрируется примерно у половины пациентов в возрасте до 40 лет в виде сероконверсии (появление специфических антител) к HBeAg. Характеризуется снижением виремии и уровня АЛТ до нормы.
- Реактивация (HBeAg-отрицательный ХГВ). У 10-20% пациентов после сероконверсии сохраняется повышенная виремия и активность АЛТ, что говорит о развитии хронического HBeAg-негативного гепатита В. При этом высок риск прогрессирования патологии в тяжёлый фиброз печени.
- HBsAg-негативная фаза. На фоне исчезновения HBsAg в крови и ткани печени пациента определяется вирусная ДНК. Это латентная HBV инфекция.
Клиническое значение стадий гепатита изучается с точки зрения их роли в прогрессировании заболевания и развитии онкологии, а также возможности передачи вируса при переливании крови и донорстве органов.
Симптоматика
В большинстве случаев при хроническом гепатите В симптомы отсутствуют на протяжении нескольких лет.
Клиника более выражена при остром заболевании, в его течении выделяют несколько клинических периодов.
Во-первых, преджелтушный период.
До появления желтухи у больного выявляются:
- астеновегетативный синдром – постоянное недомогание, чувство усталости и разбитости даже после ночного сна, головная, суставная, мышечная боль, нервозность и раздражительность,
- диспепсический синдром – тошнота, позывы на рвоту, тупая боль в правом подреберье, распирание и вздутие живота, понижение аппетита,
- признаки внепечёночных поражений – кожный зуд, эритема ладоней, сосудистые пятна и «звёздочки» на теле.
У всех пациентов обнаруживается гепатомегалия (увеличенная печень), иногда спленомегалия (увеличенная селезёнка).
Во-вторых, желтуха. Через 10-30 дней появляется желтизна кожи, склер глаз, слизистых, при этом темнеет моча, обесцвечивается кал. Состояние больного с наступлением желтухи не улучшается, как при гепатите A. Этот период продолжается до 4-6 недель, иногда дольше. Уровень АЛТ увеличивается в десятки раз, а содержание белка в крови снижается, лейкоциты в крови в норме. В ряде случаев отмечается синдром холестаза (застоя жёлчи) с выраженным кожным зудом, значительным увеличением печени, высоким уровнем билирубина и щелочной фосфатазы в крови. По фото и видеоматериалам видно, что кожа при холестазе имеет яркий жёлто-зелёный окрас.
В-третьих, период выздоровления может длиться до полугода, все лабораторные показатели восстанавливаются медленно.
Повышенная активность ферментов сохраняется до 3 месяцев. билирубина в сыворотке крови нормализуется в течение месяца. Рецидив заболевания требует исключения присоединения инфекции D типа.
Для гепатита В характерно несколько клинических вариантов течения:
- желтушный,
- безжелтушный – встречается чаще желтушного в 20 раз,
- стёртый,
- субклинический.
По степени тяжести выделяют лёгкую, средней степени и тяжёлую формы болезни. Они отличаются выраженностью клинических проявлений и лабораторных показателей.
Осложнения
Переход болезни в хроническую форму развивается чаще всего при безжелтушном варианте острого гепатита типа В, обусловленном недостаточным иммунным ответом на инфекцию.
Какие могут быть последствия и осложнения: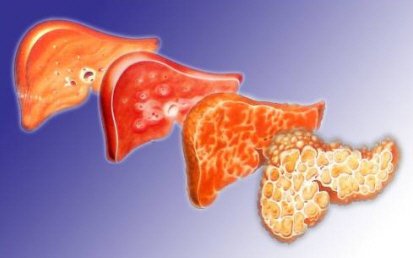
- фиброз и цирроз,
- развитие первичного рака (карциномы) печени,
- поражение желчевыводящих путей,
- повышенная кровоточивость – носовые кровотечения, точечные кровоизлияния (петехии) на коже,
- желудочно-кишечное кровотечение,
- присоединение вторичной бактериальной инфекции с поражением лёгких, жёлчного пузыря, развитием сепсиса.
- печёночная недостаточность (нарушение функционирования печени) – развивается редко и встречается у людей с сопутствующей патологией (например, при алкоголизме),
- печёночная кома (энцефалопатия) — самая тяжёлая форма осложнений, приводящая к летальному исходу через несколько дней,
- полиартрит.
При тяжёлом течении вирусного гепатита В, особенно в сочетании с гепатитом типа D и типа C, печёночная кома развивается в ранние сроки и заканчивается летальным исходом в 90% случаев.
Диагностика
Только по анамнезу и клинической картине дифференцировать гепатит, вызванный HBV, от других типов вирусов невозможно. Всегда проводится лабораторное подтверждение диагноза, расшифровку результатов делает врач. Основой диагностики считается ИФА и ПЦР.
Первый метод используют для выявления в крови пациентов:
- антигенов вируса (НВsAg, НВеАg),
- иммуноглобулинов к ним (анти-НВcIgM, анти-НВcIgG),
- маркеров сопутствующих инфекций печени – анти-НCV, анти-НАVIgM, анти-НDV-суммарный.
Поверхностный НВsAg обнаруживается в крови заражённого человека за 14-60 дней до появления клинической симптоматики. При благоприятном течении гепатита в периоде реконвалесценции он исчезает, а через 90-120 дней от начала болезни начинают проявляться антитела анти-НВs, что означает формирование иммунитета. Повторно заболеть данным типом гепатита нельзя. При тяжёлых случаях болезни НВsАg в небольших количествах может продолжать выявляться, при этом антитела к НВs –антигену появляются рано. При фульминантном течении быстро происходит сероконверсия и могут определяться только анти-НВs.
Самым достоверным маркером острого воспаления печени являются анти-НВсIgМ, появляющиеся к концу периода инкубации и сохраняющиеся в течение периода клинических появлений. Они исчезают примерно через 4-6 месяцев от начала болезни, им на смену появляются анти-НВсIgG, которые сохраняются в организме человека пожизненно. У латентных вирусоносителей IgМ в крови отсутствуют. В инкубационной стадии вместе с НВsАg в крови циркулирует HBeAg – маркер активности вируса. С началом периода желтухи он исчезает из крови, появляются анти-НВе. Наличие НВеAg всегда свидетельствует о продолжающейся репликации возбудителя. При обнаружении этого маркёра более 3 месяцев высока возможность хронизации процесса.
Метод ПЦР позволяет определить факт присутствия ДНК вируса в сыворотке крови, лимфоцитах, ткани печени, что указывает на репликацию возбудителя.
Полное обследование с помощью ИФА и ПЦР позволяет:
- констатировать наличие гепатита типа B,
- отличить острую форму болезни (НВsАg и анти-НВсIgМ) от хронической (НВsАg и анти-НВсIgG),
- судить о наступлении выздоровления и формировании иммунитета,
- выявить активность НВV,
- установить форму хронического гепатита (НВе-негативный или позитивный),
- определить прогноз для здоровья и жизни человека,
- оценить результативность назначенной терапии.
Для определения функции печени в динамике проводят биохимический анализ крови на протромбиновый индекс, билирубин, АЛТ, АСТ, белок, холестерин, щелочную фосфатазу, коагулограмму, УЗИ печени. По особым показаниям может быть проведена биопсия.
Как и чем лечить
При всех вирусных воспалениях печени основными принципами ведения больных являются:
- Соблюдение режима – постельный режим требуется только на острый период. В неактивной фазе воспаления строгих ограничений нет, нужно избегать физических и психологических перегрузок, полноценно отдыхать ночью. При появлении у пациента признаков активного воспалительного процесса (жалобы, повышение в крови уровня АЛТ) назначается полупостельный режим для создания комфортных условий печени.
- Правильное питание – специальная диета №5 назначается только в активной фазе воспаления. Затем больному разрешается общий стол с принятием пищи каждые 3-3,5 часа небольшими порциями. Ограничения касаются жирных, острых, жареных блюд, кондитерской выпечки, консервов, солёностей и копчёностей. Запрещены алкоголь, газированные напитки. Разрешены нежирное мясо и рыба, яйца, кисломолочные продукты, творог, фрукты. Из овощей нельзя редьку, лук, чеснок, редис, бобы.
- Этиотропное лечение – это Интерферон и препараты прямого противовирусного действия. Аналоги нуклеозидов (Энтекавир, Ламивудин, Телбивудин, Тенофовир) применяют при тяжёлом течении острого заболевания и при хроническом гепатите. Сколько должен продолжаться курс лечения и дозы лекарства определяются врачом в зависимости от возраста пациента, особенностей течения и формы болезни. При бессимптомном вирусном носительстве медикаментозная терапия не проводится, если нет данных за активную репликацию вируса в печени.
- Симптоматическое лечение – по показаниям применяются антибиотики, спазмолитики, кортикостероидные гормоны. Проводится дезинтоксикационная терапия (раствор глюкозы, Реамберин), назначаются гепатопротекторы (Урсосан, Хофитол).
- Хирургические методы применяются при развитии осложнений (рак) совместно с химиотерапией. Пересадка печени проводится при декомпенсированном циррозе.
- Народные методы – в качестве дополнения к основному лечению используются противовоспалительные, желчегонные, регенерирующие травы и продукты. Все рецепты должны быть согласованы с врачом.
Если острая форма болезни в 90% случаев заканчивается полным выздоровлением, то с хронической формой не всё так просто. Несмотря на значительный прогресс, достигнутый в лечении вирусного гепатита типа B, проблему нельзя считать полностью решённой.
Профилактика
 Гепатит типа B значительно легче предупредить, чем потом вылечить. Единственным надёжным способом профилактики гепатита типа В является вакцинация. Прививка делается всем новорождённым детям в первые сутки жизни. Ревакцинации проводят в соответствии с утверждённым национальным календарём. Некоторые родители негативно относятся к прививочной кампании, опираясь на отдельные отзывы на соответствующем форуме. Такое поведение нельзя оправдать. Противопоказаний для вакцинации очень мало, а эффективность очевидна. Гарантируемая защита от инфицирования гепатитом после прививки составляет 10-15 лет или более в зависимости от силы иммунного ответа организма.
Гепатит типа B значительно легче предупредить, чем потом вылечить. Единственным надёжным способом профилактики гепатита типа В является вакцинация. Прививка делается всем новорождённым детям в первые сутки жизни. Ревакцинации проводят в соответствии с утверждённым национальным календарём. Некоторые родители негативно относятся к прививочной кампании, опираясь на отдельные отзывы на соответствующем форуме. Такое поведение нельзя оправдать. Противопоказаний для вакцинации очень мало, а эффективность очевидна. Гарантируемая защита от инфицирования гепатитом после прививки составляет 10-15 лет или более в зависимости от силы иммунного ответа организма.
Кому обязательно вводить вакцину:
- сотрудникам медицинских учреждений,
- реципиентам крови и органов,
- пациентам центров гемодиализа,
- членам семьи носителей HBV,
- людям с хронической патологией печени,
- дети дошкольного возраста и подросткам,
- людям, пребывающим в интернах и других учреждениях закрытого типа,
- туристам, отправляющимся в регионы, опасные для заражения.
Все остальные могут привиться по желанию. При подозрении на возможное заражение проводят экстренную профилактику иммуноглобулином в течение 48 часов.
Дополнительной безопасности можно достичь, если:
- не пользоваться чужими предметами гигиены, маникюрными инструментами,
- не посещать сомнительных учреждений стоматологии, кустарных тату-салонов,
- не вступать в половую связь со случайными партнёрами без презервативов,
- не делать инъекции многоразовыми шприцами.
Больные острым гепатитом типа B выздоравливают более чем в 90% случаев, у остальных болезнь переходит в хроническую форму.
При этом нельзя исключать возможность формирования цирроза и гепатоцеллюлярной карциномы, поэтому пациентам надо пожизненно наблюдаться врачом и систематически сдавать анализы.

