Миелофиброзом называется патология, при которой в большом объеме образуется соединительная ткань вокруг костного мозга. В итоге происходит прекращение кроветворной функции тех участков спинного мозга, где протекает болезнь.
Заболевание является хроническим, медленно прогрессирующим и сопровождающимся рядом осложнений. На фоне миелофиброза может развиваться костномозговой фиброз или, реже, миелоидная метаплазия.
1 Что такое миелофиброз?
Являясь медленно прогрессирующим заболеванием, миелофиброз может оставаться «стабильным» в течение многих лет. Но итогом всегда становятся тяжелейшие осложнения, приводящие к летальному исходу.
Задача врачей – затормозить прогрессирование заболевания. Современные методы терапии позволяют отсрочить манифестацию болезни в среднем на 10 лет. Чем раньше начато лечение – тем больше можно «выиграть» времени до развития смертельно опасных осложнений.

Заболевание протекает на начальных этапах почти незаметно, но впоследствии приводит к тяжелым осложнениям
Параллельно с тормозящей прогрессирование болезни терапией используется и вспомогательная-поддерживающая. Пациенту делают переливание крови, назначают витаминное лечение, пытаясь усилить компенсаторные механизмы организма.
1.1 Причины возникновения
Точные причины развития миелофиброза науке неизвестны. Однако есть сопряженные с высоким риском развития миелофиброза особенности генома:
- Мутация гена JAK2 (наблюдается у большинства больных).
- Если мутации гена JAK2 не наблюдается, выделяется мутация в гене CALR (эта мутация наблюдается у 100% тех пациентов, что не имеют мутации гена JAK2).
- Примерно 5-10% пациентов живут с мутацией тромбопоэтинового рецептора MPL.
Статистически чаще всего болезнь дебютирует у пациентов зрелого и пожилого возраста (возрастные рамки от 50 до 70 лет). Существует и идиопатический вариант миелофиброза. У пациентов с такой формой болезни наблюдают тромбоцитоз или, в достаточно редких случаях, изолированный лейкоцитоз.
1.2 Чем опасен миелофиброз костного мозга?
Заболевание нарушает одну из основных функций костного мозга – процесс кроветворения. Организм пытается компенсировать эту проблему, усиливая кроветворение вне костного мозга, однако этого недостаточно и даже опасно.
Нарушения таких процессов сначала приводят к слабости, одышке больного. Затем к внутренним кровотечениям (преимущественно в желудочно-кишечном тракте). Уже на этом этапе возможен летальный исход, особенно у пациентов преклонного возраста.
Впоследствии заболевание приводит к истощению, тяжелейшим нарушениям работы внутренних органов и летальному исходу. Но чаще всего этот процесс длится достаточно долго (от 4 до 10/20/30 лет при условиях адекватной терапии).
2 Стадии миелофиброза
Первичный миелофиброз делится на две стадии, различающиеся между собой в объеме поражений и в количестве вовлеченных в заболевание внутренних органов. К второй стадии болезнь уже не ограничивается только спинным мозгом.
Стадии заболевания:
- первая (она же префибротическая): на ней отмечается активное продуцирование мегакариоцитов, но соединительно-тканные волокна на этой стадии в костном мозге не обнаруживаются,
- вторая (она же фибротическая): на ней отмечается выраженный фиброз и существенное уменьшение количества клеток костного мозга вплоть до исчезновения кроветворной ткани, на фоне протекает спленомегалия и гепатомегалия (патологическое увеличение селезенки и, соответственно, печени).
Характерным признаком первичной формы миелофиброза является то, что заболевание возникает без каких-либо провокационных факторов. Заболевание в МКБ-10 выделено в отдельную группу и проходит под кодом «C94.5».
3 Симптомы миелофиброза
Ранние стадии миелофиброза очень часто протекают без клиники, то есть остаются незаметны для самого больного. И это может длиться годами. Но со временем болезнь прогрессирует до серьезных поражений спинного мозга, и тогда пациент ощущает такие симптомы:
- Общее недомогание, постоянная сонливость, повышенная утомляемость.
- Ощущение слабости в мышцах, снижение интереса к жизни в целом, апатия.
- Нарушения сна.
- Одышка (иногда в состоянии покоя).
Часто на фоне миелофиброза происходит увеличение селезенки, и тогда присоединяются такие симптомы:
- дискомфортные ощущения в процессе трапезы,
- метеоризм, вздутие живота,
- ощущение жжения или кома в горле,
- появление отеков нижних конечностей, преимущественно в области икроножных мышц.
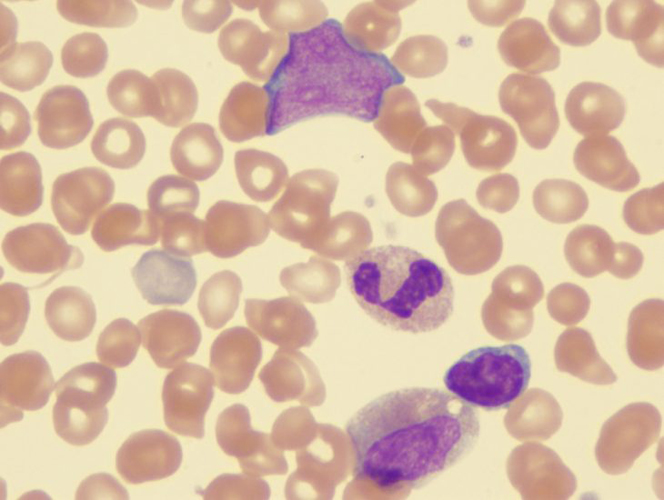
Характерные изменения при миелофиброзе по данным микроскопического обследования крови
Позже присоединяются другие общие симптомы:
- изнуряющий зуд в разных участках тела (из-за чего врачи первым делом могут подумать о лимфоме),
- симптомы подагры,
- болезненные ощущения в костях, суставах,
- появление судорог в нижних конечностях независимо от времени суток.
Еще позже присоединится капиллярные кровотечения (петехии на кожных покровах) и кровоизлияния в желудочно-кишечном тракте. У части больных могут лопаться капилляры в глазах, гортани (из-за чего при кашле может отхаркиваться кровь).
3.1 Диагностика
Диагностика столь серьезного заболевания проводится специфическим образом. Начинается все с первичного осмотра:
- Внешний осмотр пациента врачом.
- Сбор анамнеза, семейной истории болезней.
- Изучение слизистых на выявление петехий.
Далее проводится лабораторная диагностика:
- общий анализ крови,
- сдача мазка периферической крови,
- проведение пункции костного мозга,
- трепанобиопсия костного мозга,
- проведение генетических исследований (доступны только в отдельных медицинских учреждениях).
Возможно проведение дополнительных методик диагностики:
- Ультразвуковое обследование органов брюшной полости.
- Проведение фиброгастродуоденоскопии (ФГДС).
- Проведение рентгенографии.
- Проведение ЭКГ и ЭХОКГ.
После этого врач анализирует полученные данные, опираясь на прогностическую шкалу по миелофиброзу. В спорных случаях в диагностике могут учитываться возраст больного, уровень гемоглобина и количество бластных клеток в крови.
3.2 Причины миелофиброза (видео)
3.3 К какому врачу обращаться?
Подозревая у себя миелофиброз в первую очередь обращаться нужно к семейному доктору (терапевту широкого профиля). Заподозрив миелофиброз врач направит вас к гематологу/онкологу или другим специалистам (если нужно провести дифференциальную диагностику).
При этом лечение заболевания могут заниматься врачи нескольких специализаций. Отдельным больным и вовсе могут собираться консилиумы, если случай сложный и протекает «не по учебнику». Справедливости ради, миелофиброзы часто протекают с клиникой, не соответствующей описанной в учебнике.
4 Лечение миелофиброза
Лечение назначается только при дебюте заболевания. Если оно протекает без клинических признаков – лечение не назначают, но за пациентом должны наблюдать врачи в рамках динамического мониторинга и предупреждения перехода болезни в активную стадию.
Лечение в большинстве случаев включает применение таких методик:
- Переливание крови – проводится для увеличения количества красных кровяных клеток в организме больного.
- Химиотерапия – используется для устранения незрелых клеток (но на фоне такой терапии часто уменьшается в размерах селезенка и/или печень).
- Хирургическое вмешательство – используется преимущественно при серьезном увеличении размеров селезенки. В таких случаях ее часто удаляют.
- Пересадка клеток донора – используется в случаях, когда клетки спинного мозга пациента полностью уничтожены заболеванием.
- Андрогенное лечение – используется для контроля за анемией, наблюдающейся у большинства пациентов с миелофиброзом.
- Радиотерапия и биологическая терапия (биотерапия). Первая назначается в случаях, когда при спленомегалии нет возможности провести операцию. Вторая назначается для торможения роста опухолей.
Успех терапии зависит не только от того, в какой момент обратился пациент к врачу (на ранних стадиях болезни или на поздних). Львиная доля успеха зависит еще и от возраста пациента (чем он моложе – тем легче стабилизировать заболевание).
4.1 Прогноз лечения
Полноценное лечение пациентов с ранними стадиями миелофиброза дает хорошие результаты и стабилизирует заболевание. Поэтому в таком случае прогноз условно благоприятный (болезнь и дальше будет прогрессировать, но медленно и с минимальным количеством осложнений).
Поздние стадии заболевания дают крайне неблагоприятный прогноз даже на фоне мощной терапии и вспомогательного лечения. Однако даже на поздних стадиях есть вероятность стабилизировать болезнь и надолго отсрочить развитие летальных осложнений.