Ахиллобурсит –, это воспаление подсухожильной синовиальной сумки (бурсы), которая находится в области прикрепления пяточного сухожилия (ахилла) к пяточной кости. Течение и признаки болезни различаются в зависимости от формы и степени запущенности воспалительного процесса.
При такой патологии, как ахиллобурсит, лечение должно быть комплексным: курс терапии включает медикаментозные средства, физиотерапевтические процедуры и коррекцию образа жизни.

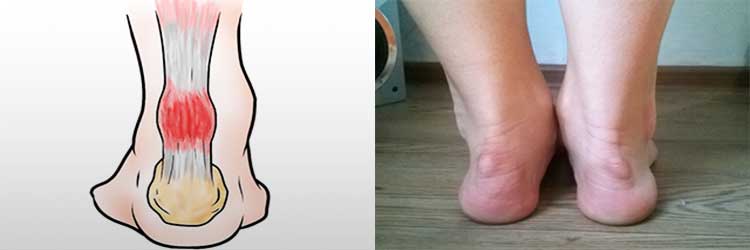
Общие сведения о ахиллобурсите
Синовиальная сумка, которая воспаляется при ахиллобурсите, располагается на задней поверхности пяточной кости. Она предназначена для того, чтобы предохранять ахиллово сухожилие от трения о твердую костную поверхность во время движения.

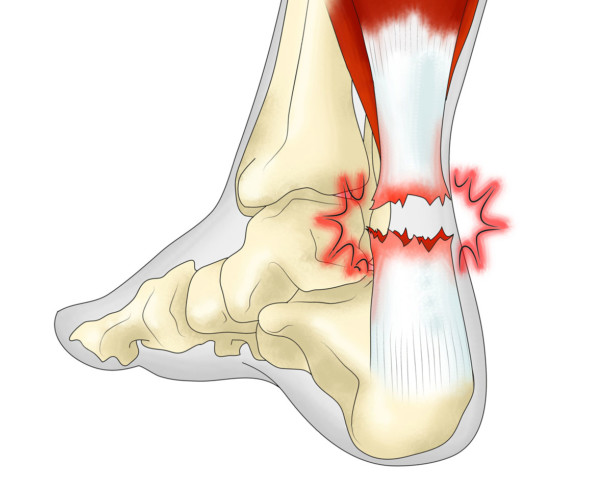
Дефекты пяточной кости, сдавливание пятки обувью, повреждение сухожилия или занесение инфекции с током лимфы провоцирует воспалительный процесс в полости с синовиальной жидкостью. Воспаленная сумка теряет свои защитные функции и отекает. При скольжении сухожилия вдоль зоны отека возникает резкая боль.

Ахиллово сухожилие является наиболее прочной и крупной мышечной связкой в организме, поэтому травмы и воспаление в этой области возможны только при высоких нагрузках или наличии дополнительных факторов риска. Ахиллобурсит и тендинит (воспаление сухожилия) являются характерными травмами профессиональных легкоатлетов и людей с большим количеством лишнего веса. О том, что это такое и как снизить риск заболевания, следует помнить и начинающим бегунам, которые ранее не занимались спортом с прицельной нагрузкой на ноги.
При избыточной нагрузке на стык пятки и мышечной связки формируется дополнительная защитная сумка между сухожилием и кожей. Воспаление этой структуры называется задним ахиллобурситом пяточной кости.
У взрослых
Возникновение воспаления подсухожильной сумки характерно для взрослых пациентов. В зоне наибольшего риска находятся профессиональные спортсмены (легкоатлеты, велосипедисты, танцоры и др.), пациенты, страдающие заболеваниями суставов и метаболическими нарушениями (в т.ч. ожирением), и люди старше 40 лет, которые начали заниматься туризмом или бегом.

Развитие болезни грозит также женщинам, которые часто носят высокие каблуки.


Бурсит может сопровождаться дегенеративно-дистрофическими процессами в костной ткани, воспалением окружающих мягких тканей, гнойным разрушением кости и др.
У детей
У детей воспаление синовиальной сумки пятки диагностируется реже, чем у взрослых. Это обусловлено меньшим количеством факторов риска и повышенной эластичностью мышечных тканей.


Спровоцировать развитие заболевания могут системные инфекционные процессы, обменные нарушения и генетические патологии. Основными причинами возникновения воспаления до 5 лет являются травмы (родовая, повреждение голеностопа при ранней постановке на ноги) и генетические дефекты, влияющие на синтез соединительной и мышечной тканей.
Основные причины возникновения болезни
Причинами возникновения воспаления могут стать:
- Травмы голеностопа. Растяжение связок и вывих голеностопа может привести к хронической травме и развитию асептической формы болезни. Открытые травмы (раны, ссадины, порезы) приводят к попаданию инфекции непосредственно в область бурсы и к острому гнойному воспалению.
- Избыточная нагрузка на сухожилие и синовиальную сумку. Повышенная нагрузка на область трения сухожилия создается при однообразных движениях голеностопа и стопы (кручении педалей велосипеда, беге, длительном походе и др.). Избыточный вес увеличивает давление на синовиальную сумку и риск травмы связок.
- Ношение неудобной обуви. Выбор туфель слишком маленького размера или с чересчур жестким задником обуславливает сдавливание связки и увеличение нагрузки на синовиальную полость. Ношение обуви с высокими каблуками приводит к развитию воспаления за счет трения задника об участок выше выступа пятки. Туфли с плоской подошвой без каблука искажают нормальный наклон пяточной кости и увеличивают ее давление на сухожилие.
- Деформации и заболевания пятки. Дистрофические процессы в костной ткани, формирование патологических наростов и изменения формы пятки вследствие травмы могут усиливать компрессию сумки или провоцировать микроповреждения сухожилия. Наиболее распространенными патологиями, которые приводят к возникновению ахиллобурсита, являются плоскостопие и деформация Хаглунда –, патологический выступ пяточной кости.
- Наличие очага инфекции в организме. Возбудители системных инфекций могут проникать в сумку с синовиальной жидкостью вместе с лимфотоком и провоцировать вторичное воспаление. Наиболее часто в области ахилла развивается туберкулезный и гонорейный бурсит.
- Ревматоидный артрит и другие болезни хрящевой ткани. Хронические нарушения хрящевой ткани вызывают патологические изменения в суставах, осложняя ходьбу и скольжение сухожилия. Особое место в этиологии ахиллобурсита занимают аутоиммунные нарушения (системная красная волчанка, ревматизм и др.) и дегенеративные процессы (болезнь Бехтерева, артроз).
- Нарушение обмена веществ. Провоцирующим фактором заболевания могут стать патология метаболизма мочевой кислоты (подагра) и нарушения обмена кальция и фосфора, сопровождающиеся попаданием минеральных солей в синовиальную жидкость. Сахарный диабет и метаболический синдром являются дополнительными факторами риска развития ахиллобурсита.
- Аномалии развития пяточной кости и генетические патологии соединительной ткани. Врожденные дефекты пятки изменяют угол соприкосновения сухожилия и кости, увеличивая давление на защитную сумку. Патологии связок (например, снижение их прочности и эластичности) повышает риск травматизации и сопутствующего воспаления бурсы.
- Грубые рубцы на сухожилии в области его прикрепления, контрактуры голеностопа и другие приобретенные дефекты. Образование рубцов на мышечной связке и контрактуры влияют на характер движения и распределение нагрузки в точке соприкосновения кости и мышцы. Это может привести к увеличению нагрузки и усиленному трению в зоне синовиальной сумки.

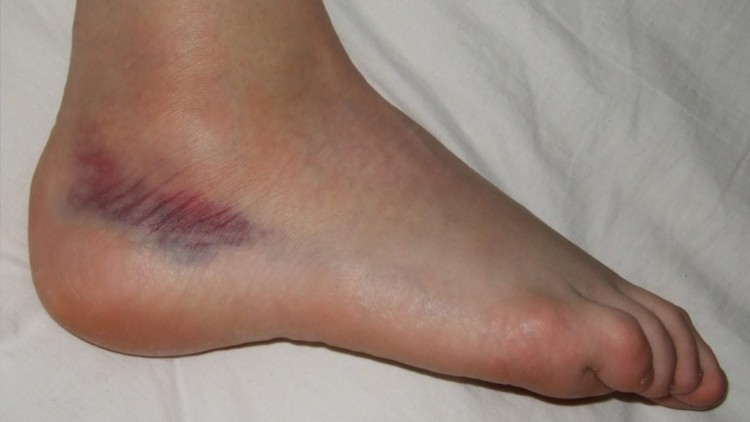
По каким признакам и симптомам определяют ахиллобурсит
Признаками воспалительного процесса в сумке с синовиальной жидкостью являются:
- отек и покраснение кожи на задней поверхности стопы над пяткой,
- пульсирующая, ноющая или резкая боль в зоне воспаления, иррадиирующая в пятку и заднюю часть голени,
- усиление болевого синдрома после ходьбы или другой нагрузки, при попытке подняться на носочки, а также в утреннее время,
- слабый хруст в пятке во время движения,
- формирование веретенообразного эластичного выступа в области стыка сухожилия и кости,
- появление хромоты или полная потеря возможности опоры на стопу.

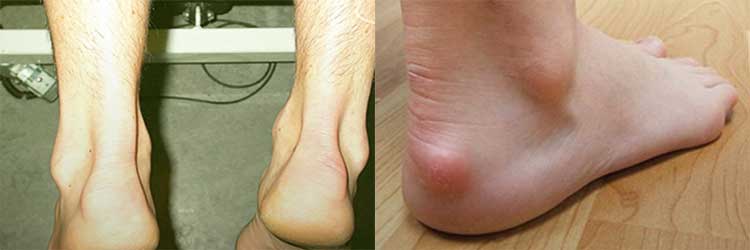
На ощупь область отека горячая. Боль усиливается при пальпации. При инфекционном заболевании возможно развитие лихорадки и общего недомогания.

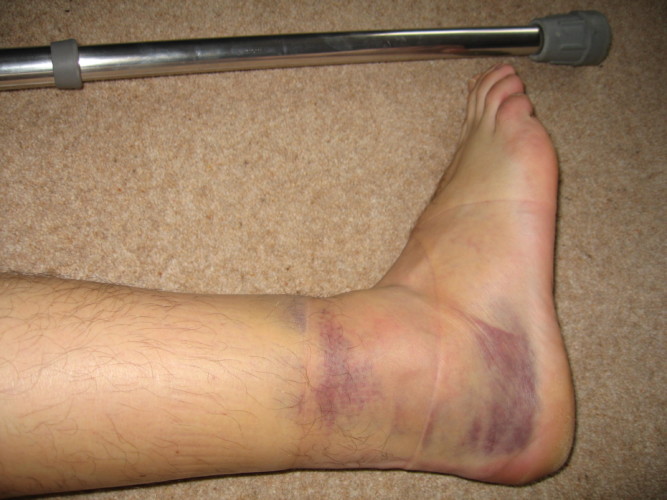
При возникновении данных симптомов проводится дифференциальная диагностика ахиллобурсита с артритом и подагрой, которые имеют похожие признаки.
Обратите внимание! Исключение других причин боли и отека сухожилия необходимо для установления этиологии болезни и подбора эффективной терапии.
Как проводят диагностику
Первичная диагностика проводится на основании симптомов патологии. Для выявления этиологического фактора и исключения других причин болевого синдрома назначают следующие процедуры:
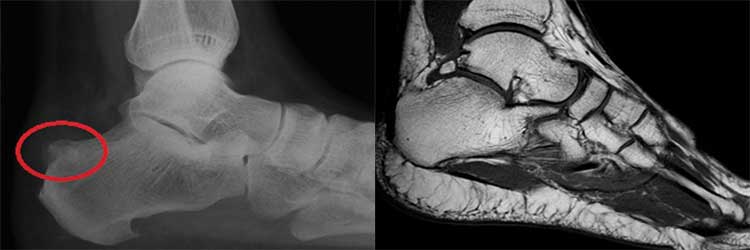
- Рентгенография голеностопного сустава. Исследование позволяет диагностировать вывих, перелом, деформации и эрозии кости пятки.
- МРТ и КТ связочного аппарата или голеностопного сустава. Томография связок и сустава проводится для исключения новообразований и травматических причин формирования отека (растяжения и разрыва сухожилия).
- Биохимический и клинический анализы крови. Позволяют определить наличие маркеров воспаления (например, С-реактивного белка), уровень мочевой кислоты, концентрацию лейкоцитов и долю нейтрофилов в лейкоцитарной формуле. При подозрении на эндокринные нарушения пациенту назначается анализ крови на сахар, инсулин, кальций и фосфор.
- Ревматологические пробы. Определение ревматоидного фактора (содержания антител к собственным иммуноглобулинам) необходимо при подозрении аутоиммунный артрит. Патологические результаты ревмопроб могут наблюдаться и при системных инфекциях, преимущественно стрептококковых.
- Анализ синовиальной жидкости. Забор и исследование биоматериала из очага воспаления проводится при острой болезни. Анализ позволяет установить возбудителя и подобрать наиболее действенную антибиотикотерапию.

В зависимости от причины ахиллобурсита пациенту может понадобиться консультация травматолога, хирурга, ортопеда, ревматолога, фтизиатра и других узких специалистов.
Формы заболевания
Ахиллобурсит классифицируется по этиологии (инфекционный, неинфекционный), возбудителю (неспецифический, туберкулезный, гонорейный и др.) и форме протекания (острый, подострый, хронический).

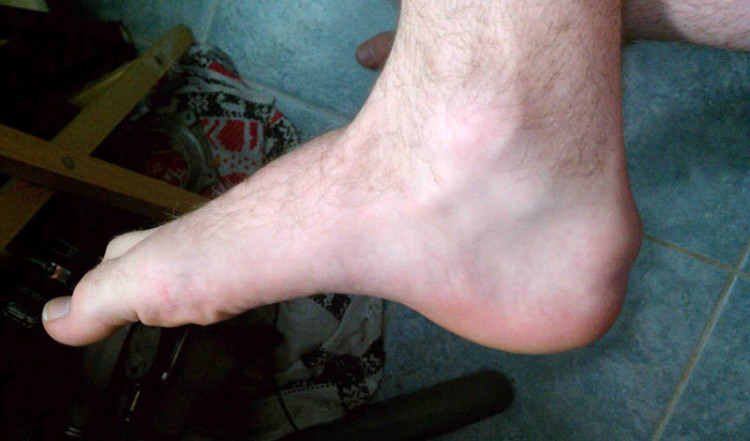
Острая
Острый бурсит развивается при инфекционном (реже –, травматическом) поражении подсухожильной сумки. Воспаление манифестирует внезапно и остро: у человека наблюдаются резкая боль в области крепления сухожилия, отек голеностопа, лихорадка и симптомы общей интоксикации (недомогание, головная боль и др.).
На поверхности отека отмечается выраженное покраснение, температура кожи повышена.

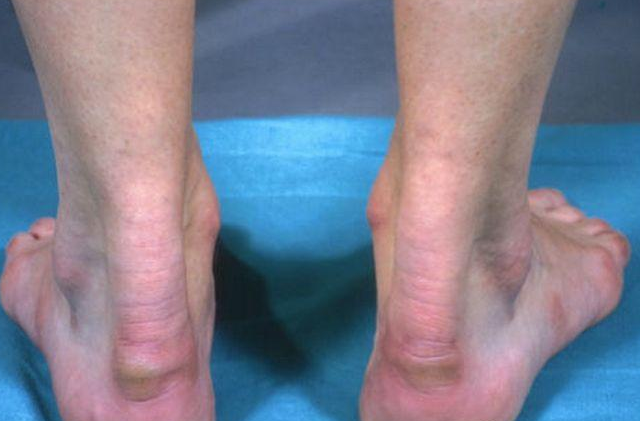
Подострая
Подострая форма болезни характеризуется постепенным нарастанием интенсивности симптомов. В первые дни пациент жалуется только на дискомфорт в области крепления ахилловой связки, на ноющие боли при ходьбе и ограничение движений стопы.
Со временем отек мягких тканей увеличивается, на задней поверхности голеностопа появляется характерный выступ. Человек чувствует сильную боль и с трудом опирается на пораженную ногу.

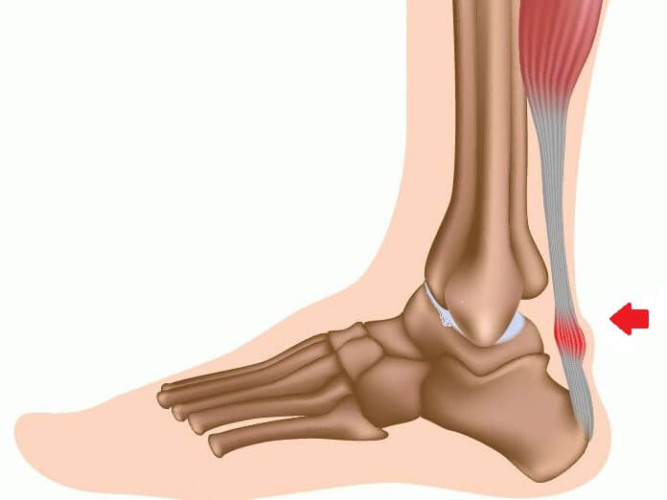
При дальнейшем развитии процесса повышается температура тела и возникают симптомы общей интоксикации.
Хроническая
При хронических системных заболеваниях, длительной избыточной нагрузке на сухожилие и микроповреждениях связок может развиться вялотекущее воспаление подсухожильной сумки.
При хронической форме ахиллобурсита отсутствует гиперемия, отек тканей и лихорадка. Боль имеет пульсирующий или ноющий характер и проявляется преимущественно после длительной ходьбы или другой нагрузки.

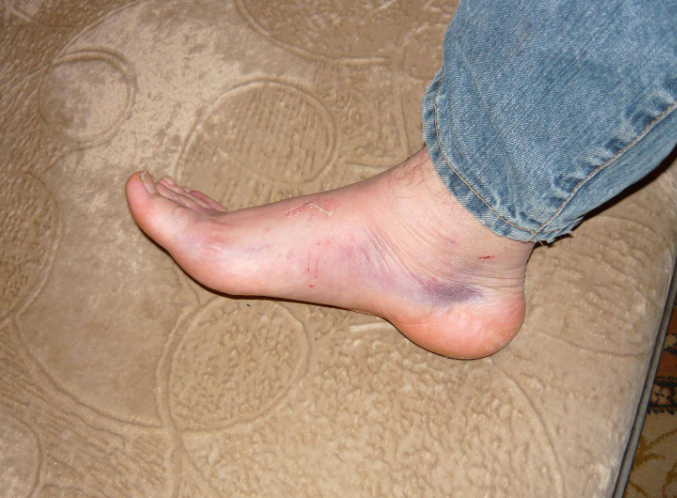
При обострении хронического воспаления развиваются симптомы острого или подострого бурсита.
Правила и методы лечения
Курс лечения бурсита ахиллова сухожилия направлен на купирование воспалительного процесса, восстановление связочного аппарата и хрящевой ткани, а также профилактику рецидивов болезни. Стандартом в лечении является консервативная терапия, которая включает медикаментозные средства и физиотерапевтические процедуры.

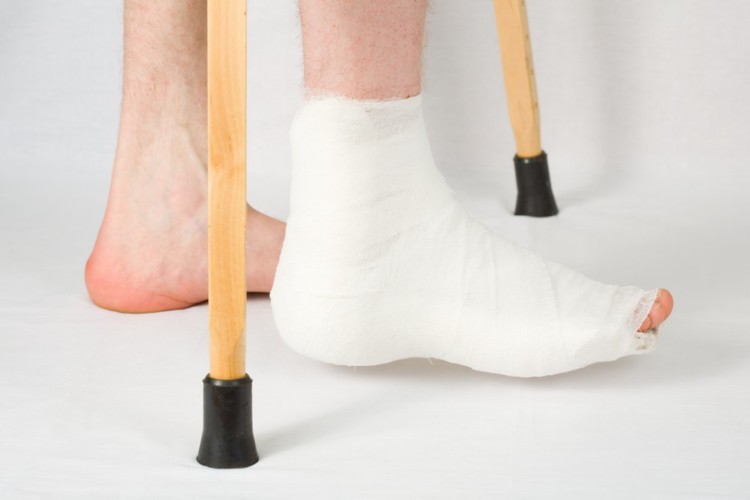
Во время терапии необходимо обеспечить покой связок и голеностопа. При остром воспалении для иммобилизации применяется гипсовая лонгета, при хроническом –, тугая эластичная повязка.
Хирургическое лечение ахиллобурсита используется при наличии деформации пятки, при острых инфекциях, тяжелых травмах голеностопа и запущенном воспалении.

Перед тем как лечить воспаление инфекционного генеза, необходимо определить вид патогена и его чувствительность к антибактериальным препаратам.
Медикаментозное
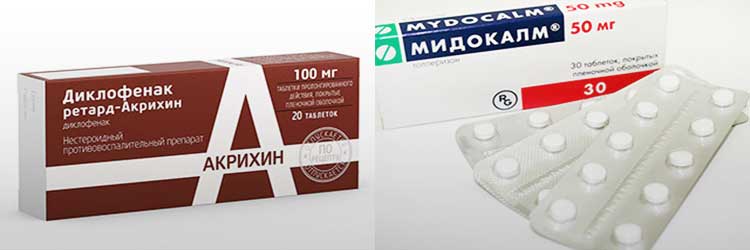
Медикаментозная терапия бурсита включает следующие препараты:
- нестероидные противовоспалительные (Диклофенак, Индометацин, Кетанов),
- анальгетики (Баралгин),
- антибактериальные в соответствии с типом возбудителя,
- глюкокортикоиды для введения в воспаленную полость (Гидрокортизон),
- хондропротекторы (Артра, Румалон),
- миорелаксанты (Мидокалм).

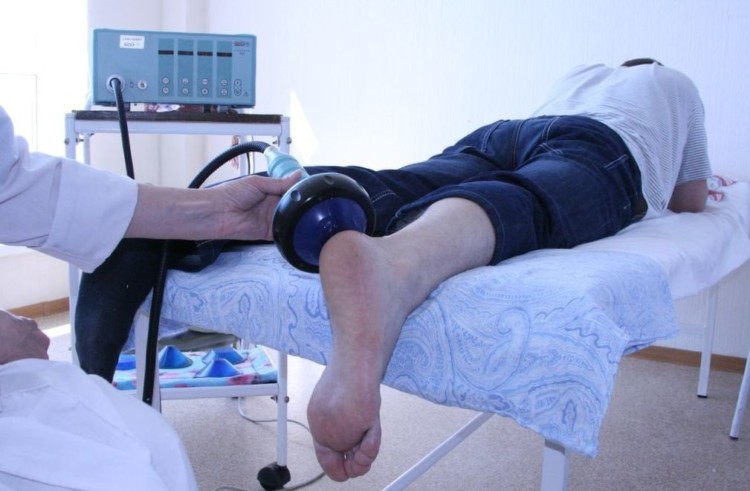
Анестетики и глюкокортикоиды применяются при физиотерапии. Электрофорез с новокаином позволяет быстро купировать боль в пораженной сумке, а фонофорез с глюкокортикоидами –, снять воспаление.

Оперативное
Оперативное лечение бурсита необходимо при следующих показаниях:
- инфекционной, травматической и деформационной этиологии воспаления,
- развитии осложнений болезни,
- быстром нарастании отека.

Хирургическое вмешательство может проводиться с целью дренажа и промывания синовиальной полости антисептическими и антибактериальными препаратами, удаления воспаленной сумки, резекции костного дефекта или участка пяточной кости.
Народное
В народной медицине для лечения ахиллобурсита применяются следующие средства:
- компрессы с тертой черной редькой или хреном,
- аппликации с сырым салом или с пюре из листка алоэ, водки и меда,
- ванночки с отваром ромашки.


Лечение в домашних условиях можно проводить только с разрешения врача. Методы народной медицины могут дополнить, но не заменить медикаментозную терапию.
Питание при ахиллобурсите
В рацион больного ахиллобурситом требуется ввести следующие продукты:
- тыквенные семена,
- лук,
- чеснок,
- семечки подсолнуха,
- болгарский перец,
- морковь,
- блюда, загущенные желатином,
- кисломолочные продукты,
- печень (при отсутствии подагры).


Меню пациента должно состоять из нежирных источников белка (мяса, рыбы, кисломолочных напитков, творога), каш на воде, овощей, фруктов, зелени и растительных источников жиров (семян, орехов, растительных масел).


Во время лечения следует ограничить потребление соленых и жареных блюд, кондитерских изделий. От газированных и алкогольных напитков, соленой рыбы и копченостей необходимо отказаться полностью.
Профилактические меры
Для профилактики бурсита ахиллова сухожилия необходимо:
- носить обувь по размеру, с каблуком не выше 2-4 см,
- выполнять разминку для связок и суставов ног перед тренировками,
- выбирать удобную спортивную обувь с прочным смягченным задником и супинатором,
- постепенно наращивать интенсивность физических нагрузок,
- поддерживать нормальную массу тела,
- своевременно лечить системные заболевания и устранять очаги хронической инфекции (кариес, небные миндалины при хроническом тонзиллите и др.),
- использовать фиксирующие повязки и защитные приспособления во время занятий спортом,
- обращаться к травматологу или хирургу при получении травм голеностопа.


Последствия запущенного заболевания
Последствиями ахиллобурсита могут стать:
- хроническое редицивирующее воспаление подсухожильной сумки,
- флегмона,
- рожистое воспаление мягких тканей,
- хромота,
- контрактура голеностопа,
- гнойный бурсит,
- гангрена,
- сепсис и др.
Наиболее распространенным осложнением болезни является развитие рецидивирующей формы воспаления: оно наблюдается у 40% пациентов. Отсутствие своевременной терапии и санации очага инфекции повышает риск возникновения опасных последствий бурсита.

