Каждый человек на протяжении своей жизни сталкивается с таким явлением, как переохлаждение нижнего отдела таза. Для многих это может пройти совершенно незаметно и без последствий, в то время как другие люди заболевают различными недугами мочеполовой системы. Наиболее часто среди всех патологий встречается воспалительный процесс в уретре. Недуг приносит массу неприятных ощущений, нарушая привычный ритм работы и жизни, мешает заниматься делами и семьёй. Как и любая другая болезнь, воспаление уретры может иметь негативные последствия для организма. Именно поэтому так важно знать, к какому врачу обращаться и как лечить патологию.
Что представляет собой воспалительный процесс в уретре
Заболевание мочеиспускательного канала, при котором происходят воспалительные изменения его стенки, называется уретритом. К сожалению, подобный недуг встречается довольно часто у лиц самого разного возраста. Мужчины подвержены развитию уретрита в два раза больше, чем женщины: это напрямую связано с особенностями строения мочеиспускательного канала. Мужская часть . населения имеет более длинную, узкую и извитую уретру, что способствует закреплению и размножению микроорганизмов в её отделах. Также у мужчин происходит выброс спермы и мочеиспускание через одно и то же отверстие, что дополнительно увеличивает риск инфицирования.
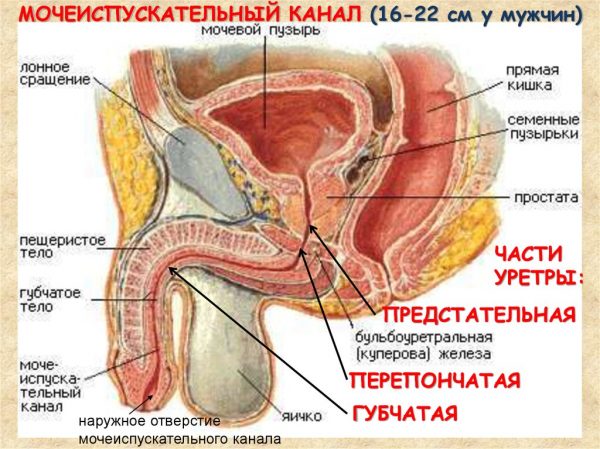
Как мужская, так и женская уретра состоит из нескольких слоёв тканей: мышечной, слизистой и подслизистой. Мышечная ткань формирует наружный сфинктер уретры, который сокращается при мочеиспускании. Слизистая и подслизистая обладают избирательной проницаемостью для различных микроорганизмов. При нарушении основных факторов защиты происходит смещение баланса нормальной и патологической микрофлоры, что может послужить толчком к развитию воспаления мочеиспускательного канала.
Как принято классифицировать заболевание
В настоящее время для постановки наиболее правильного и точного диагноза врачи используют сразу несколько классификаций. Это позволит определить характер течения процесса, интенсивность клинических проявлений, а также подобрать правильную и своевременную тактику лечения.
Классификация уретрита по причинам возникновения:
- бактериальный,
- вирусный,
- грибковый,
- смешанный,
- постхимотерапевтический.
Классификация уретрита по клинико-симтоматическим проявлениям:
- гнойный,
- серозный,
- слизистый,
- фибринозный,
- некротический,
- кровянистый.
Классификация воспаления уретры по локализации первоисточника инфекции:
- первичный (источник заражения локализован в уретре или мочеполовой системе),
- вторичный (инфекция распространилась из другого органа или ткани).
Классификация по наличию осложнений:
- уретрит с неосложнённым течением,
- уретрит с выраженными осложнениями:
- свищи,
- присоединение бактериальной флоры,
- септические процессы.
Классификация видов уретрита по течению:
- острый (от нескольких дней до недели),
- подострый (от недели до месяца),
- хронический (более одного месяца),
- рецидивирующий (с попеременными обострениями и ремиссиями).
Причины развития воспаления уретры и предрасполагающие факторы
Уретрит — воспалительное заболевание, которое развивается под действием разных групп микроорганизмов. Чаще всего в роли основного возбудителя выступают:
- грибы рода Кандида,
- уреаплазмы,
- микоплазмы,
- стафилококки,
- стрептококки,
- протеи,
- амёбы,
- синегнойные палочки,
- кишечные палочки,
- хламидии,
- гонококки,
- гарднереллы,
- вирус генитального герпеса,
- вирус папилломы человека,
- цитомегаловирусы,
- вирусы Коксаки и Эхо.
Возбудители попадают в слизистую оболочку уретры через кровь, лимфатическую жидкость, а также при половом контакте. Достигая эпителия мочеиспускательного канала, они встраиваются в стенку эпителиальных клеток, нарушая их жизнедеятельность. В ответ на это формируется воспалительный отёк и острая реакция во всём организме в целом. Помимо ведущих причин заболевания, в патогенезе выделяют и провоцирующие развитие болезни факторы.
Воспаление уретры развивается при сочетании сразу нескольких факторов: недостаточной устойчивости организма, низкого иммунного статуса, а также инвазии бактериального возбудителя. Если одно из этих звеньев будет потеряно, патологический процесс не разовьётся: на этом строится большая часть профилактических мероприятий.
Таблица: факторы, провоцирующие развитие воспалительных процессов в уретре
| Врождённые факторы | Приобретённые факторы |
| Недостаточность надпочечников с гипосекрецией гормонов | Переохлаждения, резкая смена климатических условий |
| Врождённые аномалии развития мочеточников и уретры | Стрессовые ситуации и переутомления |
| Неправильное формирование зачаточных листков мочеполовой системы в процессе эмбриогенеза | Травмы уретры, мочевого пузыря, почек и мочеточников |
| Врождённый иммунный дефицит | Работа на вредном химическом или физическом производстве |
| Перенесённые внутриутробные инфекции | Недавно перенесённые операции на органах малого таза |
| Ферментативная недостаточность | Осложнённые беременности и роды |
| Врождённый дисбактериоз | Хронические инфекционные заболевания |
| Нарушения пигментного обмена | Болезни, передающиеся половым путём |
| Заболевания соединительной ткани | Нарушение правил личной гигиены |
Клинические и симптоматические проявления недуга
Клиника уретрита может быть самой разнообразной в зависимости от его формы и степени тяжести. Все клинические проявления условно делятся на местные и общие. Общие характерны для любых заболеваний и недугов, что не помогает поставить заключительный диагноз только на их основании. Местная симптоматика характеризует течение воспалительного процесса непосредственно в мочеиспускательном канале. При проведении некоторых исследований можно будет поставить заключительный диагноз, учитывая анамнез и время проявления специфических симптомов.
К общим симптомам проявления болезни относят:
- повышение температуры от тридцати семи до тридцати девяти градусов Цельсия,
- головные боли,
- головокружения,
- тошноту и рвоту без отравления,
- бессонницу,
- общую слабость, повышенную утомляемость,
- резкое снижение работоспособности во второй половине дня,
- тянущие и ноющие боли в области поясницы,
- нарушения аппетита.
К местной симптоматике уретрита причисляют:
- боли в мочевом пузыре,

- боли при половом акте,
- выделения из уретры (слизистые, серозные, гнойные, кровянистые),
- жжение и зуд при мочеиспускании,
- рези при мочеиспускании.
Таблица: особенности течения болезни у разных половых групп
| Пол/симптомы | Женщины | Мужчины |
| Повышение температуры | не выше тридцати восьми градусов | до тридцати семи градусов |
| Головные боли | на пике болевого приступа | практически не характерны |
| Гнойные выделения из уретры | с кровянистыми примесями | чаще носят слизисто-гнойный характер |
| Тошнота и рвота | практически не встречаются | встречаются часто |
| Боли в области малого таза | отдают в бедро и прямую кишку | без иррадиации |
Как правильно поставить диагноз воспаления уретры
Первым диагностическим методом, с которого начинается поиск любого заболевания, является осмотр. Врач визуально оценивает кожные покровы больного: при патологии они имеют бледно-розовый или желтоватый оттенок, что связано с анемией. Кожа сухая, покрыта трещинами и расчёсами, слизистые тоже имеют цианотичный оттенок. При пальпации области мочевого пузыря и лобкового сочленения наблюдается выраженная болезненность и дискомфорт. Чтобы провести максимально полный и конкретный дифференциальный диагноз, необходимо учитывать все факторы, которые предшествовали развитию недуга. Это позволит выявить уретрит среди множества других, схожих по клинической картине, заболеваний.
С чем чаще всего приходится дифференцировать болезнь:
- воспаление мочевого пузыря,
- воспалительные процессы в почечной лоханке,
- хламидиоз,
- токсоплазмоз,
- кандидоз,
- микоплазмоз,
- уреаплазмоз,
- воспаление предстательной железы,
- воспалительные изменения матки и её придатков (яичников, труб),
- хронический эндометрит,
- воспаление яичка и придатка яичка.
Лабораторные методики исследования, необходимые для постановки диагноза
Клиническая и симптоматическая картина уретрита требует проведения дополнительных анализов. Первое, с чего начинается любой диагностический поиск, — это исследование биологических жидкостей, к которым относят кровь, мочу и содержимое уретры. Сама процедура обследования практически безболезненна и не приносит пациенту никаких неприятных ощущений. Результаты готовятся в течение одной недели, после чего может быть назначено более специфическое лечение недуга.
- Общий анализ крови показывает течение в организме воспалительного процесса: увеличивается количество лейкоцитов, лимфоцитов, нейтрофилов и макрофагов. Уровень гемоглобина и эритроцитов, напротив, оказывается существенно снижен: это может свидетельствовать о потере крови с мочой.
- Общий анализ мочи — довольно достоверное свидетельство наличия воспаления. Моча пациентов становится мутной, приобретает тёмный цвет за счёт кровянистых примесей и гноя. В клеточном составе преобладают лимфоциты, эпителиальные клетки и цилиндры, что достаточно типично для уретрита.
- Бактериологическое исследование мочи позволяет выявить возбудителя и назначить пациенту видоспецифичное лечение. Готовность его составляет не менее недели: в это время больной должен принимать антибактериальные препараты широкого спектра.
- Мазок из уретрального канала производится для дифференциальной диагностики между заболеваниями, передающимися половым путём, и уретритом.
Инструментальные методики для выявления воспаления уретры
В настоящее время верифицировать любой диагноз можно с помощью методов инструментальной диагностики. Они позволяют отследить все особенности течения патологического процесса, предположить возможность развития осложнений и выбрать тактику хирургического лечения. Именно благодаря новшествам современной функциональной диагностики есть возможность совершать практически безболезненные и неинвазивные вмешательства в человеческий организм.
Для диагностики уретрита чаще всего используются:
- Ультразвуковое исследование органов малого таза. Благодаря способности волны звука с разной частотой отражаться от движущихся объектов у врачей появляется возможность произвести полное обследование почечных лоханок, мочеточников, мочевого пузыря и уретры. При наличии заболевания в области мочеиспускательного канала будет наблюдаться изменение структуры его стенки, что будет показано на снимках.
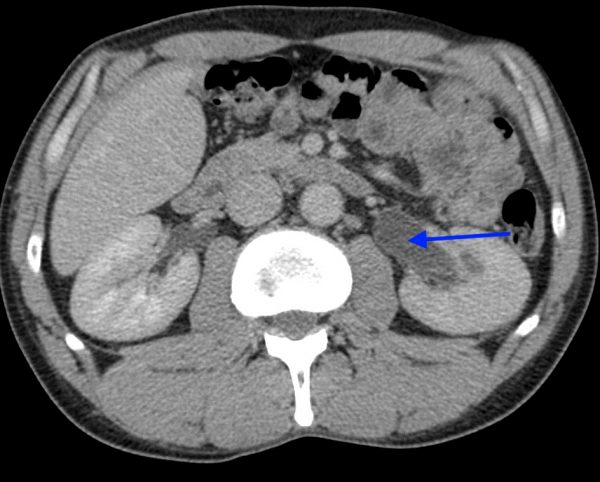
- Рентгеноконтрастное исследование уретры. Такая процедура называется урографией и проводится в сочетании с изучением мочевого пузыря. Пациент выпивает контрастное вещество, после чего под рентгеновским аппаратом врачи делают серию снимков, которая помогает обнаружить дефекты прохождения контраста. Они будут свидетельствовать о наличии в этом месте спайки или стриктуры.
- Компьютерная или магнитно-резонансная томография проводятся только в спорных случаях. Эти методики позволяют увидеть человеческое тело в разрезе по самым разным плоскостям, что поможет дифференцировать уретрит и спайки со злокачественными процессами мочевого канала.
Как правильно лечить заболевание
Лечение уретрита основано на комбинировании сразу нескольких основных аспектов. К ним относятся: раннее назначение антибактериальной, противовирусной, противогрибковой терапии, использование противовоспалительных препаратов и диуретиков. С целью укрепления общего состояния здоровья больным часто назначают физиолечение и иммуностимуляторы. Оперативное вмешательство показано только при тех состояниях, где консервативная терапия становится бессильной (при необратимости процесса и выраженных нарушениях функций почек).
Медикаментозная терапия воспаления уретры
Медикаментозное лечение воспаления уретры делится на две группы:
- средства местного действия (к ним относятся мази, гели, суспензии, втирки),
- общие препараты (таблетки, уколы).
Местная терапия назначается для того, чтобы убрать воспаление в самый острый период, снизить симптоматические проявления и боль. Общее лечение помогает устранить возбудителя заболевания и полностью избавиться от негативных последствий.
Противовирусные и диуретические препараты не имеют местных аналогов, в отличие от других групп лекарственных средств.
Таблица: медикаментозные препараты для лечения уретрита
| Название группы лекарственных средств | Местные лекарственные средства | Общие лекарственные средства | Основные эффекты от применения |
| Антибиотики |
|
| прерывают жизненный цикл бактерий, нарушая их способность к дальнейшему размножению и выделению токсинов |
| Противогрибковые средства |
|
| нарушают процессы репликации (самовосстановления) грибков в клетках |
| Противовирусные средства | не применяются |
| уменьшают количество вирусов и снижают вирусную нагрузку |
| Противовоспалительные препараты | Свечи:
|
| снижают интенсивность воспалительных процессов в тканях |
| Диуретики | не применяются |
| стимулируют отток мочи, ускоряя выведение возбудителя инфекции |
Медикаментозные средства: фотогалерея
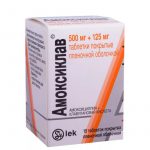
Амоксиклав — антибиотик для лечения инфекций различной этиологии
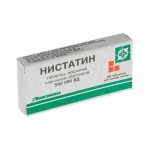
Нистатин — противогрибковый антибиотик
Ацикловир снимает вирусную нагрузку
Фуросемид стимулирует отток мочи
Диклофенак оказывает противовоспалительное, анальгезирующее действие
Народные методики, применяемые для лечения уретрита
Народные способы терапии уретрита широко используются в качестве вспомогательных методов. Многие люди предпочитают лечиться дома самостоятельно и не посещать врача: этого не стоит делать, так как природные средства воздействуют далеко не на все виды опасных возбудителей. Народная медицина пользуется большим спросом из-за дешевизны средств и простоты приготовления различных отваров, настоек и кашиц. Как известно, природные компоненты практически не вызывают побочных эффектов и идеально подходят как взрослым людям, так и беременным, и детям.
Наиболее часто для терапии воспаления уретры используются следующие рецепты:
- Двести грамм ягод свежей клюквы измельчить в блендере. Добавить в полученную смесь литр кипятка и дольку лимона, остудить в течение нескольких часов. Пить жидкость необходимо по два стакана перед каждым приёмом пищи. Клюква обладает уникальным обеззараживающим и противомикробным действием, что помогает быстро унять боль. Курс лечения длится не менее месяца.
- Двадцать грамм листьев чёрной смородины поместить в пятьсот миллилитров кипятка. Варить в течение получаса, после остывания пить по одному стакану утром натощак. Чёрная смородина хорошо стимулирует мочеиспускание и снимает спазмы. Лечиться нужно до недели.
- Одну чайную ложку измельчённой петрушки растворить в стакане кипятка. После того как смесь остынет, выпить её перед сном. Петрушка также обладает бактерицидным и противовоспалительным действием. Лечение необходимо продолжать не менее полутора месяцев.
Фотогалерея: народные средства от воспаления уретры
Клюква хорошо помогает от различных болезней мочевыводящей системы
Листья смородины нужно собирать в августе
Петрушка — не только приятная приправа, но и хорошее лекарство
Видео: применение народной медицины при уретрите
Использование методов физиотерапии в лечении воспаления уретры
Физиотерапия — методика, основанная на применении факторов природной среды и физических явлений для поддержания здоровья человека. При грамотном её использовании можно уменьшить интенсивность воспалительных процессов в организме и стимулировать его собственные резервы на защиту от вредных возбудителей.
Помните, что любую физиотерапевтическую процедуру должен назначать врач-уролог только при учёте хронических заболеваний других органов, наличия кормления грудью или беременности.
Таблица: применение физиотерапии для лечения уретрита
| Название метода | Основные эффекты от применения | Механизм действия |
| Магнитная терапия |
| магнитные поля разных степеней интенсивности стимулируют активность клеток эпителия |
| Ультравысокочастотная терапия |
| токи различной частоты воздействуют на мягкие ткани организма |
| Лазерная терапия | снимает воспаление, боль и рези в уретре | использование лазерного излучения с целью стимуляции определённой области тела |
| Электрофорез | способствует более быстрому всасыванию препаратов, необходимых для лечения недуга | введение в организм точечными порциями лекарственного средства, которое сразу доставляется в область поражения |
Когда показано хирургическое устранение патологии
Хирургическое лечение уретрита — сложный и комплексный процесс. В первую очередь стоит помнить, что с помощью оперативного вмешательства устраняют только последствия патологии — рубцы, спайки, стриктуры, деформации мочеиспускательного канала, восстанавливая его проходимость. К лечению спаек можно переходить только тогда, когда основная фаза течения воспалительного процесса уже ликвидирована. Другим показанием, при котором без операции не обойтись, является свищ — это патологически образованное отверстие в стенке уретры, через которое происходит её сообщение с окружающими тканями. В результате этого у пациента может развиться тяжёлая степень токсемии, перитонит и инфекционно-септический шок.
Самыми популярными методиками, применяемыми для восстановления проходимости мочевых путей, являются уретротомия, бужирование и пластика изменённых частей мочеиспускательного канала. Уретротомия представляет собой процесс рассечения и удаления рубцовых спаек, которые деформируют тонкий мочевой канал, нарушая нормальное прохождение мочи. Бужирование — механическое расширение суженой уретры, применяемое для избежания повторных рубцовых изменений. Пластика позволяет восстановить внешний вид наружных половых органов и привести их в надлежащее состояние.
Послеоперационный период при отсутствии осложнений протекает достаточно спокойно. Пациент должен принимать антибактериальные препараты, соблюдать диету и постельный режим, а также не испытывать лишних стрессов. В первые несколько дней мочеиспускание осуществляется через специальную стому или катетер, которые устанавливаются на поверхность тела пациента и подшиваются к коже несколькими швами. Это довольно неприятный период, который необходимо пережить: восстановление целостности мочеиспускательного канала возможно только при таких условиях. Рекомендовано также промывание установленных систем раствором антисептика, чтобы избежать повторного развития воспалительного процесса в уретре.
Прогнозы лечения заболевания и осложнения уретрита
При своевременном и грамотном лечении с помощью антибактериальной, противовирусной и противогрибковой терапии уретрит проходит практически бесследно в течение одной недели. Заболевание вызывает временную нетрудоспособность на срок до одного месяца: пациенту необходимо будет открыть больничный лист. Если же недуг протекает с выраженными осложнениями, сроки лечения и выписки могут значительно затянуться. Уретрит вызывает стойкую потерю трудоспособности только при наличии вторичных заболеваний, ведущих к почечной недостаточности. При хроническом воспалении уретры любой этиологии пациент призывного возраста освобождается от службы в армии на продолжительный период времени.
Уретрит никак не сказывается на способности человека к заведению потомства. Воспаление уретры не способно вызвать бесплодие, но при уже имеющейся беременности может спровоцировать развитие внутриутробной инфекции у плода.
К основным осложнениям, которые может вызвать уретрит, относятся следующие патологии:
- цистит,
- кольпит,
- сальпингит,
- тромбоз вен малого таза,
- тромбофлебит,
- абсцессы и флегмоны малого таза и забрюшинного пространства,
- гломерулонефрит,
- сальпингоовофорит,
- воспаление слизистой оболочки матки,
- цервицит,
- уремическая интоксикация,
- бактериальный вагиноз,
- вульвиты и вагиниты,
- пиелонефрит,
- заражение крови и сепсис,
- выраженные нарушения мочеиспускания,
- стриктуры, рубцовые сужения уретры,
- острые и хронические нарушения оттока мочи (анурия, олигурия),
- пиелит,
- простатит,
- воспаление семенных пузырьков,
- воспалительные процессы в придатке яичка.
Как проводить профилактику воспаления уретры
Воспаление уретры — достаточно серьёзный процесс, который можно предотвратить при соблюдении всех необходимых правил. Не забывайте, что поддержание здорового состояния всего организма, укрепление иммунитета и своевременное лечение других хронических недугов поможет вам избежать развития уретрита. При патологических процессах в области мочеполовой системы рекомендовано скорейшее обращение к специалисту.
Как изменить образ жизни, чтобы избежать развития недуга:
- Питаться правильно и рационально. Организм должен получать всё необходимое количество жиров, белков и углеводов в соотношении 1:1:4. Пища также должна быть полезной и разнообразной: необходимо исключить из рациона жареную, солёную, жирную, копчёную и сладкую продукцию. Газированные напитки, алкоголь, соки из пакета и энергетики должны остаться в прошлом: они замедляют обмен веществ, что плохо сказывается на состоянии иммунной системы и всего организма в целом. Старайтесь употреблять больше овощей и фруктов: они содержат необходимые витамины и минералы, которые помогают восстановить клетки после инвазии в них возбудителя.

- Регулярно принимать гигиенический душ, менять постельное и нательное бельё. В кожных складках и одёжной ткани живёт большое количество различных микроорганизмов, которые при высокой температуре начинают размножаться. При использовании средств для интимной гигиены и ежедневном приёме гигиенического душа их количество значительно уменьшится: это благоприятно отразиться на состоянии организма. Помните, что смена нательного белья производится каждое утро, а постельные принадлежности следует менять не реже одного раза в неделю.
- Использовать средства индивидуальной защиты при половом контакте. Незащищённый половой акт — один из наиболее вероятных способов заражения не только уретритом, но и другими неприятными и крайне опасными заболеваниями. Именно поэтому при контакте с малознакомым партнёром врачи настоятельно рекомендуют использовать барьерный метод контрацепции — презерватив.
- Отказаться от вредных привычек. Алкоголь, курение и наркотики не только разрушают иммунитет, но и тормозят деятельность обменных процессов, замедляя выздоровление.
- Регулярно заниматься физическими нагрузками. Спорт не только укрепляет и тонизирует мышцы организма, но и помогает стимулировать клетки иммунной системы на борьбу с возбудителями воспалительных процессов. Регулярные пробежки, домашние упражнения, тренировки в зале, посещения бассейна или конькобежный спорт станут неотъемлемыми помощниками в борьбе с ежедневными стрессами и нагрузками, позволяя сделать организм менее восприимчивым к действию инфекций извне.

- Поддерживать оптимальный температурный режим в помещении и носить верхнюю одежду, соответствующую погодным условиям. Переохлаждение — один из факторов, провоцирующих развитие воспаления уретры. Если пациент длительное время работает на свежем воздухе, необходимо порекомендовать ему использовать специальную непродуваемую одежду и остерегаться сквозняков. При высокой температуре тело также ощущает дискомфорт, а пот создаёт отличную питательную среду для размножения бактерий в кожных складках.
- Проходить все этапы ежегодных медицинских осмотров. Каждый пациент в течение года должен сдавать анализы мочи и крови, проходить флюорографию и ЭКГ. Эти простые исследования позволят заподозрить развитие в организме патологических процессов ещё задолго до их манифестации, а также начать лечение. Если же в анализах обнаруживаются некоторые спорные моменты, больного просят прийти на повторный приём, а в случае необходимости отправляют в стационар.
- Лечить хронические заболевания. Многие болезни, для которых характерно наличие воспалительного или гнойного процесса (кариес, пульпит, пиелонефрит, стоматит, глоссит, карбункул, фурункул, флегмона и абсцесс) могут стать источником первичного распространения микроорганизмов. Для предотвращения подобных ситуаций необходимо произвести санацию этих очагов в первую очередь.
Мочеполовая система без патологий — неотъемлемая часть здоровья каждого человека от мала до велика. Если подходить к лечению хронических и острых воспалительных заболеваний без должной ответственности, есть риск заработать большое число осложнений, многие из которых придётся устранять хирургическим путём. Помните, что ежегодное прохождение медицинских осмотров, а также первичное обращение к врачу при появлении незначительных признаков болезни поможет сократить сроки и объёмы проводимой терапии в несколько раз. Строго выполняйте все рекомендации доктора, соблюдайте профилактику, и недуг обойдёт вас стороной.