Существуют консервативные способы лечения гидроцеле, но полностью решить проблему может только оперативное вмешательство. В настоящее время применяется несколько действенных методов устранения водянки яичка. Операция не относится к разряду сложных и способна избавить мужчину от неприятного заболевания без риска для здоровья.
Хирургическое лечение гидроцеле
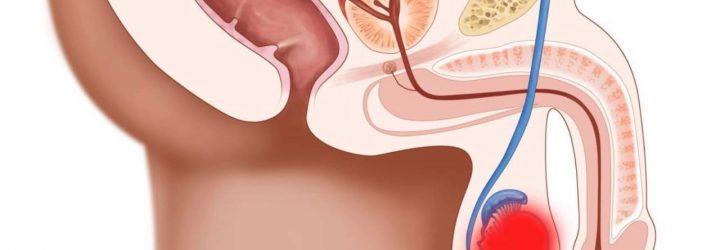
При гидроцеле (водянке яичка) происходит скопление избыточной жидкости между оболочками тестикулы. Характер и объём этой жидкости могут быть различными.
Заболевание может возникать у мальчиков первого года жизни или у взрослых в возрасте от 20 до 40 лет.
Встречается при рождении у примерно 10–15% мальчиков, но проходит без лечения в первые месяцы жизни.
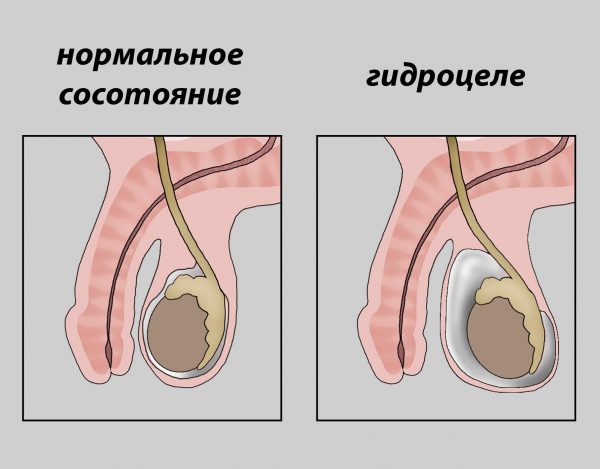
У подростков и мужчин при наличии гидроцеле небольших размеров применяется консервативное лечение:
- медикаментозная терапия,
- пункция, при которой удаляется жидкость из яичка,
- применение суспензория (бандажа для мошонки).
Если консервативное лечение не помогает или даёт временный эффект, назначается хирургическая операция.
Операция по устранению гидроцеле проводится амбулаторно и не требует госпитализации.
Показания к оперативному вмешательству
Осложнения, при которых операция назначается в обязательном порядке:
- выраженный болевой синдром в области яичка,
- снижение половой функции,
- наличие паховой грыжи,
- вторичное гидроцеле, вызванное перекрутом или раком яичка,
- водянка яичка больших размеров.
Болевой синдром в мошонке — тревожный сигнал для мужчины, при котором следует экстренно обратиться к врачу.

При развитии гидроцеле у мальчиков в возрасте до двух лет хирургическое лечение не производится, применяется выжидательная тактика. Часто в таком возрасте признаки патологии исчезают самостоятельно.
Если симптоматика гидроцеле не проходит у ребёнка до двух лет, применяется медикаментозная терапия в течение 3–4 месяцев. При её неэффективности рекомендуется оперативное вмешательство.
У взрослых водянка обычно самостоятельно не исчезает, имеет тенденции к прогрессированию.
Можно ли отказаться от операции
Часто взрослые мужчины или родители маленьких пациентов отказываются от проведения операции, несмотря на рекомендации врача. Но следует помнить, что в запущенном состоянии гидроцеле вызывает серьёзные осложнения:
- гематоцеле — накопление крови между оболочками яичка,
- пиоцеле — образование гноя под влагалищной оболочкой, происходит покраснение и воспаление мошонки, появляются симптомы интоксикации организма (высокая температура, тошнота, рвота), болезнь может распространиться на здоровые органы,
- разрыв гидроцеле, если между оболочками яичка скопился большой объём жидкости,
- возникновение камней в скопившейся жидкости.
Своевременное хирургическое лечение сохранит пациенту здоровье и предотвратит развитие осложнений.
Виды хирургического вмешательства
Операция на гидроцеле производится двумя основными способами:
- при помощи разреза (классические хирургические операции),
- при помощи проколов (малоинвазивные вмешательства).
Выбор метода операции осуществляется после полного медицинского обследования и зависит от факторов:
- общего физического состояния пациента,
- объёма скопившейся жидкости между оболочками яичка,
- возраста больного,
- наличия или отсутствия противопоказаний.
Особенности анестезии
При проведении операции у детей применяется общая анестезия, которая влияет на работу центральной нервной системы и выключает сознание ребёнка на определённый промежуток времени. Общий наркоз бывает двух видов:
- ингаляционным, при котором из специальной маски в дыхательные пути поступает смесь газов, через 30–40 секунд после начала выполнения наркоза пациент засыпает,
- парентеральным, когда лекарственное средство вводится через катетер, установленный в вену.
Уколы у детей обычно вызывают панику. Чтобы не допустить стрессовой ситуации для ребёнка, часто используют комбинированный вариант анестезии:
- Сначала применяют кратковременный ингаляционный наркоз.
- Когда малыш засыпает, подключают внутривенную анестезию, которая делает обезболивание более эффективным.
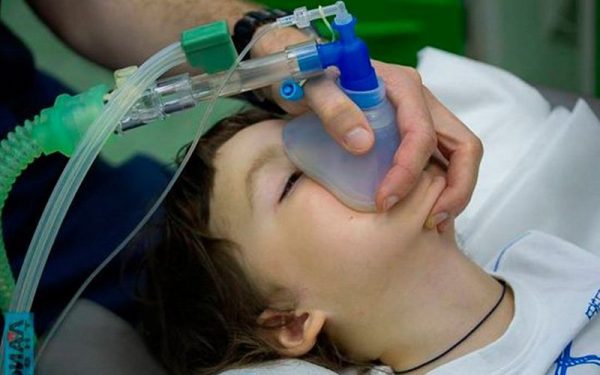
На протяжении всего периода хирургического вмешательства производится мониторинг сердцебиения и артериального давления ребёнка.
При оперировании взрослых пациентов используется местная анестезия:
- В область, где будет производиться разрез тканей, подкожно вводится обезболивающее вещество.
- При помощи уколов анестетика обезболивается толща семенного канатика, боковая, передняя и задняя поверхность мошонки.
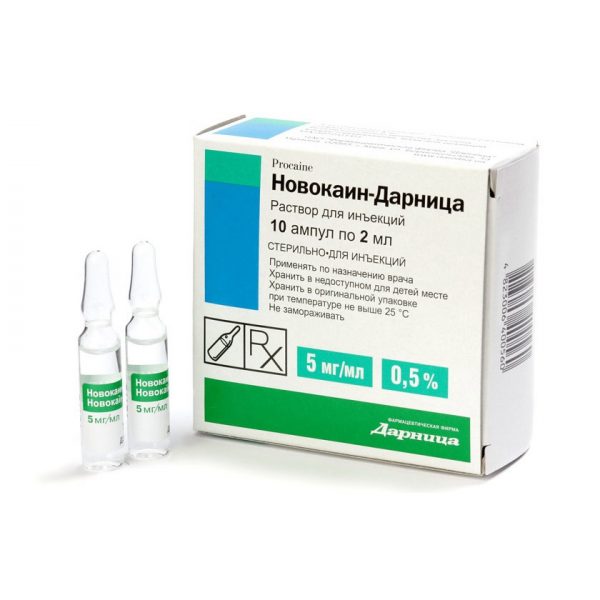
Наиболее часто для местной анестезии используют раствор Новокаина.
Общие противопоказания
Хирургическое вмешательство не производится, если у пациента выявлены проблемы со здоровьем:
- острые воспалительные процессы,
- обострившиеся хронические заболевания,
- плохая свёртываемость крови.
Если во время операции будет применяться общий наркоз, учитываются следующие отклонения от нормы:
- нарушение работы сердечно-сосудистой системы,
- болезни лёгких,
- неврологические заболевания.
Подготовительный этап
Исход операции во многом зависит от правильной подготовки пациента. Для уточнения диагноза и выявления возможных патологий больной проходит тщательное медицинское обследование.
Исследования, которые выполняются перед оперативным вмешательством, включают в себя:
- общий анализ крови,
- биохимическое исследование крови,
- общий анализ мочи,
- электрокардиограмму,
- рентгеновское исследование грудной клетки,
- пальпаторное исследование яичек — при помощи пальпации врач может определить вид гидроцеле, фазу развития заболевания,
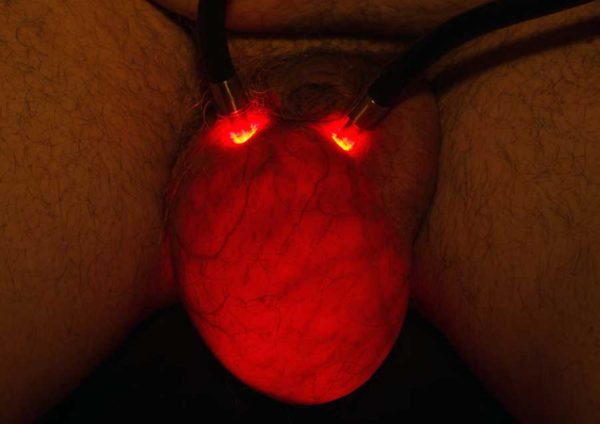
- диафаноскопию — визуальное исследование мошонки при помощи специального фонарика, проводит врач-уролог,
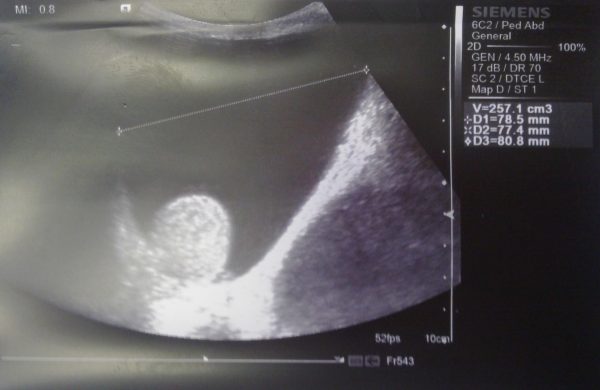
- ультразвуковое исследование мошонки, при помощи которого определяют объём жидкости в яичке, производится осмотр придатков,
- магнитно-резонансную томографию наружных половых органов (проводят при подозрении на аномалии их строения).
Требования к взрослому пациенту перед операцией при использовании местной анестезии:
- сбрить волосы в области паха,
- на протяжении 24 часов до операции не принимать алкоголь,
- за 4 часа до операции прекратить приём любой жидкости и еды,
- перед началом процедуры опорожнить мочевой пузырь.
Подготовка маленьких детей к операции с применением общего наркоза осуществляется следующим образом:
- При нахождении ребёнка на грудном вскармливании последний приём пищи производится не позднее чем за 6 часов до операции. Для детей, находящихся на искусственном вскармливании, временной интервал увеличивается до восьми часов.
- За 4 часа до начала операции прекращается потребление ребёнком любой жидкости.
Традиционные хирургические операции
Существует несколько методик выполнения операций по устранению гидроцеле.
Методика Росса
Методика Росса используется при врождённой сообщающейся водянке яичка у детей.
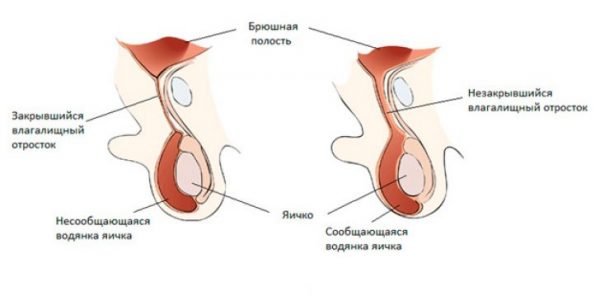
Во время внутриутробного развития яичко формируется в забрюшинной области. По влагалищному отростку происходит его перемещение из брюшной полости в мошонку. При нормальном развитии половой системы к моменту рождения ребёнка влагалищный отросток полностью закрывается. При нарушении процесса закрытия возникает сообщающаяся водянка яичка.
Единственным противопоказанием для проведения операции по Россу является плохая свёртываемость крови.
Основные задачи операции:
- ликвидировать проток между брюшной полостью и яичком,
- создать оптимальные условия для оттока жидкости из мошонки.
Процесс хирургического вмешательства состоит из следующих этапов:
- Разрезается кожный покров в паховой области.
- Производится поэтапное рассечение тканей мошонки.
- Хирург выделяет семенной канатик и далее вместе с яичком выводит его из раны наружу.
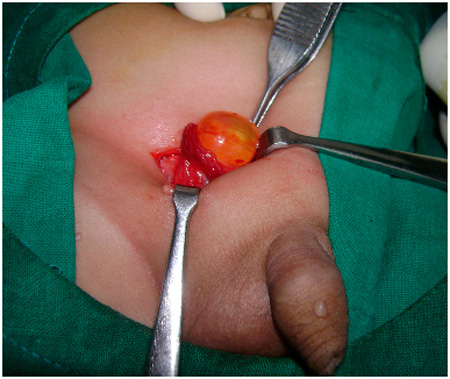
- Выделяется влагалищный отросток. Производится его перевязка в двух местах. Часть отростка, находящаяся между местами перевязки, иссекается.
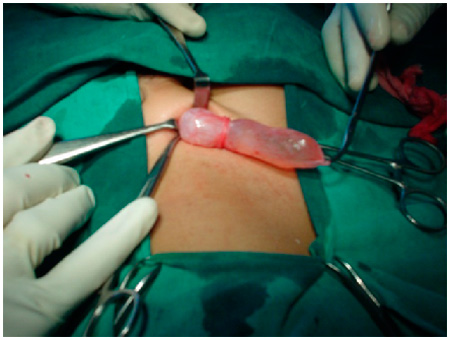
- В оболочке яичка делается отверстие, через которое будет вытекать жидкость.
- Яичко и семенной канатик возвращаются в мошонку.
- На месте разреза выполняется шов.
- Рана закрывается стерильной повязкой.
Хирургическая операция по методике Росса длится 30–40 минут. После оперативного вмешательства ребёнок находится в стационаре 10–12 часов. Дальнейшая реабилитация проходит дома под наблюдением участкового педиатра.
Операция по Винкельману
Наиболее распространённый способ устранения гидроцеле — операция Винкельмана. Применяется у взрослых и детей при небольшой водянке яичка без сопутствующих осложнений.
Противопоказания для проведения хирургического вмешательства:
- большой объём жидкости, скопившейся между оболочками яичка,
- наличие паховой или пупочной грыжи,
- перекрут семенного канатика.
Ход операции:
- Разрезается кожный покров передней поверхности поражённой части мошонки. Длина разреза может варьироваться от 3 до 8 сантиметров.
- Не выходя за пределы кожного разреза, рассекается влагалищная оболочка яичка.
- При помощи шприца прокалывается водяночный мешок и удаляется жидкость.
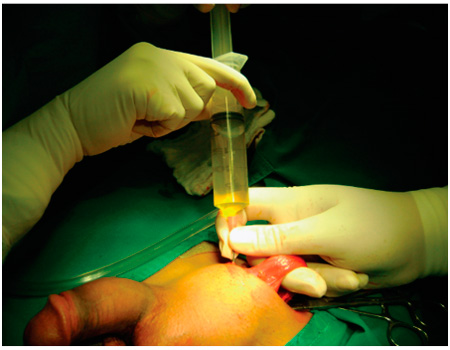
- Яичко извлекается из мошонки. Рассечённая оболочка выворачивается. Яичко исследуется визуально и пальпаторно. При нахождении серьёзных патологий оно может быть удалено. Такой возможный исход операции всегда обсуждается с пациентом на предварительной консультации.
- Края оболочки заводятся за яичко и семенной канатик, соединяются при помощи узловых швов.
- Яичко помещается в мошонку. Рана зашивается.
- На мошонку накладывается давящая повязка, которая поддерживает яички в приподнятом положении.
Операция по Винкельману относится к разряду травматичных и может сопровождаться осложнениями:
- нарушением оттока лимфы,
- развитием воспаления яичка (орхита),
- образованием гематом в прооперированной области,
- разрывом кровеносных сосудов.
Преимущество метода — полное отсутствие рецидивов заболевания. Применяемый способ сшивания оболочек яичка исключает дальнейшее накопление жидкости.
Хирургическое вмешательство способом Бергмана
Методика Бергмана применяется у детей и взрослых при водянке яичка значительных размеров.
Ход операции:
- Доступ к яичку осуществляется через разрез мошонки.
- Яичко достаётся из мошонки. Для удаления жидкости используется шприц.
- Влагалищная оболочка рассекается и частично удаляется.
- Края влагалищной оболочки сшиваются.
- Яичко возвращается на место. На место разреза накладывается шов.
- Рана закрывается стерильной повязкой.
Операция Бергмана — эффективный способ лечения водянки. При большой величине отёка или осложнениях только этот метод гарантирует результат.
Устранение гидроцеле с применением техники Лорда
Технику Лорда используют при оперировании гидроцеле небольших размеров.
Преимущества применяемой методики:
- низкая травматичность операции (техника Лорда практически исключает риск повреждения кровеносных и лимфатических сосудов),
- возможность применения метода у пациентов с плохой свёртываемостью крови.
Недостатки способа Лорда:
- не используется при гидроцеле больших размеров,
- высокая стоимость операции.
Во время проведения операции по методике Лорда яичко не выводится в рану, что предотвращает нарушение кровообращения в мошонке.
Техника выполнения хирургического вмешательства:
- Выполняется местная анестезия.
- Разрезается кожный покров мошонки. Длина разреза составляет 4–5 сантиметров. В пределах кожного разреза послойно рассекаются ткани до влагалищной оболочки.
- Влагалищная оболочка прокалывается, жидкость удаляется.
- Производится разрез влагалищной оболочки. На оболочку накладывается восемь гофрирующих швов.
- Кожный покров мошонки ушивается.
- На рану накладывается антисептическая повязка.
Таблица: вероятность развития осложнений после применения различных методик устранения гидроцеле
| Возможные осложнения после операции | Операция по Винкельману | Методика Бергмана | Способ Лорда |
| Отёк мошонки | 48,4% | 42,3% | 11,9% |
| Образование гематомы мошонки | 7,8% | 11,5% | 0% |
| Нагноение раны | 3,1% | 7,6% | 0% |
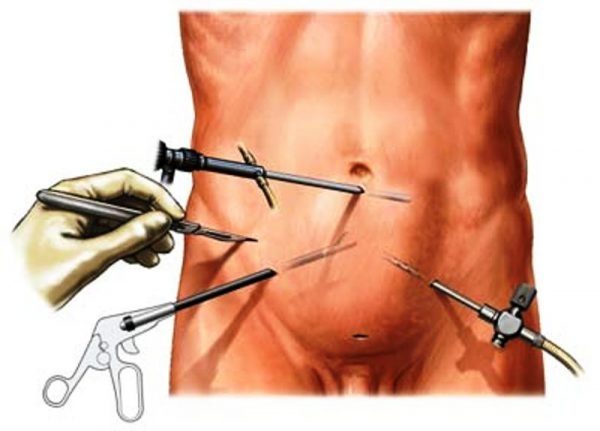
Малоинвазивные операции
Хирургическая операция — «золотой стандарт» лечения гидроцеле. Однако современная медицина постоянно развивается, появляются новые способы вмешательства, применение которых снижает вероятность развития побочных эффектов.
Эндоскопическая склеротерапия
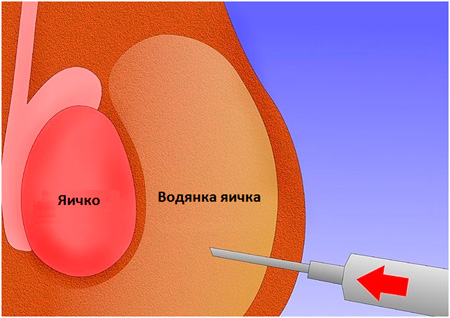
Склеротерапия — атравматичный метод лечения гидроцеле. Суть его заключается в введении в полость гидроцеле особых веществ — склерозантов — которые вызывают изменения, проще говоря, сморщивание расширенной оболочки яичка.
В качестве склерозанта используются вещества:
- Тетрациклин. Преимущество — невысокая стоимость. Недостатки — частые рецидивы водянки яичка, высокий риск осложнений. В настоящее время используется редко.
- Раствор полидоканола. Успех лечения этим склерозантом превышает 95%.
- Фибриновый клей. Считается самым безопасным склерозантом, но редко применяется из-за высокой стоимости.
- ОКВ-432. Редко вызывает рецидивы заболевания, но может стать причиной воспалительных процессов и лихорадки.
Преимущества склеротерапии:
- короткий реабилитационный период,
- отличный косметический эффект,
- редкие рецидивы (2–3%),
- невысокая стоимость процедуры.
Несмотря на достоинства склеротерапии, метод имеет и значительные недостатки:
- Отрицательно влияет на репродуктивную функцию. В связи с этим не применяется у детей и подростков, а также у мужчин, которые планируют иметь потомство.
- Не применяется для устранения гидроцеле больших размеров.
- Нельзя использовать для лечения сообщающегося гидроцеле, при котором склерозирующее вещество может проникнуть в брюшную полость.
- После процедуры могут развиваться осложнения (выраженный болевой синдром, повышение температуры тела).
Техника выполнения склеротерапии:
- Кожный покров мошонки обезболивается при помощи местной анестезии.
- Шпицем прокалывается кожа мошонки, игла вводится в полость гидроцеле.
- Удаляется скопившаяся жидкость.
- В область гидроцеле вводится специальный раствор (склерозант), под воздействием которого оболочки яичка воспаляются. Далее они сморщиваются и рубцуются, полость гидроцеле исчезает.
Через час после окончания процедуры пациент покидает стационар.
Количество используемого склерозанта зависит от размеров гидроцеле: чем значительнее объём водянки яичка, тем больше вводят вещества.
Лапароскопия при гидроцеле
Лапароскопическая операция применяется:
- при двустороннем гидроцеле,
- при одностороннем гидроцеле с осложнениями (наличием пупочной или паховой грыжи, перекруте семенного канатика).
Доступ к области водянки яичка осуществляется через несколько проколов в брюшной стенке. Процесс операции отслеживается при помощи видеооборудования.
При лапароскопии у взрослых применяется местная анестезия. Детей оперируют под общим наркозом.
Этапы оперативного вмешательства:
- Через пупочное кольцо вводится лапароскоп.
- В передней брюшной стенке производится несколько проколов, куда устанавливаются троакары. Через них вводятся необходимые лапароскопические инструменты.

- Осуществляется прокол влагалищной оболочки, жидкость из области гидроцеле удаляется.
- Вокруг влагалищного отростка накладываются швы.
- Убираются лапароскопические инструменты.
- На места проколов накладывается антисептическая повязка.
Достоинства лапароскопического вмешательства:
- отличный косметический эффект,
- отсутствие болевого синдрома после операции,
- короткий период восстановления.
Недостаток метода — высокая стоимость операции.
Восстановительный период после операции
Основные правила успешной реабилитации:
- Первые два дня после операции соблюдается постельный режим. Не стоит лежать на животе, это может привести к травмированию раны.
- На протяжении месяца запрещается поднимать тяжести, активно заниматься спортом, посещать сауну и бассейн.
- Интимная жизнь возобновляется через две недели после операции.
- Послеоперационное медицинское обследование проводится согласно графику, установленному врачом.
При уходе за раной учитываются следующие моменты:
- на протяжении двух дней рану нельзя мочить,
- стерильную повязку следует менять по мере её загрязнения,
- место разреза нужно обрабатывать антисептическими средствами (бетадин, фурацилин),
- через 5 дней после операции стерильную повязку убрать и оставить рану открытой.
Тревожные признаки, при которых нужно срочно обратиться к лечащему врачу:
- высокая температура тела,
- сильные боли в области мошонки,
- выраженная отёчность яичка,
- воспаление послеоперационной раны.
Полное восстановление организма происходит через 3–4 недели после операции.
Отзывы
Я уже не раз писала, что мы оперировались по поводу водянки. Расскажу как было у нас. Операция была назначена на 9 утра, в больнице появились достаточно рано. До операции нельзя ничего пить и есть. Из-за каких-то проблем операция задержалась на достаточное время. И все это время мы развлекали ребенка как могли. Дите хотело пить и это, наверное, самое сложное. Тяжело ему в этом отказать. Пока ждали своей очереди, находились в послеоперационной палате. Насмотрелась там ужасов. Когда дошла очередь и до нас, медсестра сделала укол и малыша увезли на каталке в операционную. Операция длилась минут 30, но нам заодно и наш фимоз подправляли. От наркоза отошли без каких-либо проблем. В палате провели часа 2 и уехали домой. Дома Егор чуть ли не скакал ))) На 7–10 день сняли швы. Не переживайте, все у Вас будет хорошо!
пупoша
https://eva.ru/forum/topic/messages/2251975.htm?print=true
У нас была сообщающаяся водянка правого яичка. С 3 лет наблюдались в больнице Марии Магдалины у Крицука Владимира Георгиевича. Очень не хотела оперироваться, тянули до 5 лет в надежде, что пройдет. Она уменьшилась, но не прошла. Потом еще проконсультировались в Педиатрической академии у Соснина, сказали, что операции не избежать.
Порядок такой. Первый день — поступили, переговорили с анестезиологом, осмотр зав.отделением. Второй день — операция в районе 11 утра, сказали ничего не есть и не пить с утра. В палате делают успокоительный укол (но это нам, может кому и не делают). Потом нужно раздеть ребенка догола. Увозят его на каталке, завернутого в одеяло. Наркоз в операционной масочный («Второкан»), ощущения удушья у ребенка нет, он просто засыпает (у своего все выспросила). Вся операция длилась 25 минут, я засекала. Потом привозят также завернутого в одеяло. Проснулся через 40 минут. Сразу порывался встать. Естественная реакция на наркоз — поднялась температура до 37,5. Где-то через 2 часа — спала. К вечеру уже носился по палате с мальчишками. Еле сдерживала. Больно при ходьбе сильно не было, только походка у всех типа «моряк вразвалочку сошел на берег», или как их звали медсестры «кавалеристы». Видимо, берегут чисто инстинктивно. Третий день — если нет сильно отека, отпускают домой. Потом, по-моему, на седьмой день визит к врачу на осмотр. Мочить ранку нельзя до этого самого осмотра. Потом от физ-ры, велика на 1 месяц отвод. Операция была полостная, в этой больнице считают, что это лучше чем лапароскопия. Шов очень маленький, так как внутренний и косметический. Снимать швы не требуется. После операции прошло 3 недели, шов почти зажил, уже ходим в сад. Постаралась написать подробно, потому что сама страшно боялась, теперь мой опыт кому-то поможет.
ankamed
http://2006–2009.littleone.ru/archive/index.php/t-99529.html
Лечить гидроцеле хирургическим путём или отказаться от операции — решить может только сам пациент. Но сомнения в этой ситуации лишены смысла: операция проста в исполнении, практикуется давно и выполняется на высоком уровне. При отказе от хирургической помощи пациент подвергает своё здоровье опасности и осознанно снижает качество дальнейшей жизни.

