Радикулопатия – это группа симптомов, включающая боли (в том числе «прострелы в спине»), дискомфорт и ограничение подвижности позвоночника. Радикулопатия может быть вызвана патологиями позвоночного столба, отдельных позвонков или межпозвонковых дисков.
Лечить радикулопатию совершенно бессмысленно, так как это всего-навсего комплекс симптомов. Но бывают и исключения, тогда речь идет об идиопатической радикулопатии, причины которой обнаружить не удается (тогда пациенту назначают миорелаксанты и болеутоляющие средства).
1 Что такое дискогенная радикулопатия?
При наличии частых болей или прострелов в спине, при нарушении подвижности позвоночника и наличии спазма мышц спины первым делом думают об остеохондрозе. Но нередко за такими симптомами скрывается дискогенная радикулопатия.
Это очень распространенное патологическое состояние, являющееся по сути синдромом. В народе дискогенную радикулопатию обычно называют просто радикулитом. И если остеохондроз болезнь молодых, то радикулит обычно поражает людей, старше 45 лет.
Заболевание бок о бок идет с возрастными дегенеративными и дистрофическими изменениями в организме человека. Молодых оно поражает исключительно редко, и чем старше возраст человека, тем выше риски развития радикулита и тем тяжелее он будет протекать.
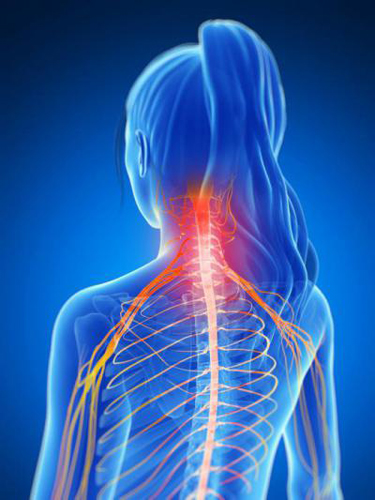
Основная локализация болей при радикулопатии (из первичного источника боль может иррадиировать по всей спине)
При радикулопатии наблюдаются выраженные дегенеративные, дистрофические и воспалительные изменения в тканях позвоночника. Фоном развивается воспаление нервных корешков, возможна их компрессия (сдавление).
Помимо перечисленных проблем часто возникают и другие, в частности нарушение амортизирующих и компенсирующих функций позвоночника. При любой физической активности позвонки начинают испытывать гораздо большие нагрузки, чем должно быть.
Это только ухудшает течение болезни и увеличивает скорость прогрессирование деструктивных и дегенеративных изменений в тканях позвоночника. То есть, круг замыкается, и без адекватного лечения разорвать его невозможно (к сожалению, радикулопатия самостоятельно не проходит).
1.1 Причины возникновения
Причины дискогенной радикулопатии – это, как правило, различные заболевания позвоночного столба. В большинстве случаев радикулопатия развивается на фоне дегенеративных и воспалительных патологий позвоночника.
Основные причины:
- Длительная малоподвижность, гиподинамия и общая детренированность организма.
- Гормональные (эндокринные) заболевания.
- Возрастные дегенеративные изменения в опорно-двигательном аппарате.
- Хронические системные воспалительные патологии.
- Выраженные нарушения осанки, сколиоз.
- Травмы или неудачно проведенные операции на позвоночнике.
- Врожденные аномалии и дефекты строения позвоночника.
- Изнурительные физические нагрузки.
Конкретная причина синдрома влияет на его исход. Тяжелее всего прогноз при аутоиммунных и тяжелых воспалительных заболеваниях в виде причины радикулопатии. Соответственно, синдром может протекать благоприятно (временно) и неблагоприятно (всю жизнь).
1.2 Чем это опасно?
Угрозы для жизни дискогенная радикулопатия не представляет. Инвалидность на фоне такой болезни возможна только в исключительно редких случаях (должно совпасть множество факторов или болезнь должна оставаться не леченной годами).
Обычно инвалидность наблюдается у пациентов, которые не лечат радикулопатию 1-2 десятка лет. Инвалидность в таком случае развивается на фоне паралича нижних конечностей из-за выпадения нижнего сегмента поясничного отдела.
Промедление с лечением может привести к устойчивому хроническому болевому синдрому, к появлению хронического радикулита. Даже в дебюте радикулопатия может сильно мешать больному, не давая заниматься профессиональной деятельностью, связанной с физической активностью.
Проблем может быть гораздо больше, если помимо радикулопатии у пациента наблюдается остеохондроз, сколиоз или межпозвонковые грыжи/протрузии. При обострениях радикулопатии больной и вовсе может «выпадать» из привычной жизни на несколько дней, пребывая на постельном режиме.
2 Симптомы при поражении разных отделов позвоночника
Каждому отделу позвоночного столба соответствует своя клиническая картина дискогенной радикулопатии. Тяжелее всего протекают поражения шейного и поясничного отдела позвоночника, что связанно с их физиологическими особенностями.
Определенные заболевания могут давать «мигрирующую» радикулопатию, когда синдром локализуется сначала в одном отделе, а спустя время переходит на другой. Такая форма болезни может сбить с толку множество врачей-диагностов.
Возможно и комбинированное поражение сразу двух отделов (чаще всего шейно-грудного), а иногда даже всех трех отделов одновременно. Столь обширные радикулопатии обычно возникают на фоне тяжелых травм позвоночника (чаще всего в результате ДТП).
2.1 Шейный отдел
Клинические признаки радикулопатии при поражении шеи обычно выражены сильно, учитывая «физиологическую хрупкость» шеи.
Возможные симптомы:
- болезненные ощущения различной интенсивности,
- вынужденное (компенсаторное) положение головы,
- усиление боли при кашле или чихании,
- боли в руках или в груди (могут имитировать стенокардию или даже инфаркт).
Именно из шейного отдела чаще всего происходит «отдача» боли в другие области. Возможно ощущение болезненности в грудной клетке, в верхних конечностях, плечах и даже в пальцах рук. Возможны боли, имитирующие инфаркт или стенокардию.
2.2 Грудной отдел
Наиболее благоприятный отдел для протекания дискогенной радикулопатии. Симптомы при таком поражении обычно протекают умеренно.
Возможные симптомы:
- болезненные ощущения различной интенсивности (обычно слабее, чем в шейном или поясничном отделах),
- скованность в позвоночнике (особенно в утреннее время),
- при попытках делать ротационные/осевые повороты туловища в положении сидя боль существенно усиливается.
Нередко встречается грудопоясничная или, еще чаще, шейно-грудная форма дискогенной радикулопатии. То есть, изолированно грудной отдел позвоночника поражается реже всего (из-за его высокой устойчивости к травмам и воспалительным заболеваниям).
2.3 Лечение поясничной радикулопатии (видео)
2.4 Поясничный отдел
Несколько более «прочный» отдел, нежели шейный, но все равно «хрупкий» по сравнению с грудным отделом. Здесь симптомы очень часто протекают бурно, мучительно для больного.
Возможные симптомы:
- выраженный болевой синдром,
- иррадиация болей в ягодичную область и по задней/внутренней стороне бедра,
- парестезии или чувство онемения в нижних конечностях,
- нарушения походки (только при запущенной стадии болезни).
Длительно текущая дискогенная радикулопатия поясницы может приводить к появлению синдрома раздраженного кишечника, к императивным позывам на дефекацию. В казуистических случаях возможно недержание кала и/или мочи.
3 Диагностика
При диагностике дискогенной радикулопатии упор делается не на симптомы и опрос больного, а на проведение визуализирующих методик диагностики. Большинству больных достаточно пройти рентгенографию для выявления причины радикулопатии.
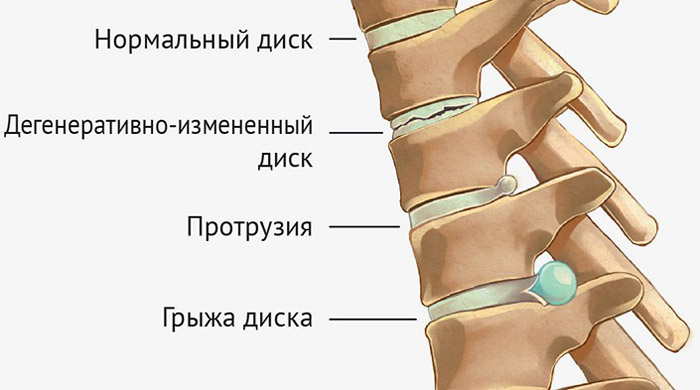
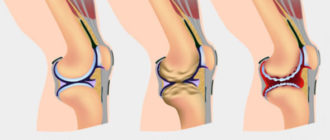
При отсутствии адекватной терапии радикулопатия в итоге может привести к появлению грыж межпозвонковых дисков
Используемые методы диагностики:
- поверхностный осмотр и пальпация позвоночника, сбор анамнеза,
- рентгенография,
- магнитно-резонансная томография,
- компьютерная томография,
- в отдельных случаях проводится люмбальная пункция.
Лабораторные анализы практически никогда не сдаются, кроме тех случаев, когда подозревается аутоиммунное заболевание как причина радикулопатии. В таких случаях дополнительно может назначаться ревмапробы.
4 Лечение дискогенной радикулопатии
Универсального способа лечения дискогенной радикулопатии нет, так как схема лечения зависит от причины (заболевания) вызвавшей радикулопатию. Можно только выделить те способы лечения, что используются примерно в 90% случаев:
- Медикаментозная терапия. Назначаются нестероидные противовоспалительные средства, препараты для улучшения кровообращения, миорелаксанты, иногда противоболевые блокады (с использованием Новокаина и/или Лидокаина).
- Массажные процедуры для снятия мышечного спазма и для улучшения регионарного кровообращения.
- Иглорефлексотерапия для улучшения проходимости нервных импульсов.
- Лечебная физкультура (ЛФК) для усиления мышечного корсета спины и, как следствие, распределения части нагрузки с позвоночника на мышечный корсет.
- В очень редких случаях назначается оперативное вмешательство (обычно для устранения осложнений в виде формирования межпозвонковых грыж).
Оперативное вмешательство требуется сравнительно редко и только при неэффективности консервативных способов лечения. Может применяться даже удаление нервных узлов, чтобы полностью устранить хронический болевой синдром.
5 Прогноз лечения
Своевременное и адекватно проводимое лечение делает прогноз на излечение от дискогенной радикулопатии весьма благоприятным. Полностью устранить образовавшиеся дистрофические и дегенеративные изменения спины невозможно, но можно остановить прогрессию болезни.
Плохой прогноз на излечение наблюдается на запущенной стадии заболевания, при наличии сопутствующих заболеваний (особенно межпозвонковых грыж) и в случае, если пациент преклонного возраста.
Дискогенная радикулопатия очень редко приводит к тяжелым осложнениям, способным сделать пациента инвалидом. Обычно такое бывает при наличии радикулопатии и тяжелых сопутствующих заболеваний на поздних стадиях.