И у взрослых, и у детей мокрота при пневмонии служит индикатором тяжести заболевания, по ее цвету можно определить стадию воспаления, выявить сопутствующие осложнения.
Почему возникает мокрота?
Кашель и мокрота – это сопутствующие пневмонии явления, заболевание может иметь инфекционный, грибковый или смешанный характер. Слизь, как правило, возникает на всех стадиях патологии, сначала она имеет гнойные и кровяные вкрапления, ближе к периоду восстановления становится чистой, постепенно ее количество идет на спад. Когда при пневмонии не отходит мокрота, это может стать свидетельством атипичного воспаления.
Диагностика заболевания требует квалифицированного подхода: врач исследует цвет выделений, назначает комплексные анализы, на основе полученных данных строит схему терапии. Важно помнить, что помимо специфического отхаркивания признаками пневмонии у взрослых служат боли в груди, повышенная температура, лихорадка, у детей часто возникает рвота, пропадает аппетит, кожа обретает синюшный оттенок.
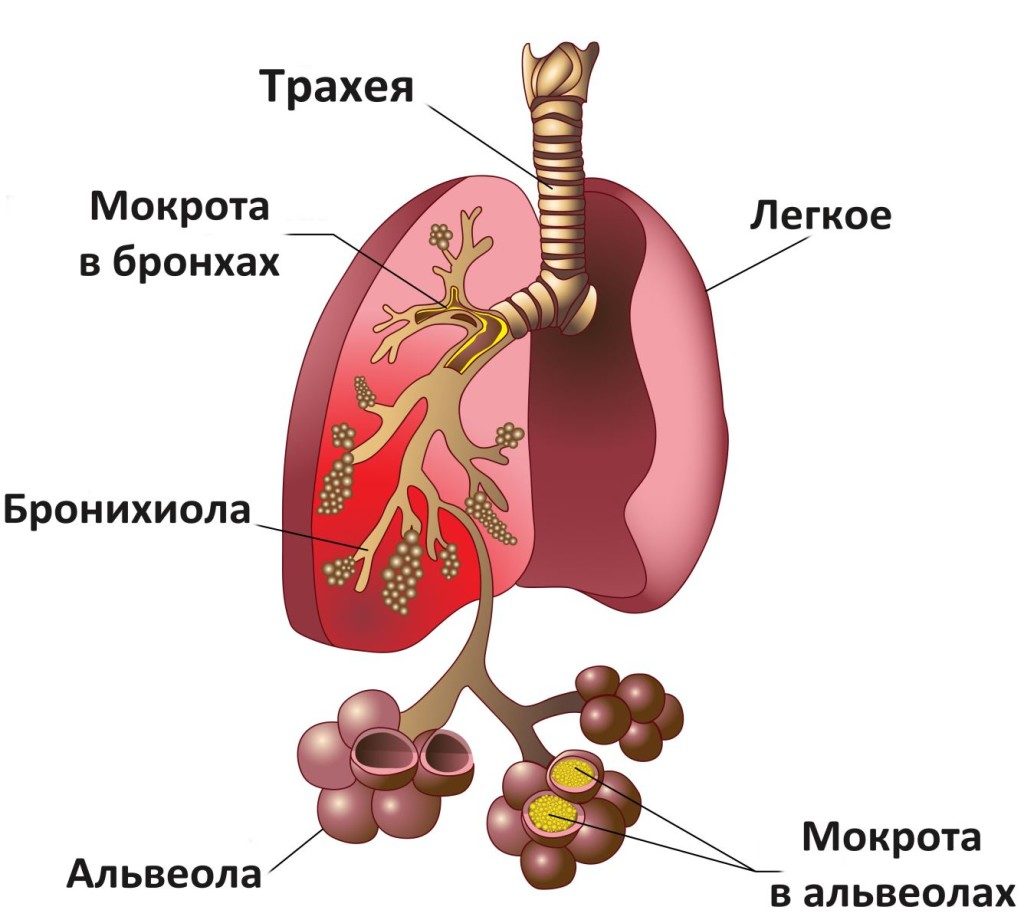
Мокрота представляет собой выделения, поступающие из верхних дыхательных путей, ее цвет, структура, запах и вкус зависят от специфики инфекционного или воспалительного заболевания. При патологии в легких и бронхах накапливается секрет, состоящий из остатков слизистой оболочки, слюны, микроорганизмов, выделений из носа.
Эта жидкость препятствует естественному ритму дыхания, в кровь поступает меньше кислорода, выздоровление затягивается. В большинстве случаев лечение болезней, которым сопутствует кашель с мокротой, в качестве одной из целей имеет разжижение секрета и скорейший его вывод из легких и бронхов.
Изменение цвета и консистенции мокроты указывает на различные стадии развития патологий дыхательных путей.
В частности, не обильные прозрачные выделения характерны для вирусных заболеваний, желтоватые и беловатые – для бактериальных инфекций, поражающих нижние дыхательные пути.
Значение цвета мокроты при пневмонии
Врач, в зависимости от того, какого цвета отходящая мокрота при крупозной пневмонии, может узнать, присутствуют ли фоновые заболевания, усугубляющие положение больного.

Белые или серые выделения, особенно если они обильные, свидетельствуют об инфекционных поражениях, хроническом бронхите, часто они сопутствуют аллергическим реакциям. Такое явление характерно для жителей районов с неблагоприятной экологической обстановкой.
Желтая мокрота свидетельствует об активизации иммунной системы, также она присуща аллергии и хроническим заболеваниям вялотекущей формы. Также это один из признак острого воспаления легких. Густая фактура и насыщенный цвет могут сигнализировать о синусите, а мучительный кашель – об астме.
Зленый цвет выделений характерен для тяжелых легочных патологий, бронхоэктазии, кистозного фиброза, абсцесса. Болезненное отхаркивание зеленой слизи обычно происходит на фоне высокой температуры, отсутствия аппетита, сонливости и слабости. В этой ситуации нужно как можно скорее обратиться к врачу, так как велик риск стремительного развития пневмонии и возникновения осложнений.
Темная или ржавая мокрота при пневмонии указывает на содержание в слизи остаточных компонентов крови. Причинами могут быть хронические легочные воспаления, онкологические процессы, пневмокониоз, туберкулез, хронический бронхит.
Розовые, красные выделения имеют в составе кровь, это тревожный признак, требующий срочной квалифицированной помощи. Слизь такого цвета свидетельствует о серьезных патологиях, игнорирование которых опасно для жизни.
Желтоватые, зеленоватые субстанции, имеющие ярко выраженный неприятный запах, могут быть следствием гнойного бронхита, осложнений после гриппа, абсцесса, тяжелой формы ОРВИ.
Специалисты заостряют внимание на опасность курения в том случае, если беспокоят выделения нехарактерного цвета и структуры. Курение обостряет кашель, вызывает мучительные спазмы, смолы, содержащиеся в никотине, способны усугубить легочное заболевание.
Анализ мокроты при пневмонии
Если при общем ухудшении самочувствия отходящая слизь меняет запах и цвет, пульмонолог назначает анализ мокроты. Исследование выделений осуществляется посредством окрашивания по Граму. В результате выясняется, какие бактерии вызвали рассматриваемое явление – грамотрицательные или грамположительные. Лабораторное изучение слизи занимает не более 2 часов, в результате определяются источники недомогания, характер заболевания. На основе полученных данных врач назначает медикаментозную терапию и озвучивает режим лечения.

Забор мокроты подразумевает подготовку:
- перед сдачей анализа необходимо тщательно почистить зубы. Микрофлора полости рта идеальна для размножения сотен видов бактерий, чтобы результаты анализа были достоверны, важно нивелировать шансы на попадание в мокроту посторонних примесей,
- забор материала осуществляется натощак. Эта мера нужна для того, чтобы не нарушить естественный цвет слизи (пища может ее окрасить),
- накануне следует принять муколитик, обильно запив лекарство водой. Данное условие помогает выделить как можно больше мокроты, необходимой для анализа.
Процесс ее отделения будет легче, если заранее выпить щелоченную жидкость.
Особенности процедуры сбора и исследования мокроты
Пациента просят как можно глубже вздохнуть и с силой откашляться. Если он накануне принял отхаркивающее средство, соблюдал питьевой режим, должна выделиться мокрота в нужном объеме. Лаборант или врач помещают материал в стерильные пластиковые емкости. Слизь исследуют в кратчайшие сроки, так как во время хранения она быстро меняет цвет.
Также практикуется паровая ингаляция с применением соленой воды. Пациенту предлагают подышать над паром в течение 5-7 минут, когда появляются позывы к кашлю, больной отхаркивает слизь в подставленную емкость. Как правило, нужно 2 образца в отдельных контейнерах с плотно закрывающейся крышкой.