Воспаление простаты — одна из наиболее распространённых и общественно значимых патологий, с которыми сталкиваются мужчины. Примерно у 50% пациентов трудоспособного и фертильного возраста (25–50 лет) при обращении к урологу диагностируют простатит. Помимо крайне неприятных местных симптомов острое воспаление приводит к расстройству половой функции, социальной дезадаптации мужчины в результате нарушений психоэмоционального состояния.
Что такое простатит
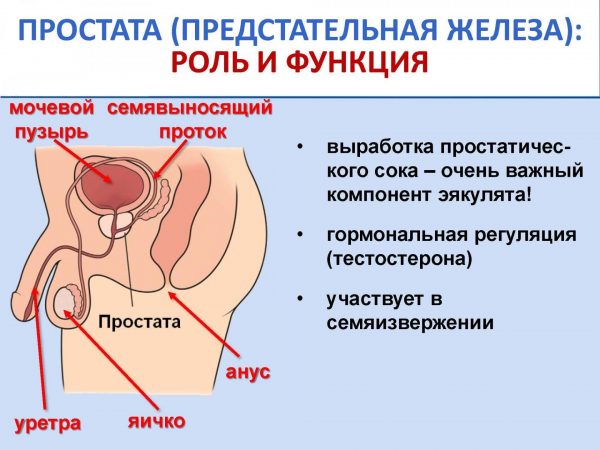
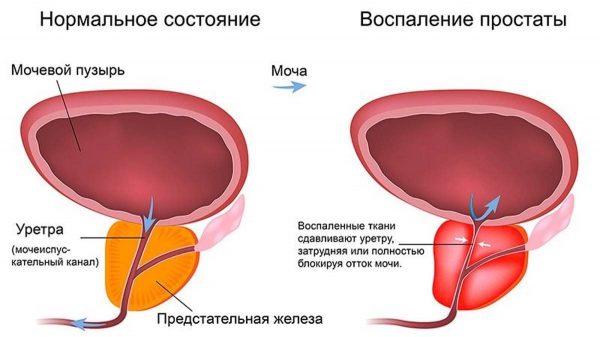
Воспаление предстательной железы называют простатитом. Оно может протекать в острой или хронической форме. Простата представляет собой небольшой железистый орган, расположенный под мочевым пузырём и охватывающий своими долями мочеиспускательный канал. Простата — важная часть мужской половой системы. Орган выполняет множество функций, от полноценности которых во многом зависят репродуктивные способности мужчины.
Острое воспаление тканей железы возникает на фоне внедрения в орган болезнетворных микроорганизмов. Воспалительный отёк простаты способствует сдавлению уретры, нарушению мочевыделения, появлению выраженных болей. В тяжёлых случаях острое воспаление может привести к образованию абсцессов в органе. В такой ситуации требуется оперативное лечение.
Формы острого воспаления простаты
Воспалительный процесс может протекать в трёх формах, которые в своём развитии предваряют друг друга, то есть по сути являются стадиями болезни:
- Первая стадия — катаральная. Заболевание начинается с воспалительных изменений слизистого и подслизистого слоёв выводящих протоков некоторых железистых долек.
- Вторая — фолликулярная стадия. Наступает вследствие застоя слизистого, а затем гнойного экссудата в фолликулах железы. Застой возникает из-за сильной отёчности стенок протоков и в конечном счёте приводит к появлению очагов нагноения в дольках.
- Следующая фаза — паренхиматозная. Развивается при поражении гнойно-воспалительным процессом большого количества долек и обширном вовлечении всех тканей органа. В простате образуется множество мелких гнойников, которые могут сливаться в единый большой очаг и формировать абсцесс простаты. Последний может прорваться в уретру, прямую кишку, полость мочевого пузыря, промежность.
Видео: что представляет собой заболевание
Причины развития патологии
Основная причина острого простатита — это инфекция. Возбудителями чаще всего выступают стафилококки или кишечная палочка. Другие микробы — протей, энтерококки и стрептококки, клебсиелла — как причина острого воспаления встречаются реже. Могут также высеваться возбудители инфекций, передающихся половым путём:
- хламидии,
- трихомонады,
- гонококки,
- микоплазмы,
- грибки.
В ткани железы микробы проникают разными способами:
- Трансканаликулярный путь — через выводящие протоки органа, которые открываются в задней стенке уретры. Из-за такого сообщения мочевыводящего канала с простатой уретриты любого происхождения в большинстве случаев осложняются простатитом. Иногда занос микробной флоры в железу происходит из воспалённого мочевого пузыря. Микробы активнее внедряется в простату при повышенном давлении в уретре — её стриктурах (патологических сужениях), камнях, при проведении различных медицинских манипуляций — эндоскопических обследованиях, постановке катетера для дренажа мочевого пузыря, бужировании мочеиспускательного канала.
- Гематогенный (через кровь) — другой путь проникновения инфекции. Бактерии могут заноситься в предстательную железу из отдалённых гнойных очагов в зубах, жёлчном пузыре, бронхах, миндалинах, гайморовых пазухах, коже и т. д. Простата — орган с хорошо развитой системой кровоснабжения, поэтому микробы легко попадают в её ткани и задерживаются в них.
- Лимфогенный путь проникновения бактерий. Микроорганизмы заносятся в простату по лимфатическим сосудам из толстого кишечника при различных его воспалениях, трещинах анального отверстия.
Важные факторы, которые способствуют развитию воспалительных явлений в железе:
- конгестивные, то есть застойные процессы в тазовых венах,
- нарушение оттока секрета из ацинусов простаты (трубчато-альвеолярных структур железистой ткани).
Застой в альвеолах и протоках железы может возникать вследствие дизаритмии половых отношений и сексуальных отклонений: длительного воздержания или, наоборот, чрезмерной сексуальной активности, регулярного прерывания половых актов, частых эрекций без семяизвержения и т. д.
Конгестивные явления в венозном русле тазовой области могут быть обусловлены:
- гиподинамией,
- частыми запорами,
- постоянными переохлаждениями,
- варикозным расширением тазовых вен,
- ожирением на фоне гормональных нарушений,
- длительно протекающей интоксикацией, например, алкогольной.
Проявления болезни
Клиника острой формы болезни соответствует стадиям воспаления — местные и общие симптомы могут проявляться с разной силой. Единые проявления всех стадий:
- боль,
- расстройства мочеиспускания,
- общая интоксикация.
Видео: симптомы острого простатита
Таблица — симптомы заболевания в зависимости от стадии
| Стадия процесса | Местные симптомы | Общие проявления | Морфологические изменения | Лабораторные признаки |
| Катаральный простатит |
| Температура чаще всего нормальная или повышена незначительно (37–37,5оС), общей интоксикации нет. | Железа немного увеличена и слегка болезненна. |
|
| Фолликулярный простатит |
|
| При ректальном обследовании определяется очень болезненная, плотная, увеличенная, ассиметричная из-за отдельных воспалённых долек железа. | После пальпации простаты моча содержит много лейкоцитов и гнойных включений, создающих мутный осадок. |
| Паренхиматозный простатит |
|
| Даже при очень осторожном прощупывании воспалённого органа возникает крайне выраженная боль, поэтому не всегда врач может провести ректальное обследование. Параректальная клетчатка воспалена и резко отёчна. Железа вся очень увеличена в размерах, контуры её нечёткие. | В моче определяется выраженная лейкоцитурия и пиурия (гной). |

Диагностические мероприятия
Уролог ставит диагноз, основываясь на данных физикального, инструментального и лабораторного обследования. После опроса пациента врач проводит ректальную пальпацию железы, при этом определяет её болезненность, величину, однородность, симметричность, очаги гнойной деструкции. Во избежание распространения инфекции пальпация выполняется очень осторожно, без массирующих движений и нажима.
Лабораторные методы диагностики:
- Анализ сока простаты. При остром воспалении определяется высокое число лейкоцитов, макрофагов, амилоидных телец, уменьшение лецитиновых зёрен.
- Клинический анализ крови. Острый процесс характеризуется повышением лейкоцитов, нейтрофилов, ускорением СОЭ.
- Общий анализ мочи. Показывает лейкоцитурию — высокое содержание лейкоцитов.
- Бакпосев соскоба из уретры и мочи с определением чувствительности возбудителя к антибиотикам.
Проводится инструментальная диагностика:
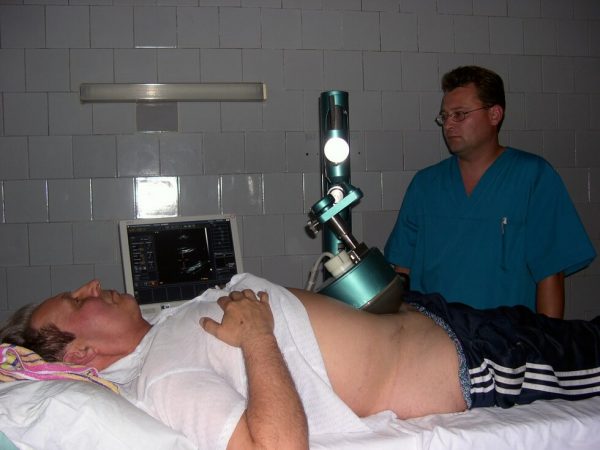
- Эхография (исследование ультразвуком) выполняется трансректально, если болевой синдром выражен умеренно. Если введение датчика в задний проход невозможно, проводится трансабдоминальное (через брюшную стенку) УЗИ. Исследование помогает определить стадию простатита, наличие гнойных очагов и инфильтратов.
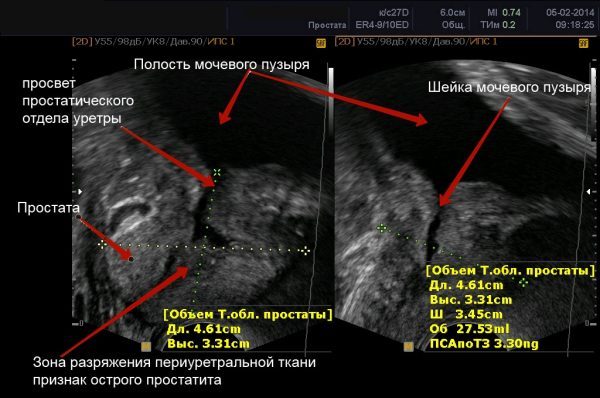
- Одновременно проводится доплерография для оценки состояния сосудов железы.
- Урофлоуметрия (исследование уродинамики способом измерения скорости выделения мочи) выполняется для оценки тяжести дизурических расстройств.
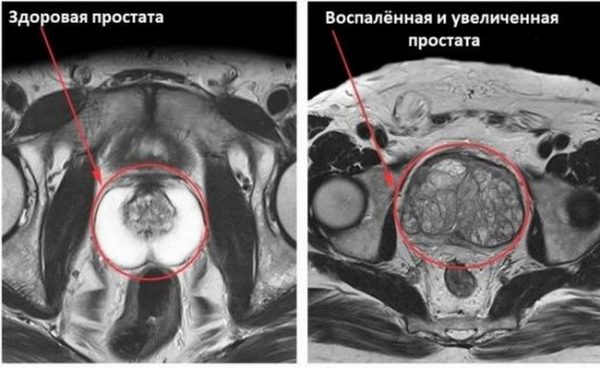
- Компьютерная или магнитно-резонансная томография проводится для более детальной оценки гнойно-воспалительных изменений в простате при планировании оперативного вмешательства.
Своими проявлениями острое воспаление предстательной железы может напоминать цистит или уретрит. Для каждого из этих заболеваний характерны нарушения мочеиспускания. Однако симптомы общей интоксикации в большей степени присутствуют при воспалении простаты.
Помимо цистита и уретрита, паренхиматозный простатит следует дифференцировать с такими патологиями:
- нагноением кисты простаты,
- межкишечным абсцессом,
- камнем в простате или нижних мочевыводящих путях.
Лечение острого воспаления простаты
При острой форме заболевания больному назначают постельный режим, диетическое питание и половое воздержание. Лечат заболевание консервативными методами, хирургическое вмешательство может потребоваться в случае формирования абсцесса. Терапию мужчина должен получать в урологическом отделении стационара.
Медикаменты при простатите
К лечению больного требуется комплексный подход. Необходимо как можно раньше назначить этиотропную терапию, то есть препараты, устраняющие саму причину заболевания. В первую очередь — это антимикробные средства: антибактериальные, противогрибковые или противовирусные. Они нужны для угнетения роста патогенной флоры в тканях железы и уретре. Препараты первой линии (при бактериальной инфекции) — это антибиотики из группы фторхинолонов (в соответствии в рекомендациями ВОЗ):
- Офлоксацин,
- Левофлоксацин,
- Норфлоксацин,
- Ципрофлоксацин.
После того как будут получены результаты бакпосева и антибиотикограммы (на 2–3 сутки после обследования), лечение может быть скорректировано. В таком случае назначают препараты второй линии:
- из группы тетрациклинов — Доксициклин,
- из макролидов: Азитромицин, Сумамед, Кларитромицин,
- из ингибиторов дигидрофолат-редуктазы: Триметоприм,
- из цефалоспоринов: Цефотаксин, Цефазолин, Цефепим, Кефзол.
Через 10–14 дней после начала терапии проводится повторное расширенное обследование, после которого снова может быть проведена коррекция антибиотикотерапии. Весь курс лечения в зависимости от стадии болезни может занимать от семи дней до одного или даже двух месяцев.
Видео: лечение острого простатита
Помимо антибактериальных средств, больному обязательно назначаются препараты следующих групп:
- Улучшающие микроциркуляцию: Кавинтон, Трентал, Детралекс. Воздействуя на капилляры, средства способствуют венозному и лимфатическому оттоку из воспалённой области и скорейшему выведению токсических обменных продуктов.
- Противовоспалительные нестероидные средства: Кеторолак, Ибупрофен, Парацетамол, Индометацин, Нимесулид, Мелоксикам. Способствуют ликвидации воспалительного процесса, снижению температуры и облегчению боли.
- Обезболивающие средства и при выраженном болевом синдроме: Катадолон, Прегабалин, Темпалгин, Реналган.
- Спазмолитики: Дротаверин, Дицетел, Папаверин.
- Блокаторы альфа-адренорецепторов, воздействующие на рецепторы простаты, уретры и мочевого пузыря, снижающие их тонус: Тамсулозин, Уропидил, Дальфаз, Теразозин, Омник.
- Фитопрепараты: Простамол Уно, Простатен.
Местно назначаются ректальные свечи с белладонной, Анестезином, прополисом, микроклизмы с тёплыми растворами.
При выраженных явлениях общей интоксикации назначают внутривенные вливания растворов:
- Трисоль,
- раствор Рингера,
- Лактосол,
- раствор глюкозы,
- Гемодез,
- Неокомпенсан.
В составе комплексной терапии применяют также иммуномодуляторы (Пирогенал, Полиоксидоний), витамины, ферментные препараты (Вобэнзим, Лонгидаза).
Фотогалерея: препараты для лечения острого простатита
Офлоксацин назначается при остром простатите в качестве этиотропной терапии
Доксициклин — антибактериальный препарат второго ряда, назначается при непереносимости фторхинолонов
Детралекс назначается для нормализации венозного кровотока
Кеторолак — нестероидное противовоспалительное средство, назначается для снятия боли и в качестве жаропонижающего
Дицетел применяют для снятия спазмов
Омник — блокатор альфа-адреорецеторов, применяют для снижения тонуса уретры и мочевого пузыря
Свечи с белладонной (красавкой) назначают для устранения болевого виндрома
Свечи с прополисом выписывают для купирования воспалительного процесса
Пирогенал назначают в качестве иммуномодулирующего средства
Хирургическое вмешательство
При остром простатите к операции прибегают в редких случаях. Показаниями к такому решению являются следующие состояния:
- абсцесс железы, который необходимо вскрывать и дренировать,
- полное отсутствие результата терапии консервативными методами,
- развитие парапроктита — гнойного процесса в клетчатке, окружающей прямую кишку,
- наличие камней в почках, мочевом пузыре или мочеточнике, ставших причиной возникновения мочевого застоя и острого воспаления простаты,
- подозрение на рак предстательной железы.
После операции могут возникнуть осложнения, среди которых чаще всего встречаются эректильная дисфункция или стриктура уретры.
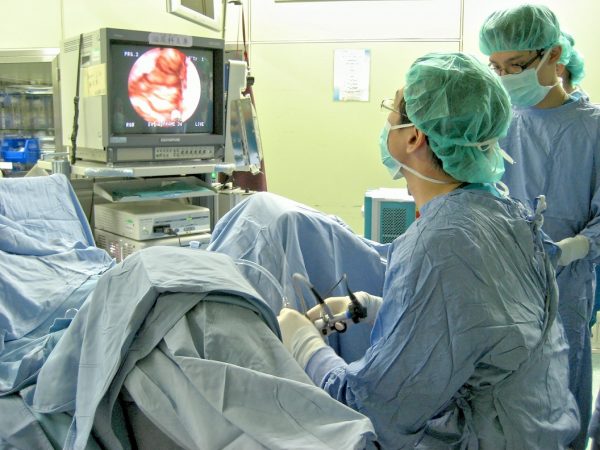
При острой задержке мочеиспускания вследствие острого простатита трансуретральную катетеризацию мочевого пузыря не проводят, предпочтение отдают троакарной эпицистостомии, то есть осуществляют прокол мочевого пузыря через брюшную стенку с последующим введением дренажной трубки.
Народные методы лечения
Применение трав не может заменить традиционной терапии, фитотерапия применяется только как дополнение к медикаментам.
Отвар корня солодки как противовоспалительное, спазмолитическое средство:
- Столовую ложку высушенных измельчённых корневищ залить 200 мл воды.
- Прокипятить на водяной бане примерно 20 минут.
- Настоять до остывания и процедить.
- Пить по 1 десертной ложке до 5 раз в день.
По такому же принципу готовится отвар коры осины или корня алтея.
Для облегчения болевого синдрома и уменьшения спазма можно приготовить отвар полыни:
- Высушенную полынь залить кипятком (50 грамм на 500 мл).
- Прокипятить на малом огне 20 минут.
- Остудить, отфильтровать через марлю.
- Пить по 50 мл трижды в день.
Настой красного корня для устранения диуретических расстройств и снятия болевого синдрома:
- Полторы столовые ложки сырья заварить кипятком.
- Настоять в литровом термосе 2 часа.
- Процедить и принимать по половине стакана три раза ежедневно.
В качестве общеукрепляющего, дезинтоксикационного и противовоспалительного средства можно принимать напиток из шиповника с мёдом, настойку прополиса, имбирный чай (1 чайная ложка натёртого имбиря на 300 мл кипятка).
При остром простатите можно применять ректальные свечи, приготовленные самостоятельно:
- На 100 гр барсучьего или бараньего жира нужно взять 6 гр прополиса, 1 мл масла из тыквенных семечек, петрушки или облепихи.
- Составляющие перемешать до однородной массы.
- Приготовить из смеси свечи толщиной в мизинец и 3–4 см длиной.
- Завернуть готовый продукт в фольгу и убрать в холодильник (можно в морозилку).
- Применять утром и вечером после дефекации.
Для снятия острого воспаления хорошо помогают микроклизмы. Их можно делать с тёплой минеральной (без газа) водой. Нужно вводить разово не более 40–50 мл жидкости. Микроклизмы можно делать с подогретым маслом шиповника, подорожника или облепихи. В масло можно добавить прополис (5 гр на 1 клизму).
Масло для клизмы нужно готовить таким образом:
- Нагреть его, не доводя до кипения.
- Остудить до 50 оС, добавить прополис.
- Снова нагревать, не доводя до кипения, 8–10 минут.
- Слегка остывшую смесь нужно процедить.
- Вводить в тёплом виде утром и вечером.
Эффект от таких процедур ощущается сразу — утихает боль и нормализуется диурез. Хорошо снимают боль тёплые сидячие ванночки. В воду можно добавлять отвары лекарственных растений.
Фотогалерея: растения для лечения простатита
Красный корень (копеечник) обладает спазмолитическим и противовоспалительным действием
Масло облепихи снимает воспаление
Кора осины обладает выраженным противовоспалительным свойством
Корень имбиря — общеукрепляющее, бактерицидное, иммуномодулирующее средство
Полынь применяют для купирования воспаления и снятия спазмов
Корень солодки обладает спазмолитическим и противовоспалительным действием
Стоить помнить о том, что применение нетрадиционных методов лечения необходимо предварительно согласовывать с врачом.
Физиотерапевтические процедуры
Физиотерапия может применяться после стихания острых проявлений. Подбирают процедуры с противовоспалительным, болеутоляющим, противоотёчным и улучшающим микроциркуляцию действием.
Больному назначают:
- УВЧ-терапию — лечение ультрачастотным электрическим током. Процедуры показаны при гнойном процессе, обладают выраженным противовоспалительным, антиспастическим и болеутоляющим действием.
- Ректальный электрофорез. Перед процедурой очищают кишечник клизмой. В прямую кишку вводят электрод с прокладкой, пропитанной противовоспалительным средством, второй электрод располагают над лобком.
- СВЧ-терапию — электролечение микроволнами. Метод оказывает выраженное обезболивающее и спазмолитическое действие, снимает воспаление и улучшает местный кровоток.
- Массаж простаты. Проводится только врачом и исключительно на стадии ремиссии. В остром периоде массирование простаты категорически противопоказано.
- Гирудотерапию — использование медицинских пиявок. Процедуры улучшают кровоснабжение тканей железы, снимают отёк и нормализуют диурез.
Питание при остром простатите
Рацион в остром периоде должен быть легкоусвояемым, витаминизированным, дробным. Основу меню должны составлять овощи, диетическое отварное или тушёное мясо, кисломолочные продукты. Блюда лучше всего готовить на пару, отваривать или запекать.
Рекомендованные продукты:
- телятина, индейка, филе курицы,
- куриные и перепелиные яйца,
- овощи — тыква, кабачки, картофель, морковь, свёкла, сельдерей, брокколи,
- сладкие фрукты и ягоды — свежие и в виде киселей, компотов, пюре,
- разнообразные каши,
- нежирный творог, кефир, йогурты,
- зелёный чай, отвар шиповника.

Из меню нужно убрать:
- кофе, шоколад, сладости,
- копчёности и соленья,
- жирное мясо и рыбу,
- полуфабрикаты,
- острые овощи — сырой лук, чеснок, редис,
- специи и соусы,
- жареные блюда,
- консервы,
- наваристые жирные бульоны,
- газированные и алкогольные напитки.

Больной легче всего усвоит лёгкие овощные супы, овощные пюре, муссы, творожные пудинги, омлеты, мясные суфле. После устранения выраженных симптомов меню можно разнообразить, но принципов здорового питания лучше придерживаться длительное время.
Прогноз лечения и возможные последствия
Врач делает заключение о выздоровлении больного, если восстановились структура и функциональность железистых тканей, нормализовался состав простатического сока, были устранены микробные возбудители из всех биологических жидкостей. Быстро начатая терапия приводит к ликвидации признаков воспаления за короткий срок.
Катаральный простатит излечивается за 7–10 дней. Благоприятно разрешается и фолликулярный простатит, при поздно начатом лечении он переходит в следующую стадию. Паренхиматозный острый простатит при активной терапии также может излечиваться, в противном случае он приобретает хроническое рецидивирующее течение или заканчивается формированием абсцесса железы.

К осложнениям острого простатита относят:
- эпидидимит — воспаление придатка яичка,
- абсцедирование простаты,
- бактериемию (бактерии в крови) и сепсис (общее заражение организма),
- нарушение эректильной функции и появление риска утратить репродуктивную способность.
Профилактика болезни
Лучшая профилактика острого простатита — это ведение здорового образа жизни. Чтобы не допустить развитие недуга, нужно соблюдать правила:
- Не пренебрегать физической активностью, заниматься спортом с целью предупреждения застойных явлений в органах малого таза.
- Правильно питаться, отказаться от вредных зависимостей.
- Избегать переохлаждений.
- Приобрести здоровые сексуальные привычки — половая жизнь должна быть регулярной (дважды в неделю), без искусственного продления коитуса и подавления семяизвержения, прерывания контакта.
- Оральный или анальный секс, если и практиковать, то обязательно в презервативе, чтобы исключить инфицирование уретры и расположенных выше мочеполовых органов.
- Нужно избегать беспорядочных половых связей, способствующих заражению венерическими заболеваниями, осложнением большинства которых может стать острый простатит.
- Вовремя санировать инфекционные очаги в организме и лечить заболевания мочеполовой сферы.

Простатит — очень распространённое заболевание среди мужчин среднего возраста. Нельзя надеяться на то, что болезнь пройдёт сама по себе или её можно вылечить самостоятельно. Своевременное обращение к специалисту поможет избежать грозных последствий острого воспаления. Будьте здоровы!