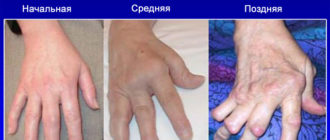
Любые виды артроза протекают с дегенеративными и дистрофическими процессами в суставной ткани. Болезнь всегда приобретает хронический характер и полностью не лечится, можно лишь затормозить или остановить ее прогресс.
Согласно МКБ-10 гонартроз (поражение коленных суставов) относится к группе под кодом «М17». Упор в лечении делается на медикаментозную терапию, оперативное вмешательство используется только при запущенном течении.
1 Что происходит с коленным суставом при артрозе?
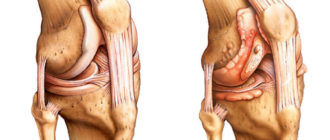
Артроз коленного сустава сопровождается дегенеративными и дистрофическими процессами, которые при отсутствии лечения неуклонно прогрессируют. Воспалительных процессов при этом не наблюдается, за исключением редких случаев.
Дегенерация и дистрофия сустава на первых порах практически никак не сказывается на функциональности колена. Со временем эти процессы приводят к нарушению структуры сустава, он перестает «скользить», на его поверхности появляются бугры (из-за деформативных изменений).
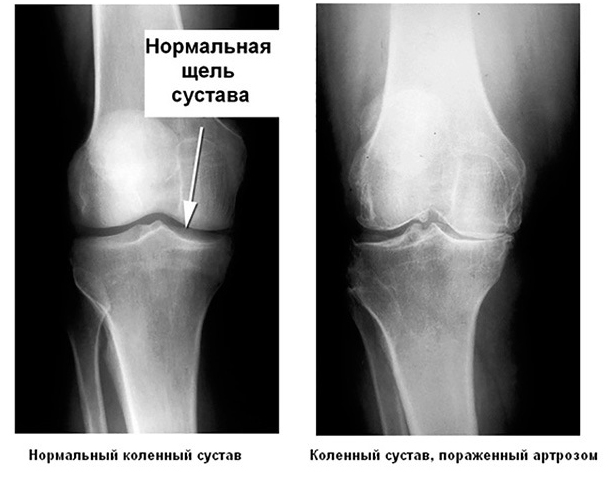
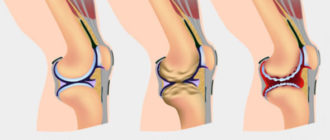
На фоне артроза существенное уменьшается пространство между двумя примыкающими к суставу костями
Уменьшается кровенаполнение, ухудшается локальный метаболизм (обменные процессы), что только увеличивает скорость прогрессирования болезни. Очень быстро начинается процесс дегенерации гиалинового хряща, его истончение, расслаивание, а позже и появление трещин на нем.
Конечным итогом заболевания становится полная деструкция (разрушение) гиалинового хряща с обнажением примыкающей к нему кости. Но на этом проблема не заканчивается: из-за обнажения кости последняя начинает уплотняться и на ней появляются костные разрастания (часто в виде шипов).
Все это приводит еще и к деформации пораженной конечности с последующим ее искривлением. Именно по этой причине болезнь именуется еще и «деформирующим артрозом». При уже имеющейся деформации конечности без операции болезнь не вылечить.
1.1 Причины развития болезни
Чаще всего развитию коленного артроза предшествует возникновение нескольких предрасполагающих факторов. Вовсе необязательно иметь врожденные факторы риска, болезнь очень часто развивается при приобретенных факторах (травмы, инфекции, воспаление).
Основные причины:
- Тяжелые нарушения метаболических/обменных процессов в организме (любые острые или хронические тяжело протекающие болезни щитовидной железы, надпочечников).
- Нарушения кровообращения и наличие склонности к капиллярным кровотечениям (из-за их ломкости).
- Избыточная масса тела (ожирение II-III стадии) с серьезным возрастанием нагрузки на опорно-двигательный аппарат в целом.
- Травма коленных суставов (включая прямые травмы, проникающие ранения, разрывы связочного аппарата, повреждения менисков, переломы, вывихи и подвывихи, трещины).
- Перенесенные в недавнем прошлом воспалительные патологии (в первую очередь артрит или ревматизм).
- Чрезмерная физическая нагрузка (в группу риска входят легкоатлеты, гимнасты, люди, занимающиеся теннисом, футболом, баскетболом).
- Последствия давней плохо пролеченной травмы коленного сустава.
- Врожденные дефекты и аномалии строения суставных тканей, наследственные факторы риска (генетические мутации).
Между причиной и тяжестью протекания артроза имеется прямая связь. Если причиной стали нарушения обмена веществ или тяжелые травмы – прогноз хуже, чем в случае развития артроза на фоне перегрузки суставов или возрастных дистрофических изменений.
1.2 Статистика заболеваемости
Статистически артроз коленного сустава встречается очень часто, он занимает одно из ведущих мест среди вообще всех форм артрозов. Примерно 20% больных, обращающихся в профильные медицинские учреждения, страдают именно гонартрозом.
Если рассматривать все болезни коленных суставов, то среди них на долю артроза выпадает около 53% случаев. Последнее время отмечается увеличение количества случаев гонартроза среди населения, особенно в развитых странах.
Связанно это и с увеличением средней продолжительности жизни (чем старше человек – тем больше риск такой формы артроза), и с преобладанием малоподвижного образа жизни. И это действительно проблема, так как полностью вылечивать гонартроз врачи все еще не в состоянии.
1.3 Чем опасен гонартроз?
Основная опасность гонартроза – инвалидность из-за развития неподдающихся консервативной терапии осложнений. В первую очередь это деформация сустава и кости пораженной конечности. Инвалидность возможна уже на третьей стадии заболевания.
Второй опасностью является развитие хронических выраженных болей, которые настолько могут беспокоить больного, что он не сможет нормально спать. Постоянное пробуждение из-за болей в колене – одна из часто встречающихся проблем 3-4 стадии гонартроза.
Летальных последствий именно из-за гонартроза не возникает. Теоретически, возможно серьезное падение с травмой из-за внезапного заклинивания сустава. Это так называемый симптом блокады сустава, чаще всего наблюдающийся на 3-4 стадиях заболевания.
2 Степени гонартроза и отличия между ними
Болезнь делится на четыре стадии, отличающиеся между собой тяжестью течения, выраженностью и количеством симптомов, итоговым прогнозом. Также каждая стадия артроза лечится особым образом (хотя различия в схемах лечения не врачу могут показаться небольшими).
Степени гонартроза:
- первая степень: заболевание практически никак себя не проявляет, возможен лишь незначительный дискомфорт, но в целом пациент чувствует себя хорошо и потому диагностировать болезнь на первой стадии очень проблематично,
- вторая степень: появляются выраженные болезненные ощущения, особенно после длительной ходьбы или стояния, развивается характерный хруст во время физической активности, уже может начаться процесс атрофии четырехглавой бедренной мышцы,
- третья степень: боли приобретают мучительный характер, постоянно беспокоят больного, появляются выраженные деформативные изменения сустава, он становится горячим на ощупь, нормальная ходьба или тем более бег невозможны,
- четвертая степень: протекает очень тяжело с сильными деформациями сустава и постоянной болью, не дающей больному даже поспать, нарушения функций сустава столь выражены, что возможен анкилоз (полная иммобилизация пораженного сустава).
Первые две степени гонартроза считаются условно благоприятными, так как они практически не мешают человеку нормально жить. Последние две стадии отличаются очень тяжелым течением и приводят к инвалидности.
3 Симптомы гонартроза на разных стадиях
Клиническая картина гонартроза зависит от стадии заболевания. На первой стадии симптомов может и не быть, тогда как на четвертой они очень сильно выражены и не перестают беспокоить больного даже под мощной медикаментозной терапией.
Симптомы 1 стадии:
- Легкий дискомфорт или боли при сильной нагрузке на сустав.
- Едва заметный хруст.
- Малозаметное увеличение в размерах сустава.
Симптомы 2 стадии:
- боли средней интенсивности, обычно протекающие с периодом обострений и ремиссий,
- сустав становится теплым на ощупь,
- возможно покраснение кожных покровов над пораженным суставом,
- умеренные нарушения функций колена (ходить и бегать все еще возможно, но уже с некоторыми затруднениями),
- усиление болей в утреннее время и после длительного пребывания в стоячем положении.
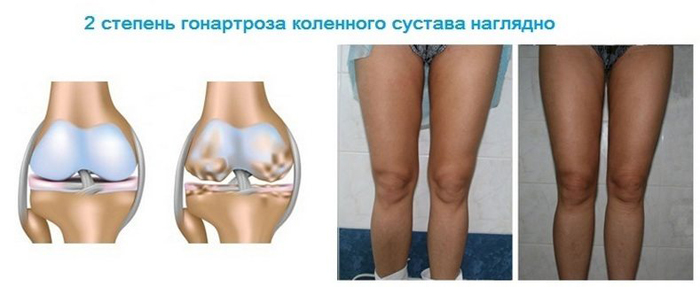
При второй стадии гонартроза отмечаются сильные боли и едва заметное увеличение в размерах сустава
Симптомы 3 стадии:
- сильные боли, беспокоящие больного круглосуточно, но в периоды обострений (триггеры для обострения у каждого больного свои) боли усиливаются в несколько раз,
- видимые деформативные изменения колена, его увеличение в размерах,
- пораженный сустав становится горячим при пальпации,
- нормальное передвижение невозможно из-за частичной иммобилизации сустава,
- возможно искривление голени.
Симптомы 4 стадии:
- боли приобретают мучительный характер, не дают больному заниматься повседневными вещами (в том числе интеллектуальными, так как боль нарушает когнитивные функции),
- появление синовита из-за скопления выпота в полости коленного хряща,
- теперь уже отчетливо заметны деформативные изменения не только сустава, но и конечности в целом,
- ощущение флуктуации при пальпации надколенника и окружающих его тканей,
- практически полная или даже полная иммобилизация коленного сустава (в этом случае помочь вернуть функционал конечности поможет только операция).
Если не удается устранить или существенно уменьшить боли на 3-4 стадиях артроза, врачи прибегают к проведению обезболивающих блокад. Для этого обычно используется Новокаин и/или Лидокаин, но блокады нельзя делать ежедневно.
3.1 Диагностика
Упор при диагностике коленного артроза делается на визуализирующие методики, тогда как лабораторные анализы обычно ничего не показывают.
Используемые методы диагностики:
- Осмотр ортопедом с пальпацией пораженного сустава, линейными замерами костей, углометрией.
- Клинические анализы крови (общий и оседания эритроцитов/СОЭ), определение в крови и моче уровня фибриногена и, прежде всего, мочевины, а также других биохимических показателей.
- Рентгенография (выявляются сужение суставной щели, деформации, склероз хряща, скопление солей и даже костные остеофиты).
- Ультразвуковое обследование (только для дифференциальной диагностики).
- Магнитно-резонансная или компьютерная томография (наиболее информативные, в плане визуализации, способы диагностики).
Обычно для постановки диагноза достаточно проведения рентгенографии, особенно если болезнь находится в запущенной стадии. В сравнительно редких случаях требуется проведение компьютерной или магнитно-резонансной томографии.
4 Лечение гонартроза: методы
Лечение коленного артроза только комплексное, так как ни один способ лечения изолировано от других хорошего эффекта не дает (даже медикаменты). Лечение долгое, может длиться годами, иногда его и вовсе назначают на всю оставшуюся жизнь.
Используемые методы лечения:
- медикаментозная терапия – базис лечения,
- лечебно-физкультурные упражнения,
- диетотерапия,
- физиотерапевтическое лечение,
- оперативное вмешательство.
Главное в лечении артрозов – системность процесса и беспрекословное следование рекомендациям лечащего врача. Попытки самостоятельно лечить гонартроз, в том числе игнорируя назначения врача, обычно кончаются инвалидностью.
4.1 ЛФК (+видео)
Лечебная физкультура лучше всего подходит для лечения 1-2 стадий артроза коленных суставов. На таких этапах это чуть ли не основной способ лечения, так как физкультура позволяет замедлить прогрессию болезни и устранить большинство симптомов.
Впрочем, особого толка от классической физкультуры нет, она может быть еще и вредна. Поэтому пациенту назначают специальные упражнения, причем индивидуально (так как гонартроз может протекать по-разному у отдельных больных).
Сроков по лечению методами ЛФК нет – в идеале заниматься предписанными упражнениями нужно пожизненно, время от времени посещая врача для динамического наблюдения за суставом. Очень полезно совмещать ЛФК с занятиями в бассейне (там нагрузка на суставы гораздо меньше).
4.2 Диета
Коррекция питания хотя и может быть очень полезна, но не является обязательной методикой лечения. Лишь в 40% случаев диетотерапия дает заметные результаты, и обычно у тех людей, у которых возникновение артроза было спровоцировано эндокринными патологиями.
Пациенту предписывают отказаться от жирных, жареных, соленых и копченых блюд. Вводится запрет на употребление алкогольных напитков, иногда запрещают и табакокурение. При этом предписывается потребление в больших количествах овощей, фруктов и мясных изделий.
Мясными изделиями в данном случае нельзя назвать сосиски, колбасы или сардельки. Пациенту предписывают употреблять нежирные сорта мяса, особенно полезна вареная курятина (из-за сравнительно низкой калорийности и огромного содержания белков).
4.3 Физиопроцедуры
Физиотерапевтические процедуры полезны только в плане купирования симптомов артроза, но напрямую они на болезнь не влияют. То есть, вылечить с помощью физиопроцедур даже первую стадию артроза невозможно, что бы там не говорили отдельных «специалисты».
Физиотерапия хороша для купирования болевого синдрома, но только если он протекает умеренно. При сильных болях (3-4 стадия артроза) физиотерапия не поможет, равно как и большинство медикаментозных средств (особенно для перорального использования).
Наиболее предпочтительными для лечения артроза являются магнитотерапия, квантовая терапия, грязелечение, иглорефлексотерапия и гирудотерапия (лечение пиявками). Ударные техники физиотерапии запрещены из-за угрозы дополнительного повреждения сустава.
4.4 Операция
Оперативное вмешательство требуется только на 3-4 стадии заболевания, когда консервативными методами уже не обойтись. Могут использоваться разные виды процедур: дренирование суставной полости, удаление костных остеофитов, замена (протезирование) сустава.
Для восстановления функционала сустава лучше всего подходит его пересадка, но проблема в том, что это очень дорогая процедура. В итоге только 10-15% больных могут позволить себе такую операцию. Но даже имея нужную сумму денег не всегда есть возможность заменить сустав.
Дело в том, что такая процедура противопоказана больных в тяжелом состоянии, либо больным, которые старше 65-70 лет. Учтите и то, что любая операция на коленном суставе имеет свои риски осложнений (возможны даже летальные осложнения, но они встречаются весьма редко).
4.5 Медикаменты
Наравне с лечебной физкультурой являются базисом лечения и обязательным его компонентом. Если другие процедуры еще можно не использовать, то без медикаментозной терапии в связке с ЛФК обойтись нельзя (народная медицина не может заменить медикаментозную терапию).
Пациенту назначаются болеутоляющие средства (при сильных болях – блокады), противоотечные, миорелаксанты, антигистаминные препараты. Часто назначаются хондропротекторы, возможны инъекции гиалуроновой кислоты (заменяющей физиологическую смазку суставов).
Действительно повлиять на болезнь медикаменты могут только на 1-2 стадии артроза. На 3-4 стадиях заболевания медикаментозная терапия играет только роль способа борьбы с симптомами, тогда как на болезнь уже ничто кроме операции повлиять не может.
5 Нюансы лечения в стадии обострения и в стадии ремиссии
Подходы в лечении коленного артроза при обострении и ремиссии несколько различаются. В стадии обострения используется агрессивная терапия, нацеленная на как можно скорейшее восстановление функций сустава и устранение симптоматики.
Боли достигают своего пика именно в стадии обострения болезни, поэтому в таких случаях могут назначаться лекарственные блокады. Обычно для этого используется Новокаин, но для пролонгирования (увеличения продолжительности) действия может использоваться связка Новокаин + Лидокаин.
Могут назначаться нестероидные противовоспалительные препараты. Несмотря на то, что артроз обычно протекает без воспаления, в стадии обострения оно может возникнуть. Пациенту предписывают постельный режим, минимальную нагрузку на пораженный сустав и избегание перегрева конечности.
Напротив, в стадии ремиссии назначаются физические упражнения и вообще в целом предписывается увеличение физической активности. Причина в том, что именно в стадии ремиссии возможна нормальная ходьба, так как функции сустава улучшаются, а боли обычно имеют умеренную интенсивность.
Пользоваться ремиссией нужно умело – это тот самый период, когда возможны занятия в бассейнах, занятия с реабилитологом и попытки восстановить функционал сустава. Не обойтись в этой стадии и без медикаментозных средств.
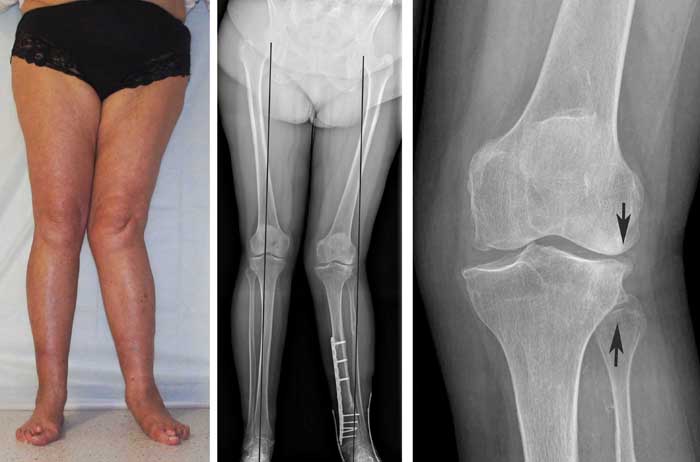
Запущенный гонартроз чреват деформацией нижних конечностей (они приобретают форму «,Х»,)
Чаще всего назначаются хондропротекторы, пероральные болеутоляющие (на усмотрение пациента, так как если боли едва заметны – нет необходимости в их приеме). Могут назначаться мази, гели и крема, в том числе с прогревающим эффектом (чего лучше не использовать при обострении).
Дополнительно может назначаться массаж, включая мануальную терапию (только если болезнь на 1-2 стадии). С разрешения врача можно использовать специальные гимнастические методики (методы Бубновского, Гита или Евдокимова).
Ремиссия – идеальное время для физиотерапевтического лечения, но выбором конкретных физиопроцедур должен заниматься врач, но не пациент. В конце концов при необходимости во время ремиссии могут делать инъекции препаратами гиалуроновой кислоты.
При обострении артроза гиалуроновая кислота не назначается, так как на фоне воспаления такие инъекции приведут к серьезным последствиям. Учтите: инъекции должен делать только специалист с соответствующей квалификацией.
Обычные врачи, и уж тем более средний медицинский персонал (фельдшера, медсестры), не имеют права выполнять такие инъекции. Самостоятельные уколы в сустав чреваты не только инвалидностью, но и летальным исходом (из-за угрозы развития анафилактического шока или тромба при случайно попадании иглы в сосуд).
6 Прогноз лечения
Прогноз лечения гонартроза различается в зависимости от стадии заболевания и общего состояния здоровья больного. Если это 1-2 стадия и лечение начато тотчас – прогноз очень хороший, особенно у людей трудоспособного возраста.
При артрозе 3-4 стадии прогноз крайне неблагоприятный, как у молодых пациентов, так и у людей преклонного возраста. Хотя замечено, что молодые люди гораздо легче переносят артроз на таких стадиях, но он все еще неминуемо приводит к инвалидности.
Однако иметь артроз 3-4 стадии – это не равносильно приговору. На самом деле с помощью оперативного вмешательства можно попробовать восстановить если не весь функционал колена, то его большую часть. Отличный результат может дать имплантация искусственного сустава.
7 Профилактика артроза коленного сустава
Артрозы – это та группа заболеваний, которую вполне можно предотвратить, следуя достаточно простым мерам профилактики. Конечно, такие меры не гарантируют 100% защиты, но позволяют снизить риски возникновения болезни (особенно у лиц из группы риска).
Меры профилактики:
- Нужно избегать излишней нагрузки на суставы (к таким нагрузкам можно отнести занятия профессиональным спортом).
- Рациональное питание, с преобладанием в ежедневной диете фруктов и овощей.
- Поддержание хорошей физической формы, регулярные занятия гимнастикой.
- Предотвращение или ликвидация ожирения (большая масса тела – больше нагрузки на суставы в теле).
- Профилактическое лечение хондропротекторами после достижения 45-ти лет (только после консультации с врачом).
- Ежедневное достаточное употребление жидкости (около 1,5 литров воды в день), минимизация употребления соли.
Главное не переусердствовать с физической активностью, так как она полезна только в меру (если не происходит износа опорно-двигательного аппарата). Физкультура – полезна, занятия спортом – нет, особенно для суставов и сердечнососудистой системы.