Пателлофеморальный артроз — это ошибочное название: на самом деле это синдром, а не самостоятельное заболевание. При нем дегенеративные и дистрофические процессы в суставе развиваются на фоне чрезмерных физических нагрузок на колено.
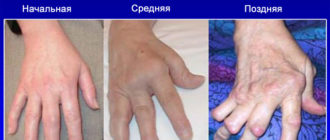
Постоянные нагрузки приводят к повреждению коленного сочленения, надколенника, коленной чашечки. Но страдает не только колено – нарушается работа всей пораженной конечности, в том числе наблюдается неправильное распределение нагрузки на бедренные и икроножные мышцы, что только усугубляет проблему.
1 Общее описание заболевания
При пателлофеморальном артрозе дегенеративно-дистрофические процессы локализуются преимущественно в задней части надколенника (по сути страдает коленная чашечка). Характерной особенностью является появление болей при спуске по лестнице или по любой наклонной поверхности.
Коленная чашечка связывает между собой бедренную и большеберцовую кость, поэтому они также вовлечены в патологический процесс. При запущенных стадиях возможны деформативные изменения в этих костях, а также поражения мышц из-за их несогласованной работы.
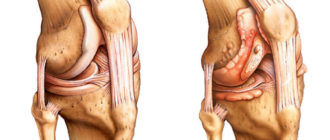
При заболевании разрушается разграничивающий суставной хрящ (он не допускает соприкосновение отдельных элементов), находящийся между коленной чашечкой и бедренной костью.
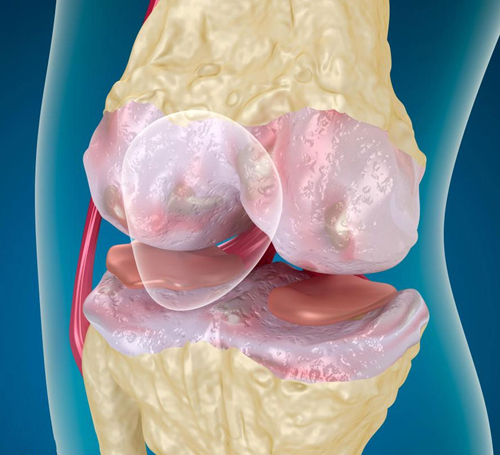
Поражение хряща пателлофеморальным артрозом
Пателлофеморальным артрозом склонны страдать люди, работа которых сопряжена с постоянными высокими нагрузками на колени (особенно из-за выполнения работ на коленях: каменщики, плиточники). Также в группе риска люди, подверженные постоянным повышенным физическим нагрузкам, приходящимся на нижние конечности.
Заболевание может развиваться и у детей, хотя и бывает такое очень редко. У взрослых чаще всего страдают женщины. Средний возраст развития заболевания – 40 лет.
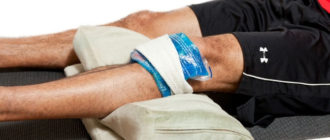
Несмотря на то, что физическая нагрузка может стать причиной развития пателлофеморального артроза, в рамках консервативной терапии применяется и физкультура. Лечебные физические упражнения подбираются индивидуально с учетом особенности протекания болезни у каждого больного.
1.1 Причины развития
Можно в отдельные группы выделить прямые причины развития пателлофеморального артроза и факторы, предрасполагающие к его появлению.
Прямые причины:
- Дисплазия надколенника или надколенного сегмента бедренной кости (встречается у 47% больных).
- Гиперподвижность (врожденная или приобретенная) коленной чашечки (встречается у 4% больных).
- Мышечный дисбаланс (несогласованная работа) в нижних конечностях (встречается у 4% больных).
- Переломы конечности, деструктивные изменения в коленном суставе на фоне тяжело протекающих дегенеративных и/или дистрофических процессов (встречается у 8% больных).
- Во всех остальных случаях речь идет об идиопатическом факторе развития (точную причину установить не удается).
Предрасполагающие факторы:
- чрезмерные физические нагрузки, приходящиеся на нижние конечности и в особенности на коленные суставы,
- травмы коленного сустава или окружающих его мышц и костей,
- лишний вес, нарушение обмена веществ.
1.2 Стадии
Пателлофеморальный артроз подразделяется на 4 стадии – от легкой к крайне тяжелой. Прогноз в плане полного излечения на первых 2 стадиях хороший, на последних двух – неблагоприятный.
Стадии заболевания:
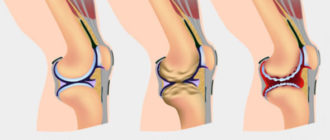
- 1 стадия характеризуется легким течением, между пателлой и надколенником сохраняется около 3 миллиметров хрящевого слоя.
- На 2 степени симптоматика уже выражена, наблюдаются боли при ходьбе, между пателлой и надколенником сохраняется расстояние в 3 миллиметра.
- 3 стадия протекает тяжело, пателла и бедренная кость соприкасаются (теряется разграничивающий слой, из-за чего усиливаются деструктивные процессы).
- На 4 стадии отмечаются сильнейшие боли, полный костный контакт, полная деструкция (разрушение) хряща.
1.3 Лечение пателлофеморального артроза колен (видео)
1.4 Симптомы и диагностика
Симптоматика пателлофеморального артроза не является специфичной и напоминает симптомы некоторых других видов артрозов. Даже характерный признак в виде боли при спуске по ступенькам не может выступать окончательным доказательством.
Симптомы заболевания:
- болезненные ощущения в передней области колена умеренной (на первых стадиях) или сильной (на 2 последних) интенсивности,
- болезненность при подъеме или спуске (особенно при спуске) по лестнице,
- боли при быстром подъеме со стула после длительного сидения,
- отечность и гипертермия (покраснение кожи над коленом и повышение температуры этой области),
- болезненность в коленях при принятии сидячего положения, боли при сидении на корточках,
- хрустящие звуки при ходьбе в коленных суставах.
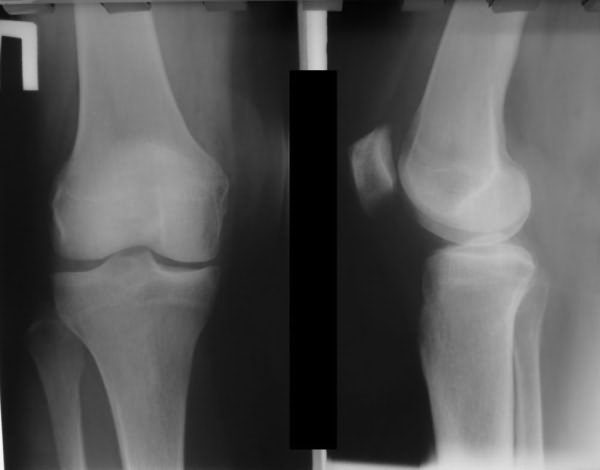
Пателлофеморальный артроз на рентгенографическом снимке
Для диагностики пателлофеморального артроза используется рентген, в отдельных случаях может применяться компьютерная или магнитно-резонансная томография (для более точного снимка). Эффективность лечения контролируется на протяжении всего периода терапии при помощи рентгена (регулярно делаются снимки и по ним врач смотрит, есть ли положительный эффект).
2 Консервативное лечение
Как лечить пателлофеморальный артроз — решают врачи-травматологи и ревматологи, иногда с проведением консилиума. На первых стадиях лечение может быть ограничено консервативной терапией, не требующей инвазивного вмешательства.
Консервативная терапия подразумевает:
- Применение ортопедических протезов для ограничения подвижности пателлы и снятия с нее излишней нагрузки.
- Применение медикаментозных средств (болеутоляющих или нестероидных противовоспалительных препаратов).
- Инъекционная терапия: введение кортизона и внутрисуставной смазки (гиалуроновая кислота).
- Физиотерапия и коррекция образа жизни. В первую очередь требуется снижение массы тела (если есть лишние килограммы), лечебная физкультура (разработка конечности и растяжение мышц), массаж окружающих колено мышц. Из физиотерапии: могут назначить иглоукалывание, гирудотерапию, лечебные ванны. Прогревание может быть запрещено (особенно если имеются выраженные воспалительные явления в суставной ткани).
2.1 Инвазивное лечение
Если консервативная терапия не дала эффекта, прибегают к оперативному лечению. Используются 3 вида операции:
- мобилизация латерально-пателлярной связки,
- реконструкция медиально-пателлофеморальной связки,
- оперирование медиальной широкой бедренной мышцы.
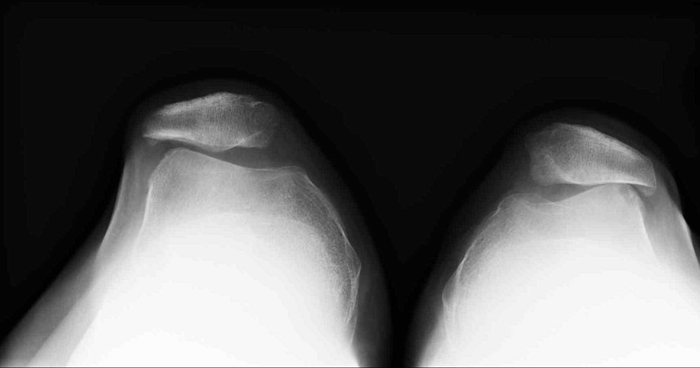
Рентгенографические признаки пателлофеморального артроза
Также может проводиться трансплантация аутологичных хрящевых клеток. Их трансплантируют в область за надколенником. Данный вид операции целесообразно выполнять лишь при повреждении одной суставной поверхности. При повреждении двух сразу — операция неэффективна.
Если наблюдаются незначительные деструктивные изменения в хрящах, есть смысл попытаться нарастить его заново посредством проведения артроскопического вмешательства. Операция дорогостоящая, а сам период наращения хряща продолжителен (более 6 месяцев).