Увеличение выработки слизи в носоглотке является защитной реакцией при попадании инфекционных бактерий и раздражающих веществ в организм человека. Тягучая клейкая желтая мокрота при кашле свидетельствует о патологическом течение заболевания. Сдерживать подобный кашель и сглатывать такие выделения нельзя.
Что такое мокрота и ее составляющие
Мокрота – это оделяемые при откашливании выделения трахеобронхиального дерева в смеси со слюной, секретом слизистой оболочки носовой полости. Слизь образуется во время патологических процессах, которые происходят в организме. У здорового человека подобных выделений не бывает.
Каждый свет мокроты может свидетельствовать об определенном заболевании, что позволяет облегчить диагностику и прописать курс лечения индивидуально.
В состав мокроты кроме указанных компонентов входят:
- клетки плазмы и крови,
- частицы пыли,
- клетки иммунной системы,
- продукты распада крови,
- микроорганизмы.
В зависимости от процентного содержания вышеуказанных составных частей можно расценивать течение заболевания, причины его возникновения, стадию и характер.
В зависимости от содержащегося в ней гноя выделения могут распадаться на несколько слоев или не разделяться совсем.
Как и любая другая, желтая мокрота не имеет запаха. В случаях, когда выделения приобретают неприятный гнилостный (трупный) запах чаще всего причиной является рак легких, гангрена, абсцесс и прочее. В этих случаях терапия приобретает более интенсивную форму, вплоть до хирургического вмешательства.
Причины появления мокроты желтого цвета
Кашель – это рефлекторная функция, при помощи которой из дыхательной системы выводится разного рода раздражители и скопившаяся в легких мокрота. Кашель с мокротой – это симптом заболевания.
Мокрота может выделяться в разных случаях по-разному. Выделяется при кашле и отхаркивании. Количество его напрямую зависит от характера заболевания и варьируется от разового появления до полутора литров при гнойных воспалительных процессах.
Количество отделяемого также зависит о проходимости бронхов и от положения, в котором находится больной (процесс выделения усиливается в лежачем положении на здоровой стороне).
Желтый цвет отхаркиваемой мокроты может быть по различным причинам. Одной из основных – это табакокурение. Кашель с желтой мокротой для заядлых курильщиков – это довольно частое явление. Это связано с изменениями в бронхах и легких за счет влияния отравляющего табачного дыма.
Если в мокроте встречаются гнойные включения это может говорить о серьезных заболеваниях дыхательной системы. Поэтому следует срочно обратиться к специалисту для установления точного диагноза. Основными причинами появления желтой мокроты при кашле становятся:
- синусит – острое или хроническое воспаление придаточных пазух носа разной природы возникновения,
- бронхит – воспалительный процесс, располагающийся в бронхах,
- пневмония – воспаление легочной ткани разного рода происхождения, поражение в основном располагается в альвеолах,
- инфекционно-вирусные заболевания,
- гнойные процессы, проходящие в дыхательной системе.
Также окрашивание отделяемого при кашле может происходить за счет принятого лекарственного препарата, цитрусового, морковного сока и прочего желтого цвета.
Симптомы
Желтая мокрота чаще появляется при попадании инфекции в организм. Иммунитет в ответ на это посылает свои защитные частицы – нейтрофилы, которые имеют зеленовато-желтую окраску, что и придает такой цвет выделениям. Также цвет может варьироваться от бледно-желтого до горчично-желтого и с зеленоватым оттенком в зависимости от заболевания.
Кроме мокроты возможны сопутствующие симптомы, которые также укажут на наличие той или иной болезни:
- повышенная температура,
- заложенность носа,
- потеря обоняния,
- ухудшение слуха,
- боль в груди.
Отделяться мокрота может при кашле, откашливании или отхаркивании. Это происходит достаточно большим количеством или мелкими каплями.
Диагностические исследования
При появлении мокроты нужно обратиться к терапевту или педиатру, пульмонологу. Они назначат ряд обследований – макроскопических, инструментальных и бактериологических.
Макроскопические исследования
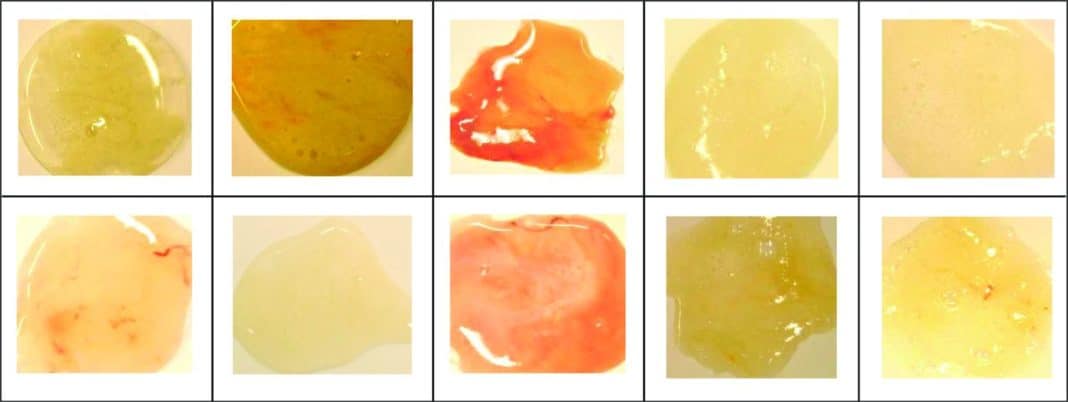
Отделяемое при макроскопическом исследовании изучают по нескольким параметрам: характер, количество, запах, цвет, консистенция, наличие включений разного рода.
Характер мокроты определяется ее составом. В зависимости от него можно выделить следующие виды:
- слизистая,
- гнойно-слизистая,
- гнойная,
- слизисто-кровянистая,
- слизисто-гнойно-кровянистая,
- кровавое отделяемое,
- серозное отделяемое.
По консистенции:
- жидкая,
- густая,
- вязкая.
Она зависит от содержащихся в мокроте ферментных составляющих (лейкоцитов, эпителия) и слизи.
Прозрачность и цвет напрямую зависят от характера выделений.
Бактериологические исследования
Мокрота – это отделяемое из нижних частей дыхательной системы. Они имеют важное значение при исследованиях, так как являются показателем, говорящем о наличии и стадии заболевании. Пациент собирает их в специальную стеклянную прозрачную емкость. Проводят процедуру утром натощак, после проведения гигиенических процедур (чистки зубов, полоскания горла).
Изучение микрофлоры мокроты необходимо для установления возбудителя заболевания и выбора эффективного лечения. Для этого из носоглотки и полости носа берут мазки, отправляя их на бактериологическое исследование. Данный анализ выявляет несколько видов микробов: пневмококки, стафилококк, стрептококк, микрококк, спириллы и другие.
Данным видом исследования определяют устойчивость выявленных бактерий к лекарственным препаратам, вирулентность и т.д.
Инструментальные исследования
К инструментальным исследованиям относятся:
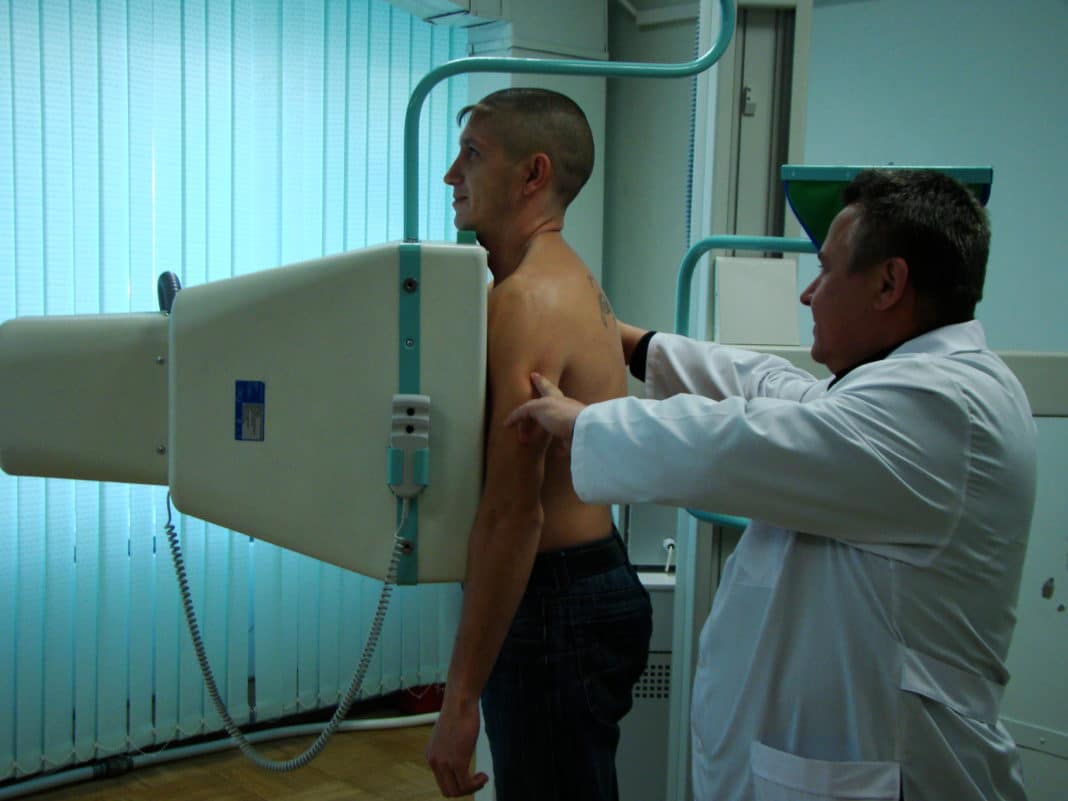
- Флюорография – один из видов рентгенографических обследований. По затемнениям помогает понять локализацию воспалительных процессов в легких.
- Рентгенография – обнаруживает патологические участки в легочной ткани.
- Рентгеноскопия – определяет прозрачность легочной ткани, обнаруживает очаги уплотнений, полости, наличие жидкости, воздуха в области плевр, патологические изменения.
- Бронхография – рентгенографическое исследование бронхов с помощью контрастного раствора.
- Томография – послойное изучение области легких с помощью рентгенографии. Диагностирует бронхи, легкие на наличие инфильтратов, каверн, полостей.
Лечение
Прежде, чем приступать к лечению следует учесть:
- Терапия назначается в зависимости от выявленного основного заболевания.
- Назначение дозировки и схемы лечения производится строго индивидуально, учитывая основное заболевание, сопутствующие патологии, возможные реакции больного на лекарственные препараты.
При большом количестве выделений используются травяные чаи и настои и другие виды теплого питья. Травы применяют с отхаркивающим, противовоспалительным, обволакивающем эффектами. К ним относятся: шалфей, ромашка, алтея, зверобой и другие.
Также можно проводить ингаляции с эфирными маслами, гидрокарбонатом натрия при отсутствии противопоказаний.
Рекомендации по медикаментозному лечению следующие:
- препараты отхаркивающим эффектом, снижающие скопление бронхиального выделения, облегчающие его выведение (Термопсис, хлорид аммония),
- мукорегулирующие средства, способствующие выведению из бронхов мокроты, стимулируют попадание антибактериальных препаратов в бронхи (Амброксол, Либексин муко, Флюдитек),
- муколитики, способствуют нормализации откашливания выделения из бронхов (АЦЦ, Флуимуцил),
- антигистаминные препараты – в случаях аллергической природы кашля.
В некоторых случаях врачи рекомендуют принимать антибиотики. Отказываться от них, также, как и начинать прием самостоятельно, нельзя, так как это может привести к осложнениям.
Если у ребенка желтая мокрота при кашле, то в дополнение к вышеперечисленным медикаментозным методам применяют:
- Специальный массаж. Проводят его в утреннее время. Для этого малыша кладут на колени грудью вниз, ноги поднимают как можно выше. Спину массируют легкими постукивающими и вибрирующими движениями, направляя их от поясницы к плечам. После такой процедуры у ребенка будет легче проходить откашливание и отхаркивание.
- Если нет специального прибора для ингаляции – небулайзера, то можно провести аналогичную процедуру, дыша теплыми парами отвара. Для этого используют отварную картошку, эвкалипт, сосновые шишки и другое.
- Поставить горчичники. Для этого надеть на ребенка хлопчатобумажные носочки или колготки, а сверху надеть другие носочки, с насыпанным внутрь горчичным порошком. Данная процедура проводится на ночь и способствует отделению мокроты из бронхов.
Осложнения
При отсутствии надлежащего лечения или при неправильно подобранной терапии возможно возникновение осложнений.
Острый бронхит может перейти в хроническую форму, которая требует более длительно и усиленного лечения, а также ряда определенных ограничений. Кроме того, бронхит и трахеит могут перейти в пневмонию. Но данная форма осложнения требует нахождения в стационаре при постоянном наблюдении врачей.
При появлении кашля с желтой мокротой необходимо обязательно обратиться к специалисту для постановки диагноза и назначения адекватного лечения.
Профилактика
Профилактикой кашля с желтой мокротой является предупреждение появления воспалительных заболеваний дыхательной системы и их осложнений.
Воспалительный процесс переходит в нижние дыхательные пути при неправильном или несвоевременно начатом лечении ОРЗ и ОРВИ. Поэтому нужно начинать лечение этих заболеваний после первых симптомов, а не дожидаться исчезновения их самостоятельно.
Для профилактики заболеваний дыхательной системы следует придерживаться правил:
- Отказ от курения. Эта привычка вредна не только для самих курильщиков, но и для тех, кто находится рядом, так как они также получают отравляющую дозу дыма. Это может привести к хроническому бронхиту и эмфиземы.
- В период эпидемий респираторных вирусных заболеваний следует избегать большого скопления людей.
- В некоторых случаях врачи рекомендуют сделать прививки от гриппа и пневмококковых бактерий. Это следует сделать при ослабленном иммунитете и частых вирусных заболеваниях.
- Придерживайтесь правил личной гигиены: мойте руки после улицы, избегайте пользования общественных туалетов и т.д.
- В период эпидемии употребляйте больше свежих фруктов и овощей. Также можно употреблять морсы, компоты, соки, они увлажняют слизистую и благодаря содержащемуся витамину С повышают иммунитет.
- В периоды похолодания, повышения активности вирусных инфекций не следует придерживаться строгих диет. Питание должно быть сбалансированным. В противном случае организм ослабевает, сопротивление инфекциям снижается.
- Одеваться нужно по погоде, не допуская переохлаждения и перегревания.
При появлении кашля следует обратиться к врачу, чтобы избежать осложнений и вовремя начать более щадящую терапию.