Выступающая косточка с внутренней стороны стопы –, это вальгусное искривление большого пальца, которое приводит к возникновению болей при ходьбе, нарушению опорной функции ноги и воспалительным процессам в суставах. Для лечения патологии применяются консервативные и хирургические методы.
Операция по удалению косточки на большом пальце ноги позволяет быстро вылечить выраженные, болезненные и осложненные деформации.

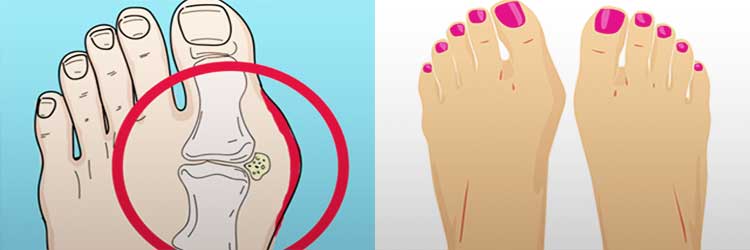
Причины появления нароста
Факторами риска развития вальгусной деформации стопы в области первого пальца являются:
- наследственная предрасположенность к появлению дефекта,
- остеопороз,
- тяжелая физическая работа, постоянное пребывание на ногах во время рабочего дня,
- ношение неудобной узкой обуви, туфлей на высоких каблуках,
- травмы ступни,
- деформация стопы (поперечное плоскостопие и др.),
- большое количество лишнего веса,
- занятия спортом с интенсивной нагрузкой на передний свод стопы (прыжки, бег и др.),
- заболевания эндокринной системы (сахарный диабет, обменные нарушения, патологии паращитовидной железы и др.),
- дефицит витаминов и микроэлементов в питании.

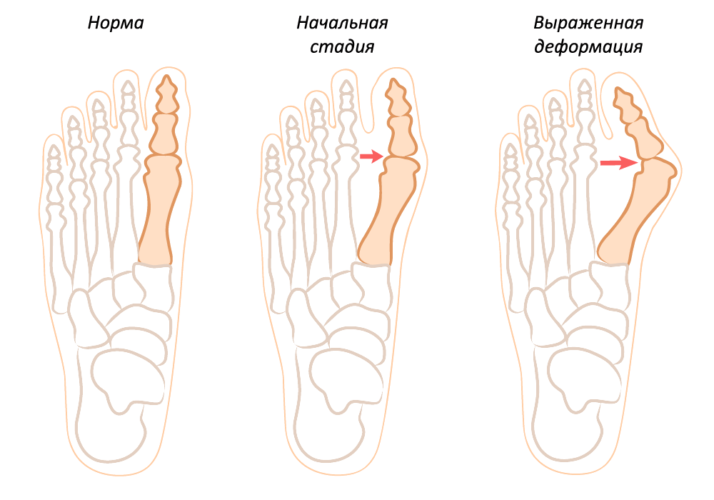
В группу риска входят преимущественно взрослые пациенты. Наиболее часто патологический нарост возникает у женщин. Это обусловлено высокой эластичностью связочно-мышечного аппарата и частым ношением узкой обуви на высоких каблуках.

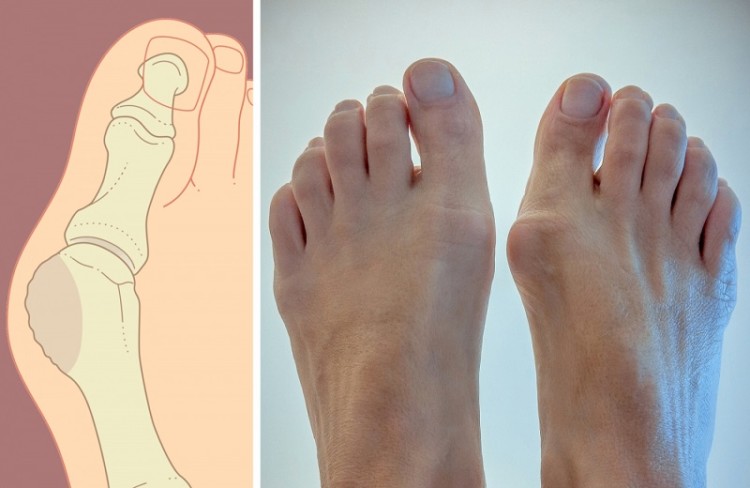
В каких случаях необходимо оперативное вмешательство
Оперативное лечение шишки на ногах рекомендуется при следующих показаниях:
- отклонение пальца от нормальной оси внутрь более 50°,
- наличие сопутствующих искривлений стопы (например, молоткообразно деформированных пальцев, плоскостопия 3-4 степени тяжести и др.),
- выраженное уплотнение сустава между плюсной и проксимальной (первой) фалангой большого пальца,
- воспалительные процессы в суставе и суставной сумке (артрит, бурсит),
- болевой синдром в стопе как при нагрузке (опоре, ходьбе), так и в покое,
- кровоточащая мозоль на поверхности костного нароста,
- неэффективность консервативной терапии при лечении отклонения пальца на угол менее 40°.

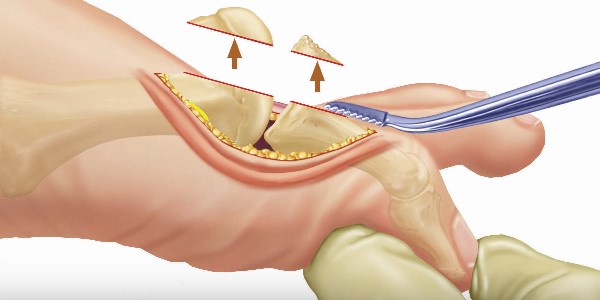
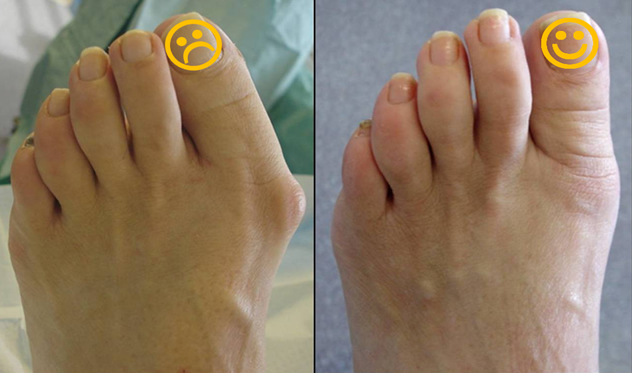
Операция может быть проведена по желанию пациента для устранения косметического дефекта. Хирургическое вмешательство на ранних стадиях проводится малоинвазивными методами и позволяет избежать резекции большого объема тканей.
Плюсы и минусы хирургического метода
Преимуществами хирургического лечения халюс вальгус (вальгусной деформации пальца) являются:
- Небольшая длительность терапии. Продолжительность операции составляет от 15 минут до нескольких часов в зависимости от выбранного метода проведения, наличия осложнений и выраженности деформации. Консервативная терапия длится существенно больше, чем хирургическая коррекция и реабилитация после нее.
- Исчезновение болевых ощущений сразу после заживления тканей. Возникновение болей после устранения дефекта обусловлено только повреждением тканей и нервных волокон. Дискомфорт исчезает сразу после окончания реабилитации, а не по результатам длительного лечения.
- Возможность лечения деформации на любой стадии. Консервативные методы лечения рекомендуется применять только на 1-2 стадии искривления (реже –, до 3 стадии). Хирургия позволяет устранить костный выступ любого размера и все сопутствующие патологии костей, суставов и связок.

К недостаткам операции относятся:
- Риск осложнений. В результате операции на стопе могут развиться следующие осложнения: гематома, воспаление связок и сустава, нарушение чувствительности нервов (повреждение нервных волокон), колющие боли при движениях, некроз, снижение подвижности плюснефалангового сустава и др.
- Необходимость реабилитации. Удаление костного выступа предполагает ношение гипса или повязки для фиксации в период восстановления. Иммобилизация позволяет стабилизировать положение костей в период заживления и снизить риск повторного появления патологического выступа. Также во время реабилитации строго ограничиваются физические нагрузки, что может вызвать неудобства у пациента. При малоинвазивных операциях продолжительность периода восстановления и вероятность развития осложнений минимальны.
- Стоимость лечения. Вне зависимости от выбранного метода цена операции выше, чем стоимость фиксирующих приспособлений, мазей и противовоспалительных средств, которые применяются при консервативной терапии.

Хирургическое иссечение косточки не является гарантией постоянного результата, т.к. сохраняется деформация свода стопы, которая привела к формированию выступа.
Где делают операцию на косточке ноги
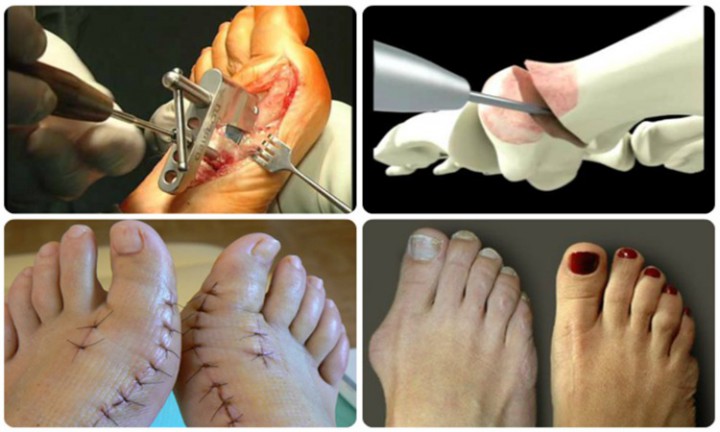
При операции на ноге удалению подлежит не только выступающая шишка возле большого пальца, но и другие костные и мышечные ткани. При восстановлении анатомической формы стопы может корректироваться первая плюсневая кость, проксимальная фаланга и отводящая мышца. Это позволяет снизить риск рецидива деформации.

Первой плюсневой кости
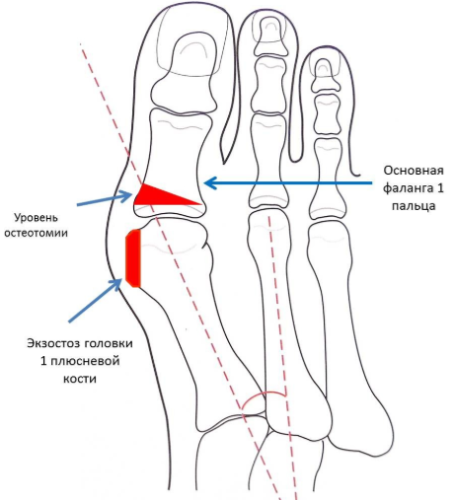
Первая плюсневая косточка располагается между клиновидной костью стопы и фалангой большого пальца. При развитии вальгусного искривления головка плюсны деформируется, и образуется экзостоз, который и имеет вид шишки.

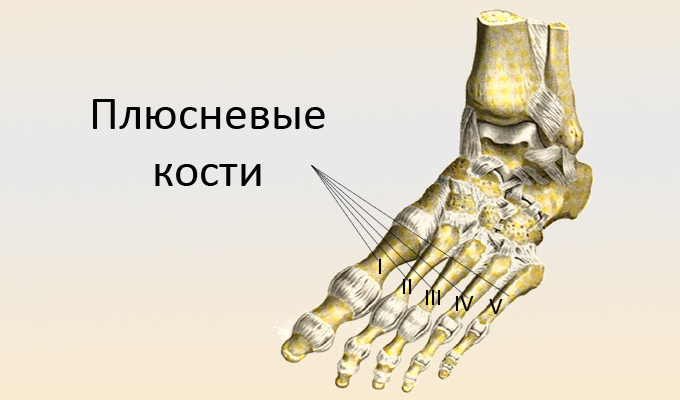
При небольшой выраженности искривления резекции подвергается только экзостоз. Если же палец сильно смещен относительно оси, то кость укорачивают или выпиливают в ней клиновидный разрез, который позволяет восстановить нормальную форму стопы. При необходимости кость дополнительно фиксируется с помощью искусственных материалов (винтов, спиц) или собственных тканей, взятых у пациента.

Отводящей мышце
Отводящая мышца большого пальца прикрепляется к проксимальной фаланге и позволяет отводить и сгибать палец в плюснефаланговом суставе. Она предназначена для стабилизации свода при нагрузке на ногу или уплощении стопы под действием массы тела, поэтому ее излишняя эластичность может послужить причиной развития экзостоза.

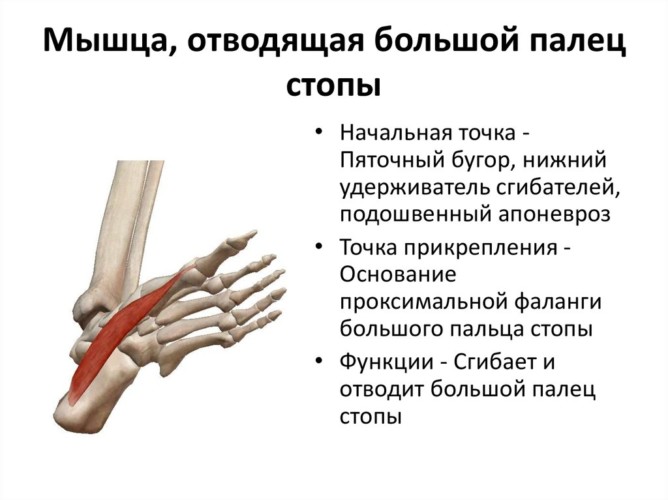
При небольшой выраженности деформации часть отводящей мышцы отрезают, а ее край прикрепляют к плюсневой кости. Это способствует восстановлению анатомической формы ступни и стабилизации положения большого пальца.
При сопутствующей молотообразной деформации операция проводится на связках стопы. Транспозиция и пересечение этих структур позволяет полностью восстановить нормальную форму пальцев.

Проксимальной фаланге
При большой степени искривления пальца резекции может подвергнуться не только первая кость, но и проксимальная фаланга. Необходимость уменьшения фаланги пораженного пальца для восстановления формы стопы определяется хирургом после проведения предоперационной рентгенографии.

Разновидности и правила проведения операций
В зависимости от степени деформации косметический дефект можно исправить с помощью открытых или малоинвазивных операций. Выбранный метод вмешательства определяет длительность периода реабилитации, продолжительность ношения гипса и операционные риски.

Резекция экзостоза
Резекция экзостоза позволяет убрать выступ плюсны и фаланги. Для проведения операции хирург делает разрез длиной в несколько сантиметров и отделяет мягкие ткани от костей. Патологический выступ косточки сбивается с помощью хирургического долота, а оставшуюся шероховатую поверхность пораженной кости полируют.

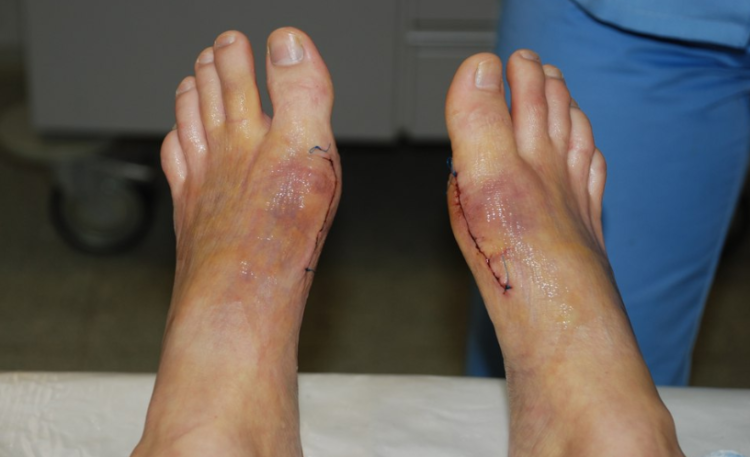
После окончания резекции мягкие ткани последовательно укладываются поверх костей и сшиваются. Между первым и вторым пальцем фиксируется плотный валик из ваты, который предохраняет травмированную область от сдвига. На всю стопу накладывается иммобилизирующая шина.
Операция проводится под местным наркозом.
Операция по Хохману
Метод Хохмана предполагает удаление участка кости. После применения местной анестезии врач разрезает ткани вдоль пораженных косточек первого пальца и иссекает слизистую сумку, которая находится в месте соприкосновения экзостоза с мягкими тканями.
После иссечения сумки отсекается сухожилие мышцы, которое прикреплено к фаланге. Посредством хирургического долота из кости выбивается клиновидный осколок. Изъятие этого осколка позволяет быстро выровнять суставную ось.

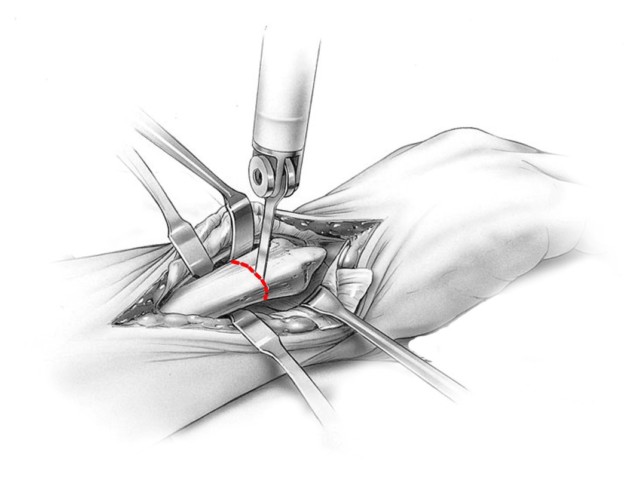
Части кости вокруг выбоины стабилизируются с помощью дополнительных креплений (проволок, пластин и др.). После восстановления оси сустава спиливается оставшийся патологический выступ.
Отсеченная ранее отводящая мышца укорачивается и прикрепляется на нужное место. Это способствует выравниванию плюснефалангового сочленения и фиксации осколков кости.
По окончании коррекции ткани сшиваются, а на стопу накладывается гипс. Операция по Хохману требует более продолжительного восстановления, чем резекция экзостоза, но снижает риск рецидива.

По Мак-Брайду
Коррекция методом Мак-Брайда предполагает усечение отводящей мышцы. Этот способ используется только при небольших размерах шишки и отсутствии дистрофии костной ткани.

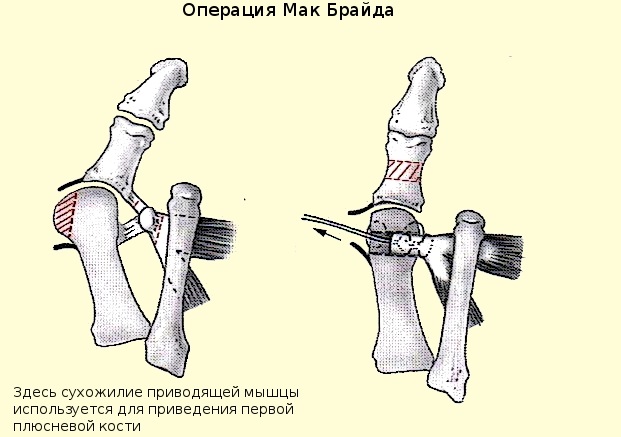
Для проведения операции хирург разрезает стопу со стороны подошвы ноги и отделяет сухожилие мышцы от первой фаланги пальца. После отсечения мышцу слегка укорачивают и прикрепляют к плюсневой кости. Созданное натяжение способствует выпрямлению и стабилизации положения сустава. При наличии других типов деформации операции подвергаются и другие мышцы.
После усечения мышцы ткани сшиваются, а на стопу накладывают гипс.
Коррекция по Мак-Брайду применяется преимущественно у молодых пациентов с 1-2 степенью деформации.

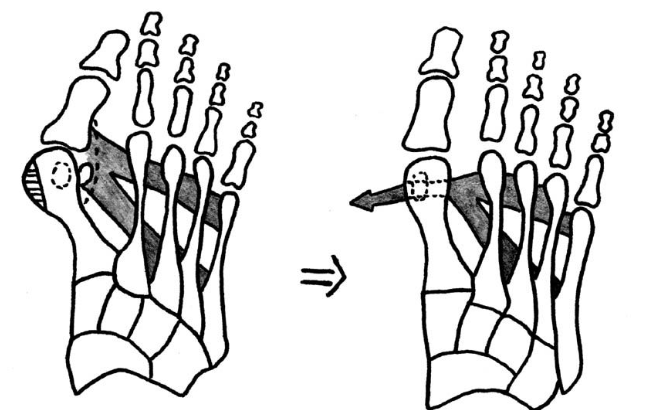
По Вредену-Мейо
Коррекция по Вредену-Мейо предполагает иссечение части фаланги, плюсны или обеих костей. Она назначается преимущественно пожилым пациентам с 4 степенью деформации пальца.
Хирург делает разрез и отделяет мягкие ткани. После этого он вывихивает фалангу или плюсневую кость и отсекает ненужную часть кости хирургической пилой. Перед тем как состыковать сочленение, врач полирует края спиленной кости. По окончании операции мягкие ткани сшиваются шелковой нитью, а поверх стопы накладывается иммобилизирующая шина.

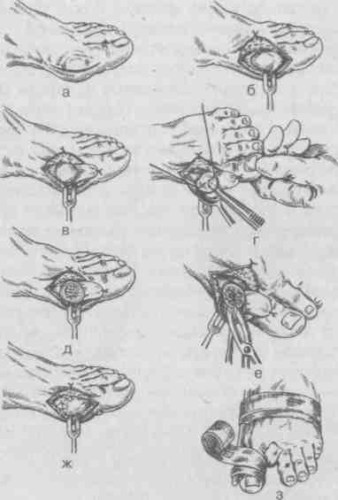
Остеотомия проводится под местным наркозом.
Внимание! Недостатком исправления дефекта по этой методике является высокий риск нарушения опорной функции ноги вследствие большого объема иссеченной кости.
По методике ЦИТО
Коррекция по методу ЦИТО проводится с применением аутотрансплантата (укрепляющего протеза, полученного из сухожилий пациента).
Укрепление сустава выполняется одновременно с остеотомией. После иссечения клиновидного осколка в образованную полость помещается трансплантат из тканей пациента. Для дополнительного укрепления оси сустава в кость вставляются спицы, а сухожилие отводящей мышцы укорачивается.

После этого мягкие ткани сшиваются, стопа иммобилизуется с помощью гипса.
Перкутанная малоинвазивная остеотомия
Перкутанная малоинвазивная коррекция кости проводится через небольшие отверстия, что позволяет сократить срок реабилитации и снизить риск операционных осложнений.

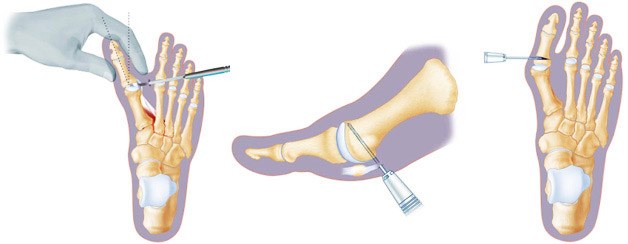
Хирург рассекает мягкие ткани, а затем бурит в первой плюсневой кости отверстие диаметром в 2 мм. С одной стороны в созданное отверстие помещается спица, а с другой –, спица с винтом. 2 спицы воздействуют на положение костей и фиксируют ось сустава. Впоследствии обе спицы убирают под контролем рентгена, а введенный винт остается.


При большой степени деформации фаланга и плюсна дополнительно укорачиваются.
При использовании стандартного отверстия вместо швов накладывается асептическая повязка.
С помощью лазера
Коррекция дефекта костей пальца может проводиться как стандартными хирургическими инструментами (ломом, пилой, долотом, буром и др.), так и лазерным пучком. Лазер убирает экзостоз методом выжигания, что снижает травматичность резекции, сокращает срок реабилитации и исключает риск попадания инфекции.

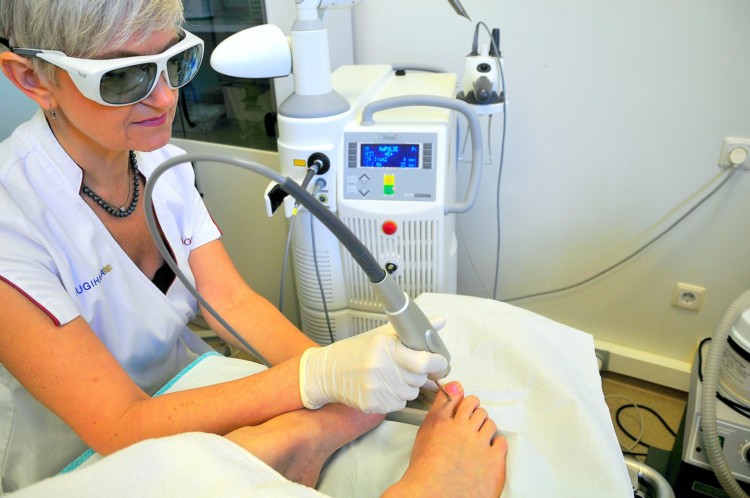
Наложение шины или гипса после лазерной резекции не требуется.
Послеоперационный период
Длительность реабилитации зависит от выраженности искривления и выбранного метода коррекции сустава. После окончания необходимо:
- принимать антибиотики, анальгетики и противовоспалительные препараты в течение 5-7 дней,
- носить гипс в течение 3-10 недель (исключается при малоинвазивных методиках),
- надевать специальную обувь Барука в течение всего периода реабилитации,
- ограничить физические нагрузки.


Первые движения пальцами стопы разрешено делать уже через несколько дней после проведения операции, а специальную лечебную гимнастику для восстановления подвижности сустава –, только после исчезновения постоперационного отека.


Переносить нагрузку на пятку и наружную часть ступни можно через 7-10 дней, а становиться на всю стопу –, через 1 месяц после операции.
Профилактические методы
Чтобы избежать образования экзостоза после реабилитационного периода, необходимо следовать рекомендациям лечащего врача, носить специальные ортопедические стельки и отказаться от занятий спортом и ношения высоких каблуков не менее чем на полгода после операции.


Важным для профилактики рецидива является и правильный выбор обуви: ношение узкой обуви не по размеру и без супинатора может спровоцировать повторное развитие патологии.

