По сравнению с другими вирусными поражениями печени, гепатит С наиболее опасен. Он не вызывает выраженных симптомов и плохо распознаётся иммунной системой. Изменчивость антигена препятствует разработке вакцины, поэтому каждый человек рискует заразиться. Отсутствие лечения на ранней стадии чревато развитием хронического инфекционного процесса, который медленно истощает ресурсы печени и приводит к раку, циррозу, инвалидности, а также другим тяжёлым последствиям.
Причины гепатита С, пути заражения гепатитом С
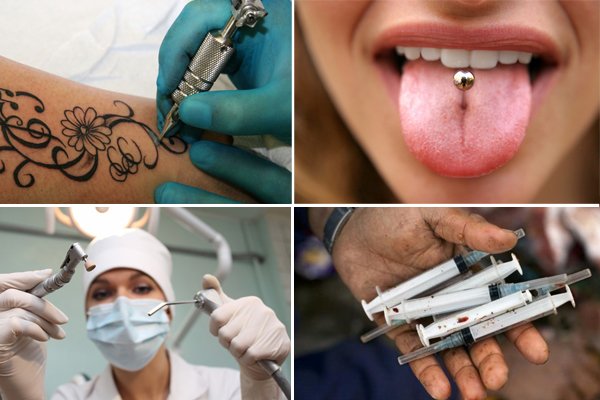
Наибольшее количество вируса HCV циркулирует в крови. В других биологических жидкостях (слюне, сперме, влагалищных выделениях и прочем) он также присутствует, но в меньших концентрациях.
Пути заражения:
- через кровь (гематогенный),
- половой,
- от больной матери ребёнку (вертикальный).
Способы передачи вируса разные, но причина развития болезни общая — проникновение антигена в кровоток.
HCV может передаваться при:
- проведении различных медицинских манипуляций, предполагающих повреждение кожного покрова,
- нанесении татуировок,
- посещении парикмахерских, маникюрных кабинетов,
- введении наркотических средств внутривенным путём.
Сейчас анализ на антитела к HCV входит в список обязательных перед любой операцией, однако так было не всегда. До 1989 года учёные и медики не знали о его существовании, поэтому пациенты, которым делали переливание крови до этого времени, входят в группу риска.
Период инкубации и первые симптомы вирусного гепатита С
К нечастым причинам возникновения болезни относятся:
- беспорядочные половые связи, незащищенный секс, частая смена сексуальных партнёров,
- заражение малыша во время родов или при кормлении,
- использование чужих зубных щёток, нижнего белья, полотенец,
- проникновение антигена через поцелуи.
Обязательное условие инфицирования — повреждение кожного покрова. Чтобы антиген проник в организм, кровь или другая биологическая жидкость заразного человека должна попасть в ранку к здоровому. Размер полноценной вирусной частицы 30-60 нм, поэтому для проникновения HCV достаточно микроповреждения.
Гепатит Ц не передаётся фекально-оральным и воздушно-капельным путём.
Симптомы гепатита С
После проникновения вируса в организм болезнь начинается не сразу. Инкубационный период (с момента заражения до появления клинических признаков) длится 2-26 дней. В это время антиген адаптируется к новым для него условиям и начинает размножаться.
Заподозрить HCV по симптоматике сложно, потому что она напоминает проявления гриппа или другой вирусной инфекции. Зачастую вирус выявляют случайно при поступлении в стационар или проведении профосмотра.
Первые признаки гепатита С у женщин и мужчин
Симптомы гепатита одинаковы для обоих полов, однако женщины выносливее, поэтому у них клиника менее выражена, хотя всё индивидуально.
В остром периоде у взрослых и детей отмечается:
- слабость,
- озноб,
- головная, мышечная и суставная боль,
- повышение показателей термометра,
- тошнота, иногда рвота,
- снижение аппетита,
- появление кожных высыпаний (редко).
Большинство закрывают глаза на ухудшение самочувствия и переносят болезнь на ногах, устраняя симптоматику средствами из домашней аптечки.
В остром периоде иммунитет способен победить возбудителя самостоятельно, тогда клинические признаки исчезают и перестают беспокоить.
У 80% людей, которым не проводилось лечение, болезнь переходит в хроническую форму, а симптомы меняются.
Смертельно ли заболевание гепатит С
Хронический гепатит
В этом периоде признаки болезни слабо выражены или отсутствуют, что препятствует своевременной диагностике.
Хроническая инфекция сопровождается:
- упадком сил,
- вегетативными расстройствами,
- апатией или раздражительностью,
- проблемами со сном и другими признаками.
В результате недомогание приводит некоторых больных к врачу, другие продолжают списывать неприятные симптомы на усталость, нервное истощение, плохое питание. Значительная часть инфицированных чувствует себя хорошо.
Выраженные признаки гепатита появляются на фоне тяжёлых повреждений печени. В этой фазе присутствуют:
- проблемы с сосудами,
- дискомфорт в районе правого подреберья,
- горечь во рту,
- внешние изменения,
- пожелтение слизистых оболочек, белков глаз, кожи,
- отёчность нижних конечностей, живота,
- асцит (скопление жидкости в брюшной полости),
- расширение вен и артерий в верхней половине туловища,
- сильные приступы тошноты,
- отсутствие аппетита,
- утолщение пальцев рук по типу барабанных палочек,
- осветление кала,
- потемнение мочи,
- нарушение пищеварительного процесса,
- психоневрологические расстройства,
- потеря сознания,
- галлюцинации и прочее.
Больные часто жалуются на снижение интеллектуальных способностей, проблемы с координацией движений, ухудшение зрения и прочее. По одной из гипотез это объясняется проникновением вируса в головной мозг.
Виды и стадии гепатита С
 Согласно международной классификации болезней гепатит, вызванный HCV, подразделяют на острый (код B17.1) и хронический (код В18.2).
Согласно международной классификации болезней гепатит, вызванный HCV, подразделяют на острый (код B17.1) и хронический (код В18.2).
Классическое течение вирусной инфекции начинается с острой фазы, сопровождающейся невыраженными признаками интоксикации. Молниеносные или сверхбыстрые формы не зафиксированы. Тяжёлое течение свойственно гепатитам типа А и В.
Если высокая вирусная нагрузка отсутствует, то хроническая форма протекает без симптомов. Этих людей называют вирусоносителями. Многих волнует, чем отличается такой вид, гепатит С как передаётся. Понятие обозначает, что HCV в организме есть, однако размножение антигена частично сдерживается иммунитетом.
Считается, что такой человек не опасен для окружающих, но по факту все обстоит иначе. Риск заразиться от вирусоносителя гораздо ниже, но он есть.
Генотипы вируса
Генотипом называют совокупность генов организма. У HCV их около 6 разновидностей, которые подразделяются на подтипы.
В России распространены три генотипа — 1, 2 и 3. Чаще диагностируют 1b. Реже в порядке убывания 3, 1a, 2.
К особенностям первого генотипа относится:
- высокий риск развития осложнений в виде цирроза и гепатоцеллюлярной карциномы,
- устойчивость ко многим схемам лечения и частые рецидивы,
- преобладание симптомов астении и вегетативных расстройств.
Второй генотип лучше реагирует на медикаментозные препараты и реже приводит к фиброзному поражению печени, а также раковым опухолям. Рецидивы возникают нечасто.
 По данным статистики, генотипы 3a и 3b выявляют преимущественно у молодых людей до 30 лет. Они отличаются быстрым прогрессированием и в течение 7-10 лет способны привести к циррозу или карциноме. У 70% лиц на фоне этой инфекции отмечается гепатоз, то есть жировое перерождение печени.
По данным статистики, генотипы 3a и 3b выявляют преимущественно у молодых людей до 30 лет. Они отличаются быстрым прогрессированием и в течение 7-10 лет способны привести к циррозу или карциноме. У 70% лиц на фоне этой инфекции отмечается гепатоз, то есть жировое перерождение печени.
Медики выделили ряд закономерностей между генотипом и путями заражения. Разновидность 1b чаще выявляют среди лиц, которым проводили переливание донорской крови, 3a чаще диагностируют среди наркоманов.
В редких случаях в крови больных людей циркулируют одновременно несколько генотипов. Это говорит, что инфекции были переданы, одновременно от одного больного либо произошло повторное заражение.
Четвёртый, пятый и шестой генотип у жителей стран бывшего СНГ диагностируют крайне редко. Этот тип инфекции не типичен для данного региона. Зачастую его привозят из тёплых стран или заражаются от других путешественников, побывавших в Африке, Азии, Египте.
Учёным пока не удалось создать прививку против HCV из-за высокой степени изменчивости антигена.
Диагностика гепатита
Обследование на гепатит начинается с проведения анализа на суммарные антитела. Эти маркеры появляются в ответ на действие антигена. В крови больного острой формой они определяются через 1-1,5 месяца после заражения.
Обнаружение иммуноглобулинов говорит, что человек: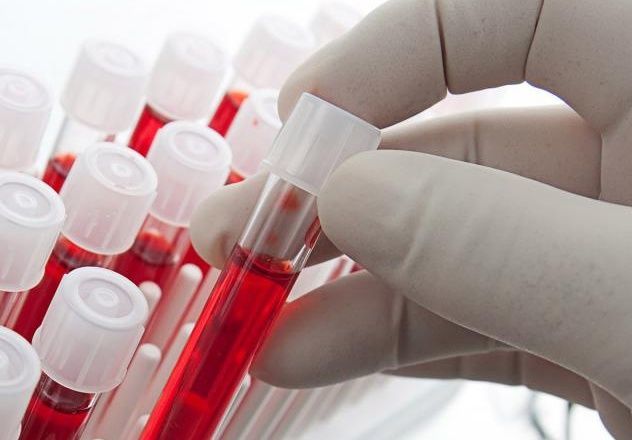
- болеет острой или хронической формой инфекции,
- является носителем,
- сталкивался с возбудителем, но переборол его самостоятельно,
- проходил медикаментозное лечение.
При положительном ответе пациент должен прийти на консультацию к врачу и сдать дополнительные анализы:
- антитела к lgMи lgG методом ИФА,
- РНК HCV качественный и количественный,
- ПЦР-генотипирование.
На основании полученных данных ставится точный диагноз. Если анализ на антитела был ложноположительным, а другие маркеры инфекции не выявлены, то человек считается здоровым.
Чтобы узнать, какие изменения произошли в организме после внедрения вируса, проводят дополнительные исследования:
- развёрнутый и биохимический анализ крови,
- коулограмму,
- общий анализ мочи,
- фибро-тест,
- другие.
Оценить состояние печени и других органов поможет:
- ультразвуковое исследование,
- рентген,
- фиброскан,
- МРТ, КТ,
- допплерография.
При выраженных признаках энцефалопатии проводят оценку работы головного мозга с помощью энцефалограммы, компьютерной томографии.
Лечение вирусных гепатитов С на разных стадиях
Что такое гепатит типа С и как его лечить, подскажет лечащий врач. Медикаментозная схема подбирается в зависимости от генотипа, вирусной нагрузки и других показателей.
До 2013 года официально считалось, что вирус HCV победить нельзя. Применяемые препараты (рибавирин, интерфероны альфа) избавляли от болезни лишь в 40-50% случаях, часто случались рецидивы.
Ситуация в корне поменялась с выходом на рынок нового противовирусного препарата прямого действия Софосбувира американского производства. Этот медикамент в два раза сократил продолжительность терапии и избавил от большинства побочных эффектов.
Единственный недостаток нового средства — это цена. В настоящее время стоимость курса составляет от 84 тыс. долларов до 168 тыс. Выпуск дженериков индийского производства позволил сократить цену более чем в 100 раз (в среднем 1-2 тыс. долларов за курс).
Лечением HCV занимается врач-инфекционист и другие специалисты. Подбор медикаментов на форумах и самостоятельное применение чреваты серьёзными последствиями. Ранняя диагностика помогает сократить продолжительность лечения.
Традиционная противовирусная терапия при гепатите С
 Несмотря на появление медикаментов нового поколения, старые схемы до сих пор используются и могут комбинироваться с препаратами непосредственного воздействия на антиген.
Несмотря на появление медикаментов нового поколения, старые схемы до сих пор используются и могут комбинироваться с препаратами непосредственного воздействия на антиген.
Классическая терапия предполагает назначение:
- Рибавирина. Противовирусный препарат, эффективный в отношении гепатита С, респираторных, герпетических и других вирусов. Попадая в организм, он подавляет синтез вирусной РНК и ингибирует репликацию новых вирионов, значительно снижая вирусную нагрузку.
- Интерферона 2b.Эти белковые вещества, вырабатываются в организме естественным путём в ответ на вторжения антигена. Они останавливают процесс размножения в заражённых клетках, повышают способность противостоять инфекции, уменьшают признаки воспаления.
- Пегинтерферона альфа-2b. Этот вид медикаментов действует аналогично обычным интерферонам 2b, однако отличается пролонгированным действием. Препараты являются «золотым стандартом» в лечении гепатита С, которые комбинируют с Рибавирином и таблетками направленного действия на HCV (Софосбувиром и дженериками).
Главные цели комбинированного лечения — снижение вирусной нагрузки, остановка патологических изменений в печени, удаление инфекции из крови.
Дозировка подбирается индивидуально в зависимости от:
- возраста и пола пациента,
- состояния здоровья,
- формы болезни,
- генотипа,
- вирусной нагрузки,
- других препаратов, включённых в схему.
В среднем суточная доза Рибавирина составляет 2000 мг, которую делят на 2 приёма или внутривенных введения. Инъекции обычного Интерферона 2b делают трижды в неделю, а пролонгированного 1 раз в 7 дней.
Препараты непосредственного воздействия на HCV
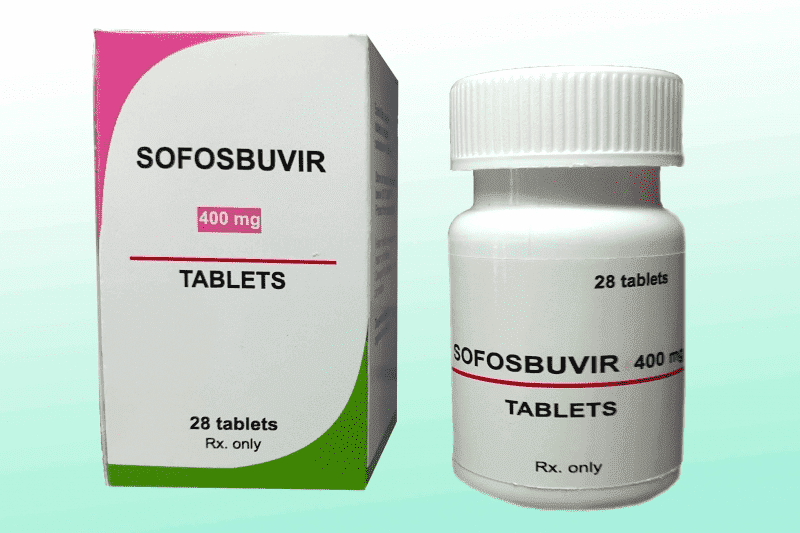 Новые медикаменты получили не один положительный отзыв. Они содержат в составе Софосбувир, Даклатасвир, Ледипасвир или их комбинацию. Вещества противовирусного действия оказывают непосредственное влияние на HCV, а в отношении других РНК вирусов неэффективны.
Новые медикаменты получили не один положительный отзыв. Они содержат в составе Софосбувир, Даклатасвир, Ледипасвир или их комбинацию. Вещества противовирусного действия оказывают непосредственное влияние на HCV, а в отношении других РНК вирусов неэффективны.
После проникновения в организм препятствуют сборке новых вирионов и внедрению вирусных агентов в здоровые клетки печени.
При выборе данной лекарственной схемы выздоровление наблюдается в 95% случаев. У большинства больных снижение вирусной нагрузки отмечается в первые сутки после приёма.
Длительность терапии у пациентов с хорошим вирусологическим ответом, не имеющих цирроза, 12 недель (комбинация Софосбувир + Даклатасвир).
При наличии компенсированного фиброзного поражения печени и плохой реакции на предыдущее лечение время увеличивается до 24 недель, а вместо Даклатасвира применяется Рибавирин. По показаниям в схему включают инъекции пролонгированного интерферона.
Самые распространённые препараты на основе Софосбувира:
- Гепцинат.
- Гратисовир.
- Гепцвир.
- Софовир.
- Софихеп.
Аналоги Даклатасвира:
- Даклавир.
- Даклахеп.
- Натдак.
Медикаменты с комбинированным составом:
- Гепцинат-LP, Ледихеп (Софосбувир + Ледипасвир).
- Велпанат, Веласоф (Софосбувир + Велпатасвир).
Покупку лекарственных средств стоит осуществлять у проверенных поставщиков с хорошей репутацией. Из-за высокой стоимости их часто подделывают.
Гепатопротекторы при гепатите
Гепатопротекторы не обладают противовирусными свойствами. Их задача — восстанавливать печень и защищать её от агрессивного воздействия окружающей среды.
Вылечить инфекцию этими средствами невозможно, потому что они никак не действуют на HCV. Избавиться от серьёзных последствий при помощи гепатопротекторов тоже не получится, но приём таблеток или введение инъекций поможет замедлить или остановить прогрессирование гепатоза, цирроза.
Препараты гепатопротекторной группы отличаются составом, поэтому подбирать их должен лечащий врач.
Активными компонентами выступают:
- силимарин (Гепабене, Карсил),
- эссенциальные фосфолипиды (Эссенциале, Эссливер),
- печень крупного рогатого скота и свиней (Гепатамин, Прогепар),
- экстракт артишока (Хофитол, Цинарикс),
- адеметионин (Гептрал).
Их применяют в составе комплексной терапии или в период восстановления.
Иммуномодуляторы
Важным этапом в процессе лечения HCV является укрепление иммунитета.
Для этого применяют медикаментозные средства, например, Задаксин, Темоген, настойку эхинацеи. Нелишними будут витаминно-минеральные комплексы.
С разрешения врача в состав комплексной терапии включают лекарственные травы, обладающие иммуномодулирующими свойствами.
К таким относятся:
- родиола розовая,
- элеутерококк,
- ромашка,
- чабрец,
- зверобой и прочие.
Поднять иммунитет после болезни поможет употребление:
- лука,
- чеснока,
- мёда,
- сухофруктов,
- орехов,
- имбиря,
- цитрусовых и прочих продуктов.
Прибегая к домашним методам лечения, нужно помнить, что всё хорошо в меру. Злоупотребление определёнными группами продуктов может привести к аллергическим реакциям, несварению желудка и другим малоприятным последствиям.
Диетическое питание
Длительное течение болезни сильно отражается на состоянии печени, поэтому сразу после постановки диагноза пациенту показано щадящее питание.
В период лечения и реабилитации рекомендуется отказаться от:
- жирного мяса, рыбы,
- копчёных и колбасных изделий,
- майонеза,
- жгучих блюд,
- алкоголя,
- тортов, пирожных,
- фастфуда и полуфабрикатов,
- продуктов, напичканных химическими добавками.
Рекомендуется ограничить количество кофе и шоколада.
Предпочтение отдают:
- растительной пище (овощам, фруктам, зелени),
- кисломолочной продукции с пониженным содержанием жира (кефиру, ряженке, простокваше, творогу),
- крупам (манной, овсяной, рисовой, гречневой).
Рацион должен состоять из паровых, отварных, тушёных, запечённых в духовке блюд. Жареное и приготовленное на костре в этот период нежелательно.
Сколько лет можно прожить с гепатитом С
Прогноз результатов лечения гепатита С
Успех лечения зависит от многих факторов. В первую очередь это разновидность инфекции, исходя из которой подбирается терапевтическая схема.
Выбор современных средств значительно улучшает прогноз. Полное излечение происходит у 95% больных с отсутствием тяжёлых поражений печени. В некоторых случаях требуется подключение стандартных препаратов.
При лечении Рибавирином и интерферонами прогноз хуже. Полное излечение возможно в 40-50% случаев.
Вирус HCV часто приводит к быстро прогрессирующему циррозу печени или раку. На поздних стадиях требуется трансплантация донорского органа. Наличие ВИЧ-инфекции ухудшает прогноз.
Побочные эффекты противовирусной терапии
Большинство пациентов, проходивших лечение пегиинтерферонами и Рибавирином, утверждают, что неприятных симптомов было много.
Среди них:
- повышенное потоотделение,
- тремор конечностей,
- ломота в теле,
- головная боль, головокружение,
- тошнота, рвота, ухудшение аппетита,
- снижение массы тела,
- тахикардия,
- аллергические реакции,
- неврологические расстройства и прочие.
На фоне инъекций интерферонов 2b были зафиксированы случаи инфарктов миокарда у людей со слабой сердечно-сосудистой системой.
Лечение средствами направленного действия переносится легче. Большинство заявляют, что жалобы отсутствуют вовсе. Особенно ощутили разницу больные, которые имели опыт лечения по классической схеме.
Сколько живут с гепатитом С, если не лечить
На этот вопрос не ответит даже опытный врач. Каждый случай индивидуален. Если у больного присутствует 1 и 3 генотип, то прогноз хуже. Эти разновидности приводят к быстрому поражению печени и развитию сопутствующих патологий.
Большую роль в прогрессировании играет активность вируса в крови. При небольшой вирусной нагрузке заболевание может протекать 10-30 и более лет, не вызывая при этом проблем с внутренними органами.
Многие вирусоносители с 1 и 3 генотипом сталкиваются с медленным развитием фиброза или ростом злокачественных опухолей. В последнем случае больной проживёт не более 5 лет.
При регулярном употреблении алкоголя и наркотиков риск заработать серьёзное поражение печени повышается в 100 раз.
Кроме того, на течение болезни сильно влияет состояние иммунной системы, поэтому если человек не лечится медикаментами, то должен уделять больше внимания здоровью.
Во многих странах есть специальные программы, избавляющие от инфекции за счёт государства или частных организаций. Для этого обращаются в бесплатный региональный центр реабилитации, предоставляют документы и становятся на очередь. Недостатком такого лечения является использование устаревших средств (Рибавирина и интерферонов).
Осложнения гепатита С
На фоне хронической инфекции чаще всего появляется гепатоз. Это заболевание характеризуется перерождением здоровых гепатоцитов в жировую ткань. Симптомы патологии, как правило, отсутствуют или проявляются лёгким дискомфортом в правом подреберье.
Само по себе заболевание неопасное и полностью излечимо при правильном подходе. Отсутствие терапии приводит к дальнейшему прогрессированию и циррозу (код по МКБ-10 К74).
Жировая дистрофия присутствует у половины инфицированных лиц, независимо от генотипа. У 27% людей, которым поставили диагноз цирроз, был обнаружен вирус HCV, принадлежащий преимущественно к 1 и 3 типу.
Скорость перерождения печёночной ткани отличается. Рубцы возникают спустя 5 и более лет с момента заражения. Большинство людей, страдающих от воздействия антигена свыше 30 лет, имеют серьёзные осложнения.
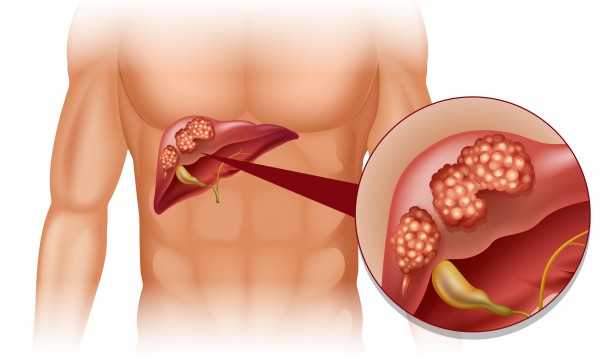 К грозным последствиям HCV относится карцинома печени (код по МКБ-10 С22). Гепатоцеллюлярный тип в 85% случаев развивается на фоне гепатита С или В, а также цирроза. Заболевание протекает со стёртой клиникой. Появляется тянущая боль в правом верхнем квадрате, диспепсические расстройства, лихорадка, сильная слабость и другие признаки рака.
К грозным последствиям HCV относится карцинома печени (код по МКБ-10 С22). Гепатоцеллюлярный тип в 85% случаев развивается на фоне гепатита С или В, а также цирроза. Заболевание протекает со стёртой клиникой. Появляется тянущая боль в правом верхнем квадрате, диспепсические расстройства, лихорадка, сильная слабость и другие признаки рака.
Опухоль прогрессирует быстро. При отсутствии лечения прорастает в соседние органы и даёт метастазы (в 45% случаев в лёгкие).
Как выглядит гепатоцеллюлярная карцинома, видно на фото.
В редких случаях HCV не приводит к нарушению работы печени.
Крепкий иммунитет позволяет излечиться в острой фазе самостоятельно или частично подавить активность вируса при переходе в хроническую форму.
Профилактика гепатита С
Болезнью можно заразиться где угодно, поэтому важно знать, что из себя представляет патология, гепатит С как передаётся от человека к человеку.
Защититься от вируса на 100% невозможно, однако профилактика позволит минимизировать риск. Для этого стоит:
- Выбирать салоны тату, парикмахерские и другие учреждения с хорошими отзывами на форумах.
- Не доверять малознакомым сексуальным партнёрам, всегда надевать презерватив.
- Заклеивать ранки на руках лейкопластырем перед выходом на улицу.
Крепкий иммунитет помогает преодолеть инфекцию в остром периоде и не допустить развитие хронического процесса. Для его повышения рекомендуется больше гулять, правильно питаться и заниматься спортом.
Меры профилактики при наличии больного в семье
 Вирус HCV крайне редко проникает бытовым путём. Заразиться от больного можно при использовании общих бритвенных станков, зубных щёток и прочих предметов личного пользования, на которые могла попасть его кровь.
Вирус HCV крайне редко проникает бытовым путём. Заразиться от больного можно при использовании общих бритвенных станков, зубных щёток и прочих предметов личного пользования, на которые могла попасть его кровь.
Через полотенца, одежду, столовые предметы возбудитель не передаётся, поэтому тщательная дезинфекция и ограждение больного от контакта с другими членами семьи не требуется.
Половым партнёрам важно использовать презерватив и избегать сексуальных отношений при наличии кожных повреждений, воспалительных процессов в области гениталий.
Если заражённый получил травму, то предметы, на которые попала кровь, обеззараживают. HCV погибает:
- при обработке антисептиком,
- при 10-минутном кипячении.
Соблюдая меры предосторожности, можно свести риск заразиться в быту к минимуму.
Профилактика заражения плода и новорождённого
Учитывая бессимптомное течение болезни и нежелание людей проходить ежегодные анализы, HCV часто обнаруживают во время беременности.
Присутствие антигена не влияет на гестационный период и правильное развитие плода, если дополнительные патологии отсутствуют.
В утробе риск заражения исключён, потому что малыша защищает плацента. Вирус проникает в кровь новорождённого при травмировании кожных покровов, что нередко происходит при естественных родах или кесаревом сечении.
В грудном молоке возбудитель отсутствует, поэтому кормление не запрещено. Главное — следить за целостностью сосков. Если на них есть трещины, лактацию приостанавливают до полного заживления.
При 1 и 3 генотипе с высокой вирусной нагрузкой есть рекомендации прекратить грудное вскармливаниеи начать лечение.
Дети, рождённые от больных матерей, входят в группу риска, поэтому первые несколько лет жизни нуждаются в наблюдении.
Гепатит Ц — это не приговор, хотя лечение длительное, дорогое и не всегда эффективное. На ранних стадиях шанс выздороветь больше, поэтому всем людям рекомендуется сдавать анализ на антитела к HCV один раз в год. Вакцины против гепатита С не предусмотрено. Из-за изменчивости вируса иммунитет к нему не вырабатывается, поэтому высока вероятность повторного заражения.
Более подробную информацию о гепатите С можно узнать, посмотрев видео.

