Ноги человека подвергаются большим нагрузкам в течение всей жизни. Избыточное давление на них способствует развитию костных заболеваний. Изменение внутренних сводов стопы –, одно из них.
Вопрос, как лечить плоскостопие, волнует 3% населения земного шара, которые имеют врожденную патологию. Часто ли встречается заболевание у остальных людей, статистики на этот счет не существует, но врачи утверждают, что в большом количестве.

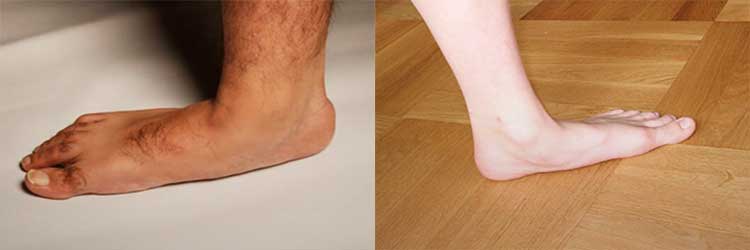
Как выглядит патология и причины ее развития
Человеческая нога имеет 33 сустава, которые держат 26 разных костей. А также в ней находится более 100 мышц, сухожилий и связок. Стопа удерживает вес тела, сохраняет равновесие, не дает человеку упасть в положении стоя и при ходьбе. Она состоит из трех видов костей, самая большая из них –, пяточная. Другие кости, ладьевидная, кубовидная и медиальная, образуют арку стопы, за счет которой нога поднимается над поверхностью земли. Стопа имеет два свода –, продольный и поперечный, составляющие арку.

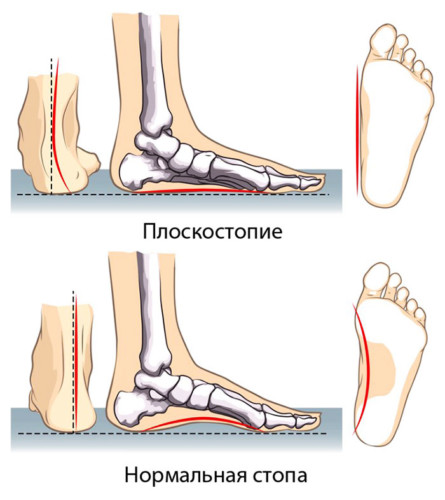
Свод ступни обеспечивает человеку легкий шаг, помогает правильно распределить массу тела между ногами. Когда кости, составляющие свод, разрушаются, то нога ступает по земле тяжело, как бы волочась при этом. Легкость походки утрачивается, человек начинает при движении переваливаться с ноги на ногу. Развившееся нарушение, плоскостопие, может быть врожденным или приобретенным.

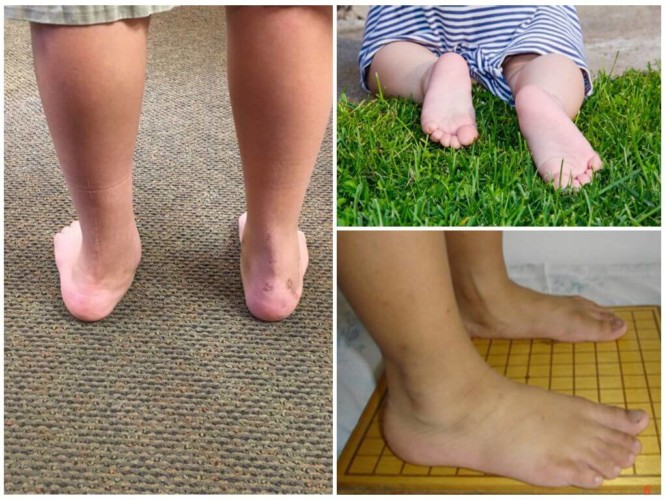
Арки младенцев еще не развиты, и только к 2-3 годам связки и сухожилия в ноге укрепляются. У большинства детей к 6 годам формируется нормальная нога, без признаков плоскостопия. У некоторых возникают структурные деформации и задержки в развитии костной системы, что приводит к патологии стопы.
Внимание! Соотношение женщин и мужчин, склонных к плоскостопию, –, 10 к 1.
Плоскостопие часто ассоциируется с генетическими нарушениями, которые проявляются в детстве:
- врожденная плоская нога,
- нарушение двигательной координации,
- синдром Элерса-Данлоса (наследственное заболевание, вызванное дефектом в синтезе коллагена).

У 25% взрослых людей с врожденной аномалией плоскостопие остается на всю жизнь. Чаще всего плоские ноги не создают дискомфорта.
Важно! Плоскостопие у детей, если оно не врожденное, проявляется в подростковом возрасте. Без профилактических мероприятий и лечения оно в дальнейшем будет прогрессировать.
В некоторых случаях плоскостопие возникает в связи с травмами или заболеваниями костей и суставов.
Виды
Существуют две формы плоской ноги:
- гибкая,
- жесткая.
Если свод стопы просматривается, когда человека стоит, но его не видно, если нога поднята, то это гибкая форма. В том случае, если в положении сидя и стоя арку не видно, это жесткое плоскостопие.

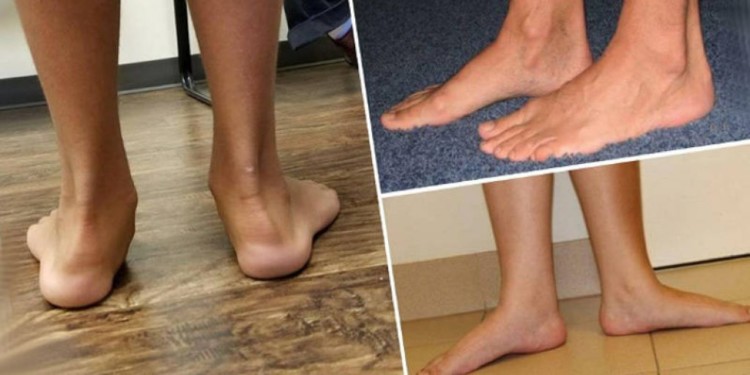
Первый тип иногда называют педиатрическим плоскостопием, потому что он впервые проявляется в детстве.
Второй тип называется взрослым приобретенным, или дисфункцией задних большеберцовых сухожилий. Это прогрессирующее отклонение, связанное с ослаблением мышц, часто вызывает боль и отеки на внутренней части подошвы. В дальнейшем может привести к артриту стопы и голеностопного сустава.

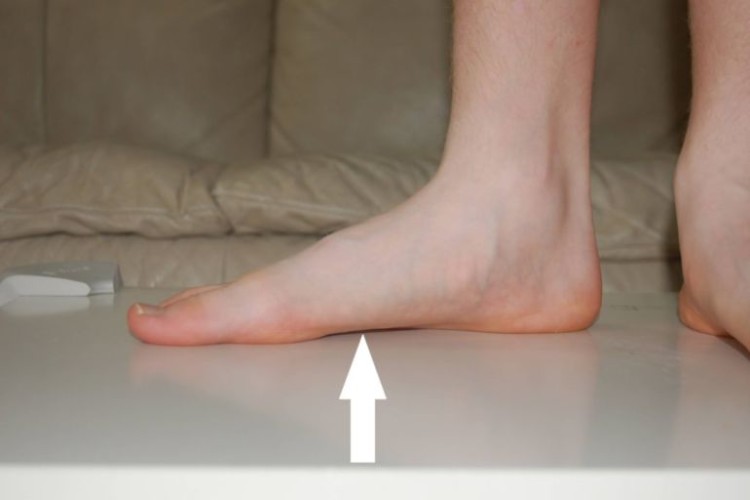
Врожденное жесткое основание стопы встречается редко.
По изменениям в костной структуре плоскостопие подразделяется на несколько видов.
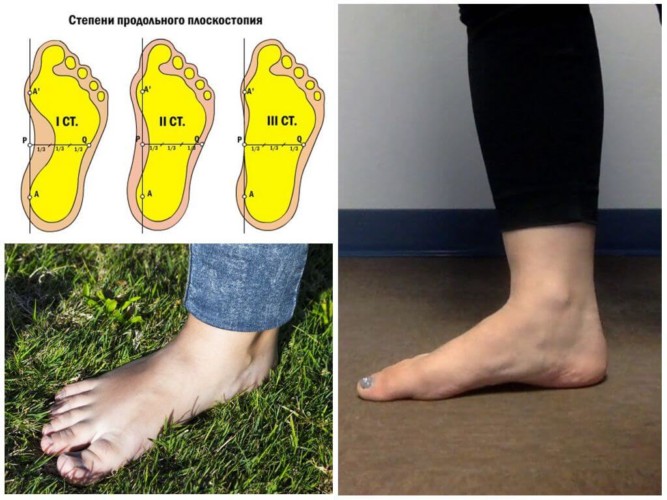
Продольное
Уплощение (понижение) продольного свода стопы, когда вся площадь подошвы полностью соприкасается с полом, называется продольным плоскостопием.
Оно зависит часто от массы тела. Чем выше вес человека, тем сильнее нагрузка на стопу и больше уплощение. Этот вид плоскостопия характерен для женщин от 16 до 25 лет.

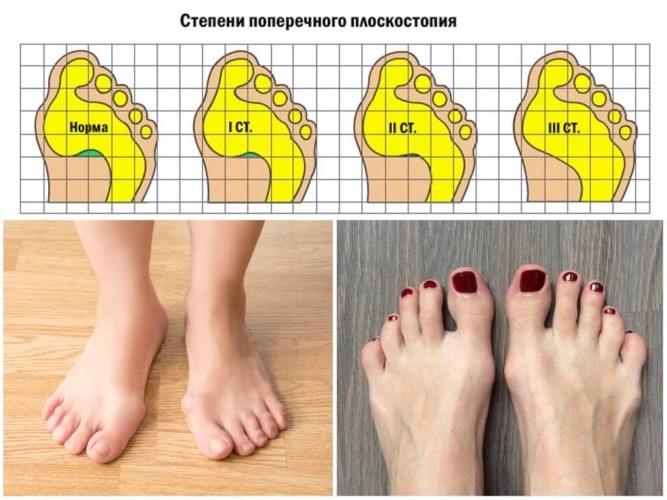
Поперечное
Деформация костей в этом случае происходит за счет уплощения поперечного свода. Передний ее отдел опирается на головки плюсневых костей, и кости становятся веерообразными. При этом длина стопы уменьшается за счет выпячивания большого пальца наружу (в виде косточки) и деформации среднего пальца.
Такое нарушение свода развивается в большинстве случае у женщин после 50 лет, особенно у тех, которые проводят много часов стоя, на работе. Иногда разрушение обусловлено наследственной слабостью мышц и связок. У мужчин поперечная деформация появляется редко и связана чаще с травмами.

Травматическое
Последствия переломов лодыжек, пяточной кости, предплюсны могут сказаться на развитии травматического плоскостопия. После операций часто опускается внутренний свод стопы, растягиваются связки, происходит смещение ладьевидной кости. Функциональность стопы снижается, подошва ног полностью соприкасается с землей.

Паралитическое
Этот вид плоскостопия возникает после перенесенного полиомиелита. Причина его возникновения –, паралич большеберцовых мышц. Степень поражения ноги зависит от характера и тяжести полиомиелита.

Рахитическое
Перенесенный в детском возрасте рахит может вызвать нарушение формирования костей стопы. Они становятся менее прочными, не выдерживают нагрузок при ходьбе. Ослабленные мышцы и связки приводят к деформации стопы.

Наследственное
Когда человек рождается со слабым связочным аппаратом, что иногда передается по наследству, есть вероятность возникновения плоскостопия. Оно не является самостоятельным наследственным заболеванием, но встречается в семьях, где родственники имели в детстве дисплазию соединительной ткани, например синдром Марфана. Эта болезнь относится к группе патологий соединительной ткани, которые могут передаваться по наследству.

Отдельной формой можно считать статическое плоскостопие, встречающееся у 80% людей с нарушенной конфигурацией стопы. Причины его возникновения:
- слабость мышц и связок из-за малой физической нагрузки на стопу и голень,
- лишний вес,
- длительные нагрузки на ноги, связанные с профессиональной деятельностью,
- постоянное ношение высоких каблуков и неудобной обуви.
Этот вид плоскостопия можно приобрести в любом возрасте.
Степени и характерные симптомы у детей и взрослых
При обнаружении плоскостопия вначале определяют степень его фиксированности, для чего используют функциональные пробы. Первоначально определяется длина стопы, затем –, высота, которая измеряется от пола до верхней ладьевидной кости с точностью до 1 мм. Отношение первой величины ко второй, выраженное в процентах, называется подометрическим индексом Фридланда.

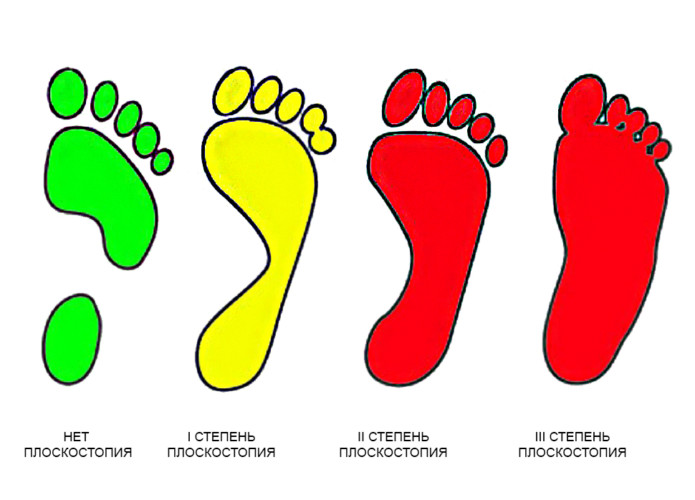
Существует три степени продольного плоскостопия.
Первая
Начальная степень иногда характеризуется слабовыраженной болью в стопе, усталостью ног, которые проявляются при нагрузках на нижние конечности. С помощью функциональных проб выявляется, что опущение высоты продольного свода не зафиксировано. Для первой степени индекс составляет 29-27 мм.

Вторая
Для этой ступени характерно снижение высоты продольных сводов, и оно частично фиксировано. Подометрический индекс составляет 27-25 мм. Строение стопы видоизменяется, появляется характерный признак: вальгус пяточного отдела. При этом болят ступни, голени, могут возникнуть сопутствующие сосудистые расстройства. Ножные мышцы не могут долго удерживать стопу в правильном положении.

Третья
При третьей степени изменяется форма стопы. Добавляется вальгусная деформация пяточного и среднего отделов стопы. Это влияет на появление болей в голени, пояснице, коленном суставе. Возникают болезненные точки под первым пальцем и по краю пятки. Функциональные пробы могут быть выполнены с большим трудом, высота продольных сводов не меняется. Подометрический индекс составляет 25 мм и ниже.

Изменение положения первой плюсневой кости вызывает отклонения большого пальца наружу (hallux valgus), который смещается под или на соседние пальцы. Головка первой плюсневой кости начинает разрастаться, что приводит нередко к бурситу.
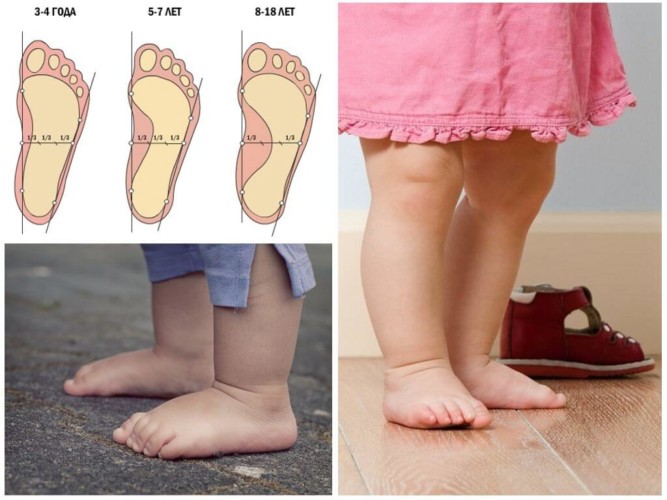
У детей до 6-летнего возраста происходит формирование арочного свода, и признаки плоскостопия выявить затруднительно. Функциональное нарушение происходит после этого возраста, и оно проявляется усталостью при ходьбе, игре, характерным боковым стаптыванием обуви. Иногда появляются боли в голеностопном суставе, усиливающиеся к вечеру, отечность стоп.

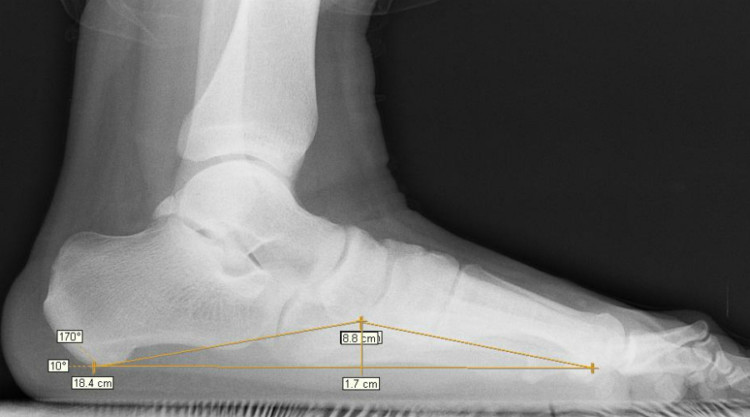
Подометрический индекс для детей составляет:
- плоскостопие 1 степени –, 23-25 мм, нет видимой деформации стопы,
- 2 степень –, 25-17 мм, уплощение стопы уже видно,
- 3 степень –, менее 17 мм, присутствуют постоянные боли в стопе.
Чем опасно плоскостопие
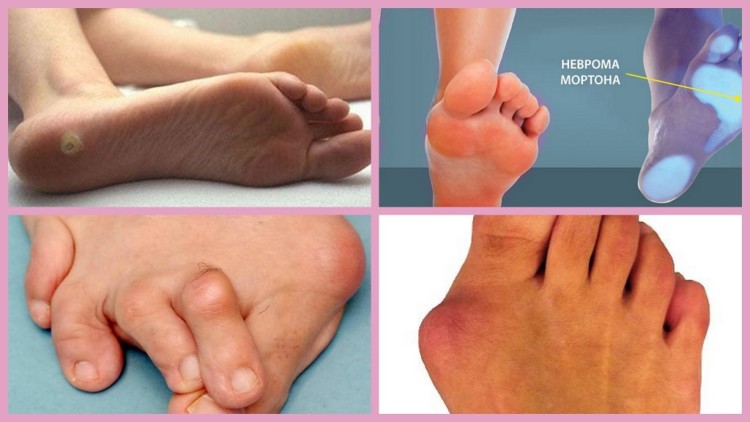
Плоские своды ноги доставляют неудобства при ходьбе. Меняется походка, ощущаются постоянная боль и тяжесть в нижних конечностях, пояснице. Неправильная осанка, изменения в костной системе приводят к другим проблемам: грыже межпозвонкового диска, нарушению в позвоночнике и суставах, появлению мозолей, натоптышей и шишек на подошве ноги.

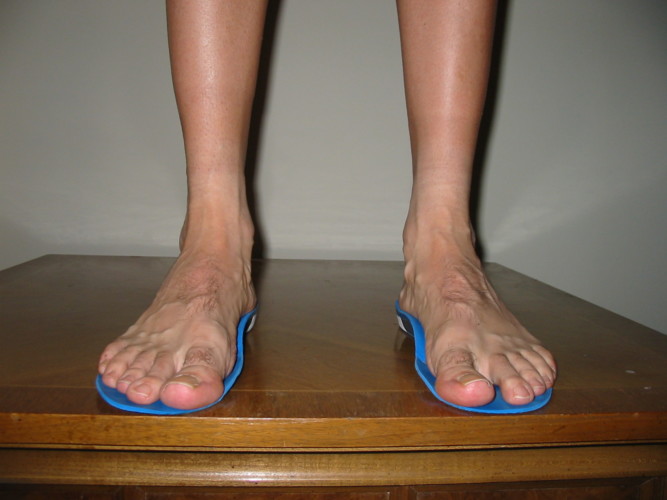
На одной ноге
При развитии плоскостопия на одной ноге происходит перераспределение нагрузки и большая часть тяжести тела падает на здоровую ногу. Со временем происходит деформация опорно-двигательного аппарата, что приводит к боковому искривлению позвоночника, нередко к сколиозу.

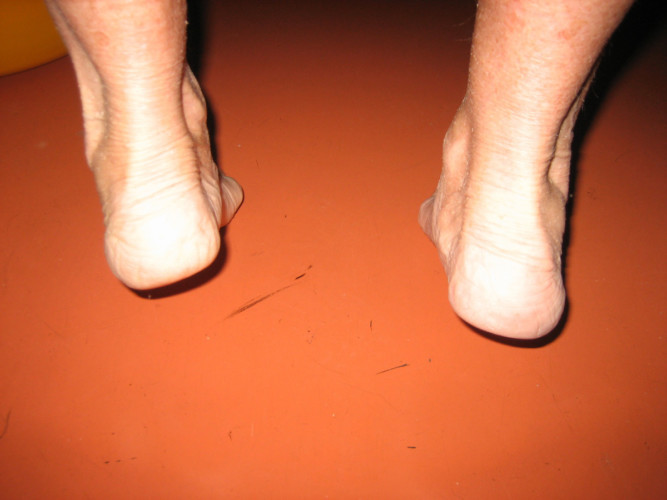
На обоих
При плоскостопии страдают в первую очередь суставы, так как на них увеличивается вертикальная нагрузка. Большую нагрузку испытывает голеностопный сустав, коленный, тазобедренный. Немало достается и позвоночнику, резкие вертикальные толчки при тяжелой ходьбе способствуют появлению болей, а впоследствии развиваются остеохондроз и радикулит.

Перечень осложнений при плоскостопии:
- непропорционально развитые мышцы ног,
- заболевания стоп, коленных суставов,
- болезни тазобедренного сустава,
- осложнения на позвоночнике,
- вросший ноготь,
- варикозное расширение вен,
- заболевание подошвенного нерва (появление пяточных шпор).
Способы диагностики
Лечением плоскостопия в медицинских учреждениях занимаются врачи-ортопеды. В некоторых странах, в связи со значимостью проблемы, появились врачи-подиатры.

Методы, использующиеся в диагностике:
- опрос,
- осмотр,
- подометрия (проведение функциональных тестов на основе расчетов Фридланда),
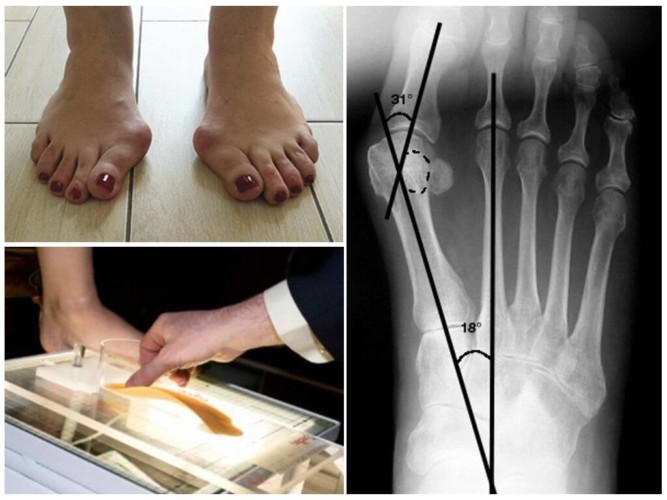
- плантография (экспресс-тест отпечатка ноги с использованием крема или раствора Люголя),
- рентгенография, с помощью которой делается снимок обеих стоп в боковой и прямой проекциях.

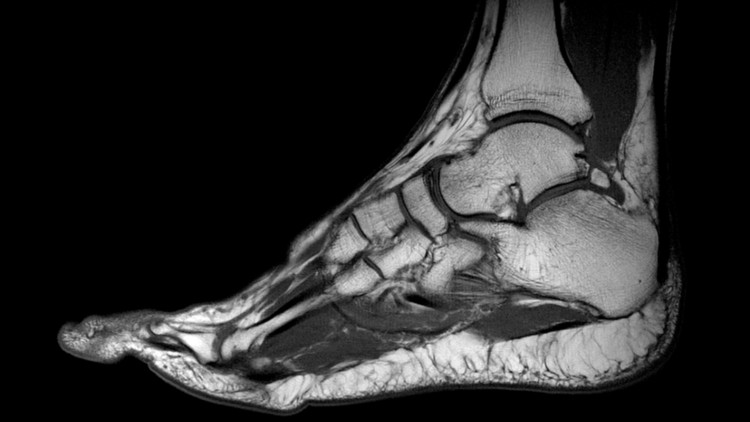
При наличии сильных болей могут проводиться визуализационные тесты, чтобы выяснить основную причину болевых синдромов:
- КТ-сканирование, подходит для диагностики артрита и оценки неровностей угла стопы,
- ультразвуковое исследование,
- МРТ, позволяет выявить травмы пятки, показывает изображения поврежденных костей.

Лечение плоскостопия зависит от типа искривления стопы, стадии прогрессирования и болевых симптомов. На последующую терапию также влияют факторы: является ли оно гибким, жестким, врожденным или приобретенным.
Коррекционная терапия
Только 25% людей с плоскостопием нуждаются в медикаментозном лечении. Им прописывают болеутоляющие препараты, а затем, при снижении болевого порога, назначают массаж и физиотерапию.
Внимание! Начинать бороться за исправление плоских ног надо с укрепляющих упражнений для связок и мышц стопы. Чаще всего врачи назначают массаж и физиотерапию.
Физиотерапевтические процедуры
Физиопроцедуры включают в себя:
- электрофорез,
- магнитотерапию,
- УВЧ,
- парафино-озокеритовую аппликацию.

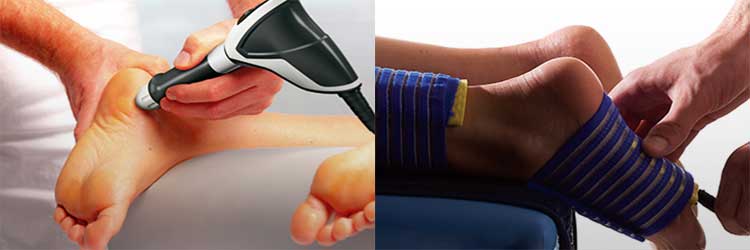
Проведенные сеансы помогут не только нормализовать обмен веществ, усилить кровоток, но и уменьшить боли, укрепить ноги, связки и мышцы в них.
Массажи
Помимо традиционного лечения, хорошо влияет на восстановление организма массаж. Лечебные сеансы лучше доверить профессионалу, но некоторые упражнения можно проводить дома. Для этого желательно приобрести массажный коврик, тренажеры для плоскостопия. Отличным вариантом массажных действий будет ходьба босиком по песку, гальке, камням.

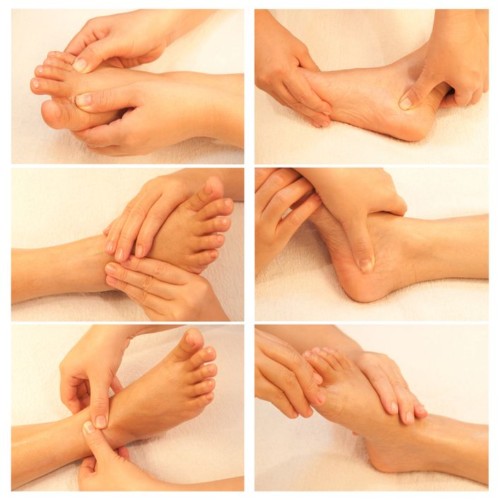
Упражнения снимают мышечную усталость, улучшают лимфообращение, кровоток, укрепляют мышцы. Их проводят в следующей последовательности:
- массирование икроножных мышц,
- растирание ахиллова сухожилия,
- массаж голени,
- массирование тыльной стороны стопы,
- массаж подошвы.


Упражнения желательно проводить в сочетании с лечебной физкультурой.
Гимнастика и физкультура
Врач может назначить сеансы лечебной физкультуры, которые полезны при любом виде плоскостопия. Все упражнения ЛФК направлены на коррекцию голеностопного сустава, восстановление и исправление стопы.


Занятия можно проводить самостоятельно в домашних условиях. Ежедневно по утрам необходимо выделить 10-15 минут для выполнения упражнений, составляющих базовую программу лечебной гимнастики при плоскостопии.


Ортопедическая обувь и специализированные стельки
Многие проблемы плоскостопия связаны с неправильно подобранной обувью. При выборе необходимо учитывать любые отклонения в стопе.
Принцип подбора ортопедической обуви –, внутренний край стопы в среднем и заднем отделе должен иметь возвышение, так же как и наружный край в переднем отделе. Это делается с помощью специальных накладок внутри обуви.


Если плоскостопие не сильно выражено, то можно подобрать обувь, которая будет обеспечивать поддержку связок и мышц. Туфли следует выбирать с комфортной шириной, с утолщенным, невысоким каблуком. Хорошая подошва, имеющая амортизацию, и сгибающийся носок обеспечат естественное движение ноги.
При сильно выраженном плоскостопии обувь подбирается с помощью индивидуального ортезирования.

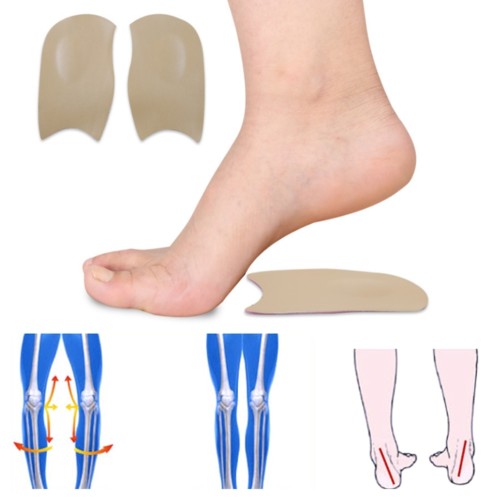
В исправлении неправильной походки помогают ортопедическая стелька или стелька-супинатор. Их предназначение –, профилактика правильной постановки стопы, снижение нагрузки на опорно-двигательный аппарат. Ортопедические стельки можно использовать на первой ступени плоскостопия. Они могут быть пробковые, силиконовые, гелевые, из вспененного материала. Их производят в различных вариантах:
- вкладыши в переднюю часть стопы,
- вкладыши-задники,
- стельки на всю ступню,
- стельки на половину ступни.


Специальная обувь и стельки помогают исправить нарушения в строении ступни, предотвращают плоскостопие, появление пяточных шпор.
Хирургическое вмешательство
Хирургическое вмешательство необходимо в тяжелых случаях, когда утрачена возможность ходьбы, присутствуют сильные и постоянные боли.

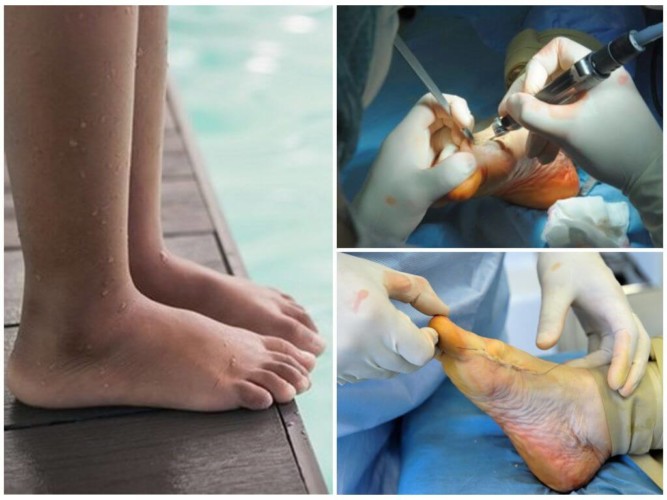
Оперативное вмешательство предполагает вставку металлического имплантата в заднюю часть стопы для поддержки свода. Нередко проводят операции по реконструкции сухожилий и слиянию суставов для правильной перестройки стопы.
Внимание! В послеоперационный период иногда происходит деформация стопы, особенно после воздействия на мягкие ткани. Для того чтобы избавиться от этого, проводят операции на кости стопы.
Дополнительные методы лечения
К числу дополнительных методик относятся:
- мануальная терапия,
- иглоукалывание,
- гирудотерапия,
- грязевые аппликации.


Эти виды лечения направлены на нормализацию процесса в мягких тканях, улучшение микроциркуляции крови. Перед началом сеансов необходимо провести консультацию с лечащим врачом.
Соблюдение диеты
При плоскостопии особой системы питания не существует. Рацион должен быть составлен таким образом, чтобы в организме ускорились обменные процессы и лишний вес постепенно уходил.


Принципы, которых следует придерживаться при составлении меню:
- использовать продукты, содержащие витамины группы В,
- избегать избыточного употребления фосфора, который приводит к нарушению фосфорно-кальциевого обмена и деминерализации костей,
- соблюдать водно-солевой обмен, для этого включать в меню такие продукты, как тыква, кабачки, арбузы, чернослив, курага,
- употреблять больше продуктов в сыром виде,
- есть чаще хлеб грубого помола, каши, овощи и фрукты, содержащие клетчатку.
Витамины
Для нормализации обменных процессов организму необходимы минеральные вещества, витамины, которые способствуют укреплению костной системы и уменьшают риск развития плоскостопия.


На какие витамины следует обратить внимание:
- витамины группы В: В1 содержится в цитрусовых, печеном картофеле, горохе, фасоли, В2 находится в молочных продуктах, В6 –, в орехах, курином мясе, чечевице, бананах,
- витамин С,
- витамин D, как профилактика рахита.
Профилактика плоскостопия
Для предотвращения возникновения плоскостопия с детства необходимо приучать ребенка вырабатывать правильную походку. При ходьбе не следует сильно разводить носки ног, чтобы не перегружать связки во внутреннем крае стопы. Правильно подобранная обувь с детства предотвратит развитие плоскостопия.


Обратите внимание! Необходимо помнить о том, что неудобная, тесная обувь ведет к деформации ноги.
Надо чаще ходить босиком там, где есть возможность. Ходьба по неровной поверхности, на цыпочках, спортивные игры, плавание улучшают кровообращение, вырабатывают правильную походку.
Для тех, кто стоит на рабочем месте по 7-8 часов в день, надо подкладывать под ноги амортизирующий коврик, иметь удобную, комфортную обувь или вкладывать в нее стельки. Каждые 3-4 часа желательно делать двигательную гимнастику для стоп, стараться менять их положение с подошвы на ребро и обратно.

