Несмотря на значительные достижения современной медицины, аутоиммунный гепатит (АИГ) остается довольно сложным заболеванием в сфере гепатологии. Часто встречается под названием волчаночный или активный. В большей степени поражает молодых женщин до 30 лет и в климактерический период (после 50 лет), может диагностироваться у малышей. Относится к числу редких, плохо изученных патологий.
Классификация болезни
Аутоиммунный гепатит – это прогрессирующее хроническое заболевание печени, при котором собственная иммунная система постепенно разрушает клетки органа. Носит воспалительно-некротический характер, при этом в крови присутствует большое количество иммуноглобулинов и антител, имеющих печеночную ориентацию. Не передается воздушно-капельным путем. Классификация недуга производится на основе выявленных в сыворотке крови антител. Существует три разновидности заболевания, различающихся спецификой, реакциями на терапию и исходом:
- АИГ 1 типа – характеризуется наличием антител к: гладкомышечным клеткам, актину (белку мышечной ткани, участвующему в сократительных процессах), антинуклеарным антителам (группе антител, появляющихся при системных заболеваниях соединительной ткани). Развивается в любом возрасте, но чаще в 10–20 лет и период постменопаузы. При отсутствии терапии более 40% пациентов в течение трех лет получают цирроз печени. Хорошо поддается лечению кортикостероидами, порядка 20% больных показывают стойкую ремиссию после того, как иммунодепрессанты отменяют. Активный гепатит 1 типа распространен в Западной Европе и Соединенных Штатах Америки.
- АИГ 2 типа – проявляется антителами к: микросомам печеночных и почечных клеток, антигенам щитовидной железы, париетальным клеткам желудка. Часто диагностируется у людей после 35 лет и детей, 60% из которых — девочки. В старшей возрастной группе преобладают мужчины. Характеризуется острыми клиническими проявлениями, быстро прогрессирует в цирроз. У большей части пациентов на момент постановки диагноза в печени уже начались необратимые процессы. Нередко сочетается с другими патологиями (тиреоидит, витилиго, диабет, язвенный колит). Второй тип активного гепатита показывает большую устойчивость к медикаментозному лечению и рецидивирует после прекращения иммунотерапии. Имеет менее благоприятные прогнозы на исход болезни по сравнению с АИГ 1 типа.
- АИГ 3 типа – отличается наличием в крови антител к печеночному антигену. Этому виду присущ ревматоидный фактор. Многие специалисты не выделяют его отдельной формой недуга, определяя специфическим маркером первого типа.

Кроме того, в классификации следует выделить формы заболевания, имеющие признаки хронического вирусного гепатита, первичного склерозирующего холангита (ПСХ), криптогенного гепатита, первичного билиарного синдрома (ПБЦ).
Причины возникновения болезни
До сих пор причины появления недуга остаются невыясненными. Считается, что к изменениям в работе иммунной системы человека, провоцирующим развитие АИГ, приводят вирусные заболевания: герпес, гепатиты A, B, C, болезнь Эпштейна-Барра, корь, цитомегаловирусная инфекция.
Еще одной причиной патологии является прием некоторых лекарственных препаратов (например, Интерферон). Не стоит исключать из списка негативных факторов наследственность.
Симптоматика болезни
Выраженность симптомов напрямую зависит от формы гепатита. При остром заболевании клинические проявления имеют стремительный характер. Если патология перешла в стадию хронической, вялотекущей, то симптоматика слабая, волнообразная.
Обычно первые признаки болезни замечают молодые люди до 30 лет. Появляются жалобы на: сильную слабость, переутомление, изменение цвета мочи и каловых масс, возникновение желтизны кожи, слизистых и склер (белочных оболочек глаза).
В 25% случаев аутоиммунный гепатит на начальном этапе проходит бессимптомно, что приводит к обнаружению патологии только на стадии цирроза. Затрудняет диагностику наличие острого инфекционного заболевания печени (цитомегаловирус, герпес). В этом случае АИГ берется под сомнение.

Развитие хронического гепатита происходит постепенно с нарастанием основных признаков. В этом случае больной отмечает: слабость и головокружение, тупую боль в правом подреберье, периодическую желтизну склер, повышение температуры тела.
Среди других симптомов болезни следует выделить:
- чувство тяжести в правом подреберье,
- тошнота, потеря аппетита,
- увеличение лимфатических узлов, печени и селезенки,
- покраснения на коже, зуд, угревая сыпь,
- боль в суставах, их отечность,
- сбои в менструальном цикле у женщин,
- усиление волосяного покрова по всему телу.
Довольно часто при болезни производится излишек гормонов коры надпочечников, что приводит к появлению синдрома Иценко-Кушинга с характерной симптоматикой: истончение и уменьшение мускулатуры конечностей, быстрый рост веса, возникновение на щеках болезненного, красного румянца, пигментация кожи, особенно в местах активного трения (локти, шея).
Более 35% больных параллельно с АИГ страдают другими аутоиммунными заболеваниями. Чаще всего диагностируют: витилиго, гингивит, герпетиформный дерматит Дюринга, болезнь Грейвса, плеврит, местный миозит, ирит, пернициозная или гемолитическая анемия, тиреоидит Хашимото, клубочковый нефрит, красный плоский лишай, диабет, синдром Хаммана-Рича, хроническая крапивница, миокардит, перикардит, ревматоидный артрит, синдром гиперкортицизма, болезнь Шегрена, узловатая эритема, системная красная волчанка, неспецифический язвенный колит.
Диагностирование болезни
Правильно поставить диагноз при данной болезни очень сложно, даже при выраженных симптомах. Проблема заключается в том, что признаки не проявляются все сразу, а, как правило, по отдельности. В результате врач может спутать АИГ с иным заболеванием и без комплексного обследования, включающего лабораторные и инструментальные мероприятия, выявление затруднительно. Обычно диагностика проходит путем исключения других печеночных патологий, особенно вирусных гепатитов.
В первую очередь врач собирает анамнез жизни пациента и фиксирует основные жалобы на самочувствие. Обязательно отмечают наличие хронических и наследственных заболеваний, вредные привычки, условия работы (контакт с химическими веществами, излучениями), длительный прием лекарственных препаратов, ранее перенесенные воспалительные процессы в брюшной полости, сепсис.
Далее проводится осмотр больного, при котором доктор обращает внимание на состояние кожных покровов, слизистых оболочек, склер глаз. Изменение размеров печени и болезненность этой области обнаружит пальпация. При подозрении на патологические процессы в органе назначаются анализы.
Лабораторные исследования включают:
- Общий анализ крови – покажет уровень лейкоцитов и гемоглобина. Повышенное содержание белых клеток говорит о воспалительном процессе в теле человека.
- Биохимический анализ крови – при болезни выявляет повышение нормы билирубина и аминотрансфераз.
- Исследование крови на наличие вирусов гепатитов A, B, C.
- Иммунологический анализ крови – у больного АИГ наблюдается повышение иммуноглобулинов G, гамма-глобулинов и некоторых антител (к гладким мышечным тканям, различным печеночным структурам, микросомам и антинуклеарных).
- Коагулограмма – позволяет оценить свертываемость крови. При циррозе печени этот показатель будет низким.
- Биохимические маркеры фиброза печени (PGA-индексы) – необходим для выявления цирроза печени.
- Исследование кала на простейших и яйца глистов. Некоторые паразиты поражают печень, вызывая сходные с АИГ симптомы.
- Копрограмма – микроскопическое, химическое и физическое лабораторное исследование каловых масс. Позволяет оценить состояние желудочно-кишечного тракта и правильность его функционирования.
Для подтверждения диагноза аутоиммунный гепатит нужно пройти ряд инструментальных процедур. В первую очередь назначается УЗИ органов брюшной полости. При этом обращают внимание на состояние почек, кишечника, желчного пузыря, поджелудочной, печени и желчевыводящих путей. Чтобы изучить желудок, пищевод и двенадцатиперстную кишку, проводится эзофагогастродуоденоскопия. Во время процедуры через ротовую полость вводится небольшой гибкий эндоскоп.

Детально изучить органы брюшной полости и выявить новообразования можно при компьютерной томографии (КТ). Биопсия печени позволяет получить образец ткани для проведения гистологического исследования. Также рекомендуется пройти эластографию – новейшее УЗИ, во время которого оценивают степень фиброза.
Методы терапии
Лечение аутоиммунного гепатита может проходить двумя способами: консервативно и хирургически. Медикаментозное лечение подразумевает использование иммуносупрессоров, кортикостероидов, средств на основе урсодезоксихолевой кислоты (компоненты желчи, что предотвращают гибель печеночных клеток). При совместном применении (иммунодепрессанты и глюкокортикоиды) наблюдается меньше побочных эффектов от препаратов. Комбинированное лечение показано пациентам с ожирением, кожными заболеваниями, остеопорозом, сахарным диабетом, нестабильным давлением.
Нормализация общего состояния человека, исчезновение симптомов, улучшение анализов говорит об эффективности консервативного лечения. В случае отсутствия ответа на медикаменты, осложнения, рецидивы, нужна трансплантация печени. Операция проводится только в случае невозможности нормализации функционирования собственного органа. Зачастую пересаживают часть печени от близкого родственника. Выполняется в клинике профильным хирургом после тщательного обследования.
В период стойкой ремиссии по согласованию с врачом можно использовать средства народной медицины. Рецепты на основе лекарственных растений позволяют поддерживать здоровье органа и улучшить его состояние.
Прогноз
Для выздоровления необходима терапия, самостоятельно аутоиммунный гепатит не пройдет. Если больной не получает должного лечения, неизбежный итог болезни – печеночная недостаточность и цирроз, что развиваются в течение пяти лет. Выживаемость при этом не превышает 50%.
Правильно подобранное терапевтическое направление позволяет добиться стойкой ремиссии в большинстве случаев, продлевает срок жизни до 20 лет у 80% пациентов.
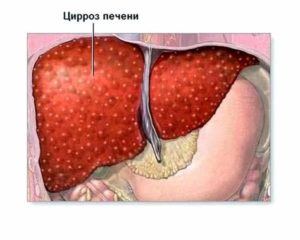
Наличие цирроза при остром воспалительном процессе в печени имеет неблагоприятный прогноз. В 60% случаев у таких больных летальный исход наступает в течение пяти лет, а 20% людей умирают через 1–2 года.
Профилактические меры
Так как точные причины возникновения недуга неизвестны, то и меры профилактики остаются под вопросом. Пациентам, перенесшим заболевание, необходимо вовремя проходить осмотр у гастроэнтеролога, контролировать уровень иммуноглобулинов, антител в крови и активность печеночных ферментов.
Любые патологии печени требуют снижения нагрузки на орган. Для этого следует полностью отказаться от пагубных привычек, минимизировать прием лекарственных препаратов, соблюдать строгую диету. Особенно это касается детей, которые так любят «вредные» продукты: шоколад, сухарики, чипсы, газированные сладкие напитки. Взрослые должны тщательно контролировать рацион ребенка и не допускать послаблений.
Следует ограничить физическую активность, чередовать нагрузки с отдыхом. Если больному показаны физиотерапевтические процедуры, необходимо проконсультироваться с лечащим врачом, чтобы не навредить печени. Профилактическая или плановая вакцинация проводится только с разрешения доктора. Аутоиммунный гепатит – малоизученное и тяжелое заболевание печени. Важно понимать, что это не приговор. Чем раньше диагностировать и приступить к лечению, тем больше шансов на положительный исход болезни.

